常規超聲聯合超聲造影診斷脈絡膜良惡性腫瘤
馬 剛,郭佩琦,崔煜艷
(沈陽市第四人民醫院電診科,遼寧 沈陽 110031)
源自脈絡膜的腫瘤如脈絡膜黑色素瘤、脈絡膜轉移癌、脈絡膜血管瘤等不僅嚴重損害視力,甚至可危及生命。屈光間質不清時,影像學檢查是診斷和鑒別診斷脈絡膜腫瘤的主要輔助手段[1]。常規超聲具有非侵入、非電離及可實時成像等優點[2],是篩查、診斷及鑒別診斷眼內腫瘤的重要影像學檢查方法;超聲造影(contrast-enhanced ultrasound, CEUS)可顯示組織微循環灌注情況[3],為鑒別診斷良惡性病變提供重要參考信息[4]。常規超聲聯合CEUS可動態觀察腫瘤內部血流灌注情況,并對圖像進行后續處理及分析,獲得灌注曲線和定量診斷參數[5-6]。本研究觀察常規超聲聯合CEUS診斷脈絡膜良惡性腫瘤的臨床應用價值。
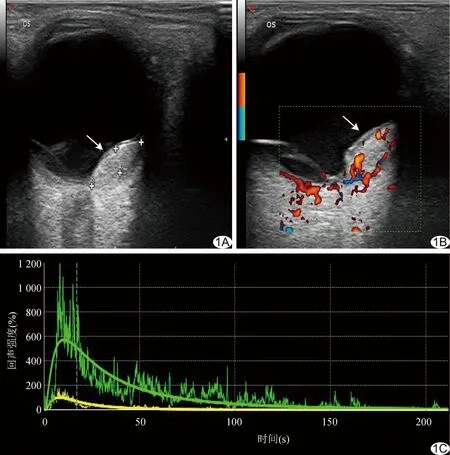
圖1 患者女,35歲,左眼視盤顳側脈絡膜血管瘤 A.二維超聲聲像圖(箭示病灶); B.CDFI(箭示病灶); C.時間-強度曲線(黃色為眶內組織,綠色為腫瘤)
1 資料與方法
1.1 研究對象 回顧性分析2011年3月—2015年4月60例于沈陽市第四人民醫院經常規超聲及CEUS診斷為脈絡膜腫瘤患者,男27例,女33例,年齡25~64歲,平均(41.8±15.3)歲;共60只患眼,包括左眼35例,右眼25例。納入標準:①單眼發病;②眼底檢查和影像學資料完整;③經手術病理確診,或臨床根據眼底檢查、光相干斷層掃描、熒光素眼底和吲哚青綠血管造影及MRI等結果綜合診斷,或隨訪6~12個月證實診斷。根據腫瘤性質分為良性組37例,惡性組23例。檢查前所有患者均簽署知情同意書。
1.2 儀器與方法 采用Esaote MyLab90彩色多普勒超聲診斷儀,線陣探頭,常規超聲探頭頻率6~18 MHz,CEUS探頭頻率3~9 MHz。囑患者仰臥,以二維超聲掃查患側眼瞼,觀察病灶大小、內部回聲及形態,以CDFI觀察腫瘤內部血供情況。經肘靜脈團注聲諾維造影劑(SF6)1.0 ml混懸液,之后以5 ml生理鹽水沖管,采用實時CEUS匹配成像技術,存儲4~5 min動態圖像,以DICOM格式輸出備用。
1.3 圖像分析 由2名具有10年以上工作經驗的超聲科醫師應用SonoLiver軟件共同分析造影結果,選擇與病灶相鄰、大小接近的眶內組織作為對照物,以病灶中心區域作為ROI,獲得時間-強度曲線及上升時間(rise time, RT)、達峰時間(time to peak, TTP)、平均通過時間(mean transit time, MTT)及峰值強度(peak intensity, PI)等相關參數。
1.4 統計學分析 采用SPSS 16.0統計分析軟件。計量資料以±s表示。以獨立樣本t檢驗比較造影參數RT、TTP、MTT及PI。P<0.05為差異有統計學意義。
2 結果
2.1 一般資料 60例中,25例接受外科手術治療,其中17例病理學診斷為脈絡膜黑色素瘤、6例為脈絡膜轉移癌、2例為脈絡膜血管瘤;35例未接受手術,均經臨床綜合診斷為脈絡膜血管瘤。常規超聲聯合CEUS診斷為良性者35例,惡性者25例,最終確診良性37例,惡性23例,常規超聲聯合CEUS診斷良惡性脈絡膜腫瘤的符合率為91.67%(55/60)。
2.2 常規超聲表現 60例脈絡膜腫瘤中,51例(51/60,85.00%)隆起高度<5 mm,其中31例良性腫瘤表現為中等至強回聲,11例惡性腫瘤表現為中低回聲,且內部回聲不均勻,診斷良惡性腫瘤符合率為82.35%(42/51)。脈絡膜血管瘤超聲表現為眼球后極部呈實性均勻中等至強回聲(圖1A),以扁平形、半球形為主,邊界清晰,CDFI可于其內見豐富的彩色血流信號(圖1B)。脈絡膜黑色素瘤超聲表現為扁平形、半球形或蕈狀的中低回聲(圖2A),邊界清晰,回聲多不均勻,可見“挖空”現象、脈絡膜凹陷及聲影,CDFI可于其內及表面見豐富的彩色血流信號(圖2B)。脈絡膜轉移癌超聲表現為眼球后極部扁平實性中低回聲(圖3A),多較均勻,回聲強度多低于脈絡膜血管瘤,邊界清晰但不光滑,表面呈波浪狀或有切跡,CDFI可見其內豐富的彩色血流信號(圖3B)。
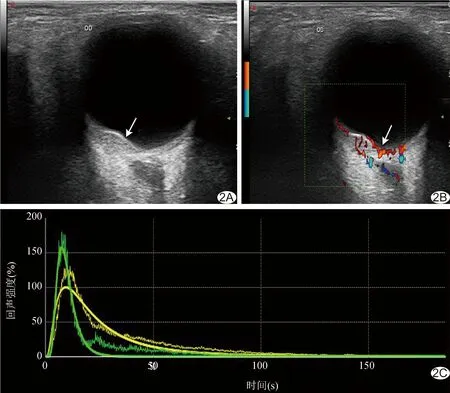
圖2 患者女,47歲,右眼視盤顳側脈絡膜黑色素瘤 A.二維超聲聲像圖(箭示病灶); B.CDFI(箭示病灶); C.時間-強度曲線(黃色為眶內組織,綠色為腫瘤)
表1 良、惡性脈絡膜腫瘤時間-強度曲線相關參數定量比較(±s)
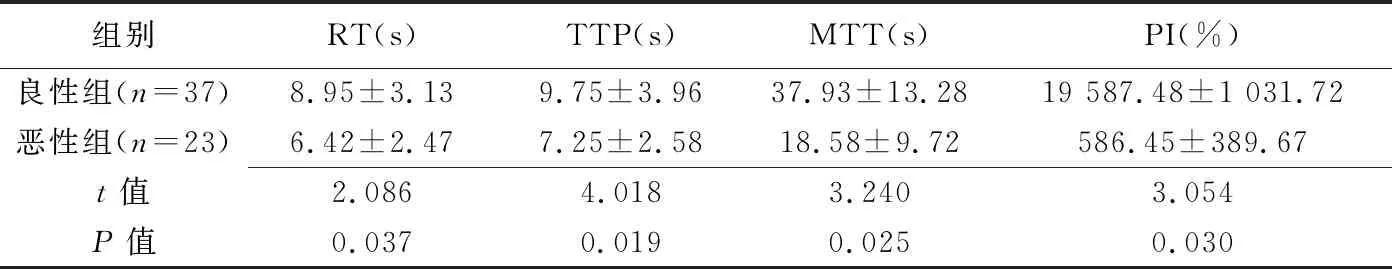
表1 良、惡性脈絡膜腫瘤時間-強度曲線相關參數定量比較(±s)
組別RT(s)TTP(s)MTT(s)PI(%)良性組(n=37)8.95±3.139.75±3.9637.93±13.2819 587.48±1 031.72惡性組(n=23)6.42±2.477.25±2.5818.58±9.72586.45±389.67t值2.0864.0183.2403.054P值0.0370.0190.0250.030
2.3 CEUS特點 脈絡膜良性腫瘤超聲造影劑填充時間同步或略晚于對照物,之后短時間內整個病灶內造影劑強度達到峰值,較對照物顯著增強,且均勻一致;消退過程中病灶內造影劑強度始終高于對照物,其時間-強度曲線多呈“快進慢出”模式(圖1C)。脈絡膜惡性腫瘤超聲造影劑填充早期強度低于對照物,之后極短時間內病灶內造影劑強度達到峰值并迅速消退,消退過程中病灶內造影劑強度再次低于對照物,時間-強度曲線多呈“快進快出”模式(圖2C、3C)。
2.4 CEUS相關參數定量分析 惡性組脈絡膜腫瘤RT、TTP、MTT及PI均低于良性組(P均<0.05),見表1。
3 討論
常規超聲可直接觀察脈絡膜腫瘤位置、大小、形狀及回聲等特點[5]。“非典型”脈絡膜腫瘤隆起程度較低,無典型超聲表現。本研究中85.00%(51/60)腫瘤隆起高度低于5 mm,良性腫瘤多表現為中等至強回聲,而惡性腫瘤多以中低回聲為主,差異較為明顯,可能與良性腫瘤細胞成分少、血管及間質豐富、聲學反射界面多、聲阻抗差異明顯而呈較高回聲相關;惡性腫瘤則以細胞成分為主,血管和間質成分少,細胞相對規則的排列方式減少了聲學反射界面,聲阻抗差異不明顯,故回聲較低[6]。對于脈絡膜腫瘤,常規超聲檢查時應盡量調低增益設置,否則可能影響對腫瘤內部回聲的判斷。判斷脈絡膜腫瘤性質時,彩色多普勒超聲能夠提供的依據有限,可能與良、惡性腫瘤血運均較豐富、CDFI顯示緩慢血流的敏感性下降以及紅細胞運動方向與超聲波發射方向可改變成像結果等因素有關。
CEUS通過靜脈內注射造影劑而形成聲阻抗差極大的氣液平面,可顯著增強背向散射強度[7],提高檢測腫瘤血管形成及灌注狀態的敏感度和特異度。劉海蕓等[8]發現CEUS與眼底熒光造影顯示眼內占位性病變血管供應具有高度一致性。本研究通過觀察造影劑灌注模式差異,發現良性腫瘤多完全被造影劑填充,濃度快速達到峰值,持續時間長,內部回聲多均勻,而后造影劑逐漸消退;惡性腫瘤多表現為完全或部分(腫瘤內存在壞死或鈣化灶時)被造影劑填充,填充更為迅速而消退更快,內部回聲多不均勻,強度低于良性腫瘤。良惡性腫瘤之間造影劑填充時間差異較小,肉眼不易分辨,造影過程中應通過觀察造影劑消退時間、腫瘤明亮度及回聲是否均勻等,以初步判斷腫瘤性質。本研究良性組造影參數RT、TTP、MTT及PI明顯高于惡性組。PI代表組織內造影劑灌注的最大強度,良性組PI較高且MTT較長,造影過程中可明顯觀察到良性腫瘤較惡性既“明亮”且“長久”,可能與良性腫瘤血管密度大、分化成熟度高、走行紆曲,CEUS表現為“快進慢出”相關[9];而惡性腫瘤新生血管豐富,異常動靜脈間存在廣泛吻合支,管徑纖細,造影劑進入較少[10],CEUS表現為“快進快出”[11],故時間-強度曲線峰值兩側對稱性越好,或對照物與參照物曲線出現交點、尤其是下降支,提示腫瘤惡性可能性大,與既往研究[11]結果相符。
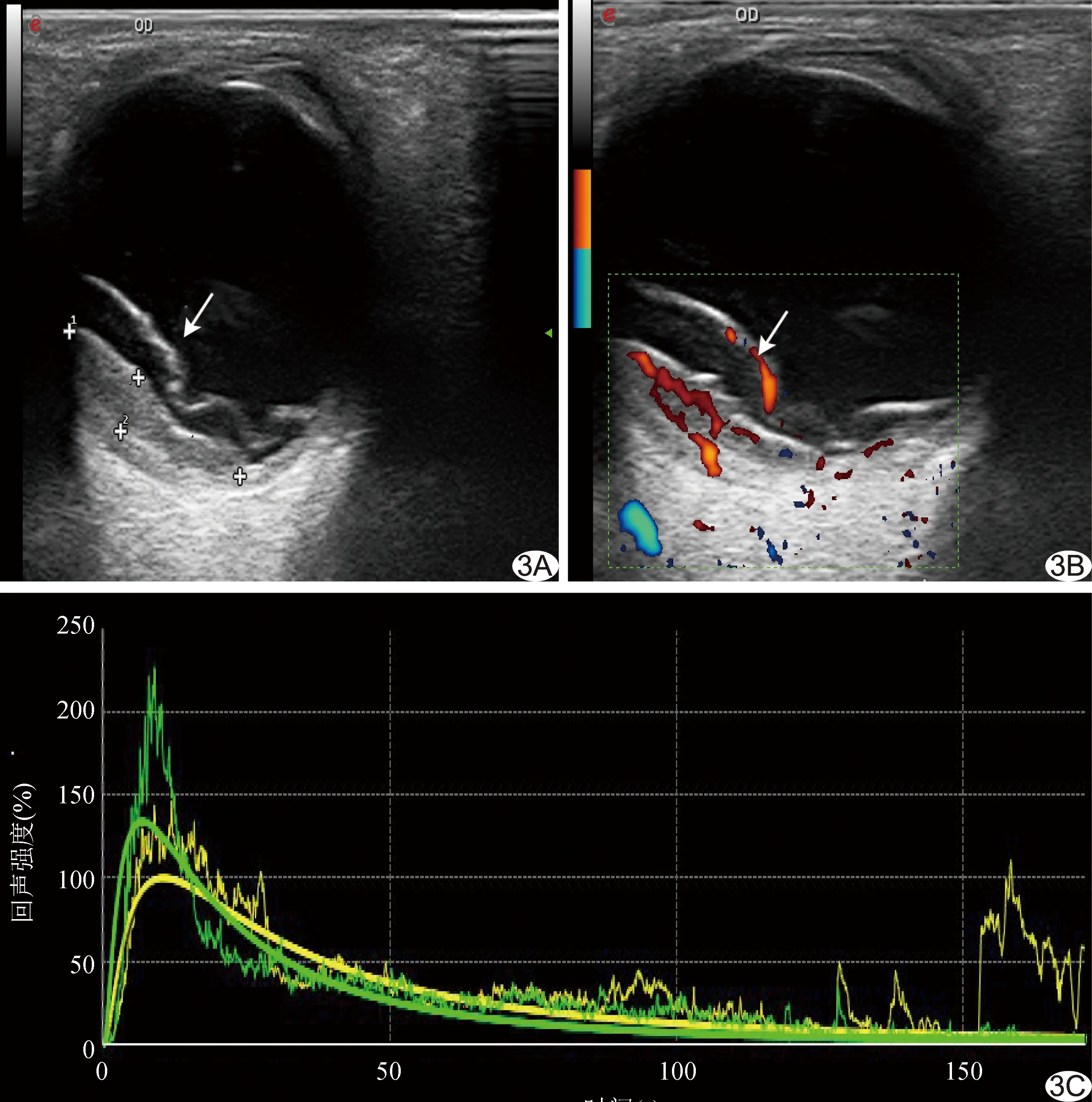
圖3 患者男,53歲,右眼視盤顳側脈絡膜轉移癌 A.二維超聲聲像圖(箭示病灶); B.CDFI(箭示病灶); C.時間-強度曲線(黃色為眶內組織,綠色為腫瘤)
綜上所述,常規超聲聯合CEUS可鑒別診斷脈絡膜良惡性腫瘤,提高診斷準確率,具有較好應用推廣價值。

