警惕傷腎的高危因素

羅洋
首都醫科大學附屬北京世紀壇醫院腎臟內科主任、主任醫師、副教授、碩士研究生導師。兼任中華醫學會北京腎臟病分會委員、中華醫學會中西醫結合分會北京分會委員、首都醫科大學腎臟病學系委員、北京生物醫學工程學會血液凈化委員會委員、中國醫師協會北京腎臟病分會理事等。擅長腎小球、小管及間質疾病的診治。
門診時間:周四下午

劉先生今年49歲,去年他去健身房騎動感單車時,剛騎了10分鐘人就處于虛脫狀態,渾身是汗,也無法站立。令劉先生沒有想到的是,第二天他的情況更加嚴重了:雙下肢嚴重腫脹,脘腹脹滿,吃不下飯,小便也明顯減少。專家告訴我們,劉先生當時的病情很嚴重,差點丟了性命!
我們不禁產生疑惑,動感單車只是一個健身項目而已,怎么會帶來這么嚴重的后果呢?
原來,劉先生是因為劇烈運動患上了一種急性病——急性腎衰竭,它發病急,病程進展快,癥狀嚴重,如沒及時就醫會有生命危險。
急性腎衰竭一個重要的化驗指標是血清肌酐水平。血清肌酐是肌肉在人體內代謝的產物,主要由腎小球濾過排出體外,是體內毒素的標志物。隨著肌酐水平的上升,體內其他威脅生命的物質也會同步升高,如果控制不及時,患者隨時都可能發生致命性的并發癥。
血清肌酐的正常值是80~100微摩爾/升,但劉先生的肌酐水平在不到一周的時間內迅速上升到2146微摩爾/升,是正常值的21倍。得益于后期的不斷治療,他的肌酐水平才逐漸下降。那么,劉先生肌酐水平飆升的原因究竟是什么呢?
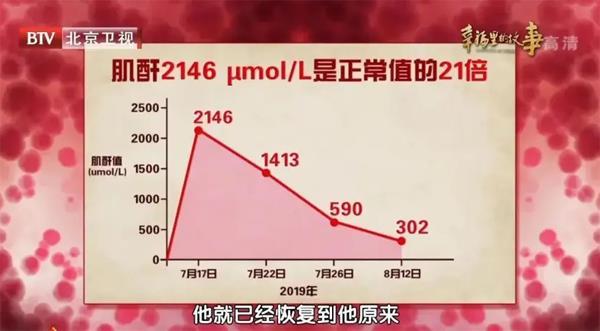
有時,過量運動會導致急性腎衰竭,尤其是平時運動量不大的人,突然之間劇烈運動危險性更大。劉先生在短期內做了高強度的無氧運動,肌肉在短期內缺氧,發生了肌溶解,當血液中的肌紅蛋白水平超過100毫克/分升的時候,人體的代謝能力就不足以把它分解、代謝掉,此時就需要從腎臟排出,大量肌肉組織的排泄有可能堵塞腎小管,或使腎小管上皮細胞中毒、壞死,腎功能因此急劇受損,如此一來,血清肌酐水平在短時間內會迅速升高,引起少尿或無尿,最終造成腎后性急性腎衰竭。
另外,劇烈運動還會導致患者大量出汗,使血液濃縮,血容量不足,影響腎臟的血液供應,導致腎前性急性腎衰竭。所以,對平時不怎么運動的人來說,如要開始運動一定得循序漸進,慢慢加大運動量,不能突然劇烈運動。

【不當運動的標準】
(1)沒有循序漸進。
(2)過度進行無氧運動(心率在140次/分鐘以上為無氧運動,心率在120次/分鐘以下才屬于有氧運動)。
(3)運動強度太大。
腎臟具有排泄的功能,患者腎功能受到損害時,體內會出現鈉和水潴留,另外患者的腎臟會分泌一些升高血壓的物質,這些都會導致急性腎衰竭,因此我們在平時的生活中要注意避免劇烈運動,根據自己的實際情況適量運動。

王叔叔今年75歲,也患上了急性腎衰竭,但導致他患病的元兇卻與劉先生不同,這個元兇常伴老年人左右,它就是藥物。
王叔叔30年前因惡性腫瘤手術摘除了一側腎臟,術后一直恢復良好,但2019年12月中旬他發生了一次感冒,服用非處方藥后雖然能退熱,但隨之而來的是大小便不暢。到醫院接受血液檢查,發現肌酐水平飆升到1080微摩爾/升,發生了急性腎衰竭。

不當用藥也是引起急性腎衰竭的主要原因,醫學上稱之為急性間質性腎炎引起的急性腎衰竭。急性間質性腎炎是以急性腎小管間質炎癥為基本特征的一組腎臟疾病,病因多樣,大致有藥物過敏、感染等原因。可能引起急性間質性腎炎的藥物達百種以上,抗生素約占致病藥物的一半,其中以青霉素族、頭孢菌素族等內酰胺類抗生素最為常見。此外,以非甾體類抗炎藥為代表的解熱鎮痛藥,如果服用不當也可能會誘發急性間質性腎炎,影響腎小管的功能,所以患者常常表現為尿量減少,反映毒素水平的肌酐水平顯著上升。
除了解熱鎮痛藥、抗生素以外,還有抗腫瘤的藥物、抑制胃酸的氫離子泵抑制劑等,都可能引發急性間質性腎炎,這些藥物都應在專業醫生的指導下服用。
當然,并不是所有人服用這些藥物都可能發生急性腎衰竭,這是一個小概率事件。專家提醒,首先一定要在正規渠道購買藥物,其次在使用這類藥物后一定要關注自己的尿量變化以及是否有水腫等情況,如果出現不適癥狀及早就醫。

劉先生和王叔叔都在短短幾天內就發生了急性腎衰竭,差點危及生命,那急性腎衰竭有沒有什么早期信號呢?
急性腎衰竭的早期癥狀為少尿或無尿、惡心、納差和全身水腫,但這些早期癥狀可能會被原發疾病掩蓋。隨著急性腎損傷的逐漸進展,急性腎衰竭可分為起始期、少尿期、移行期、多尿期和恢復期。臨床上一般將起始期、少尿期作為急性腎衰竭的早期階段。
在這一階段,患者常存在缺血、感染等癥狀,但尚未出現明顯的實質性損傷。此階段的時間長短主要取決于病因,如攝入的毒素量或低血壓持續的時間及程度等。起始期可開始出現容量超過負荷、電解質和酸堿平衡紊亂及尿毒癥的癥狀及體征,如心動過速、喘息咳嗽、容易疲倦、肢寒畏冷等。
當腎小管上皮發生實質性損傷,腎小球濾過率會迅速下降進入少尿期,出現尿量及尿液性質的變化。
少尿期患者腎小球濾過率較低,許多患者在正常喝水的情況下表現為少尿(尿量小于400毫升/天)或無尿(尿量小于10毫升/天),但也有部分患者不出現少尿,尿量達到了400毫升/天以上,稱為非少尿型急性腎損傷,其病情大多較輕,預后較好。有些患者還會出現尿液混濁、尿色變深等尿液性質方面的改變,這些都是腎功能受損的征兆。
典型者的少尿期維持7~14天,少數患者僅持續數小時,長者可達4~6周。少尿期持續時間長、腎臟損害重,如少尿期超過1個月,則提示存在廣泛的腎皮質壞死。
不論尿量是否減少,隨著腎功能的減退,臨床上可出現一系列尿毒癥的表現,患者常出現食欲減退、惡心嘔吐、上腹部不適、全身瘙癢等癥狀,這是因為在毒素蓄積的時候,消化道表現最敏感,它一般最早出現異常,有些人出現惡心嘔吐、上腹部不適直接就去消化科了,但很可能是腎臟出了問題。
少尿型急性腎損傷的患者還容易出現體重增加、乏力、水腫等癥狀,并表現為進行性氮質血癥、電解質和酸堿平衡失調,血清肌酐增加88.4~176.8微摩爾/升,尿素氮增加7.14~8.93毫摩爾/升。專家告訴我們,急性腎衰竭大多由腎間質小管病引起,一般來勢洶洶,會導致低垂部位或全身迅速出現水腫。而慢性腎病引發的水腫比較慢,最早可引起疏松部位的水腫,比如眼瞼水腫。
專家提醒,尿液的形態是腎臟機能的指針之一,體內的多數廢物皆經由腎臟過濾后由尿液排出。經常觀察自身尿液的顏色可早期發現早期治療,例如白色混濁尿液是尿道發炎及大量磷酸鹽排出的表現,排尿灼熱、尿頻均可確定是尿道感染,夜尿癥亦是腎功能不全的早期癥狀。
急性腎衰竭比慢性腎臟疾病危險很多,它發作快、癥狀重,在短期內就可能致命,那應當如何預防呢?
70%以上的急性腎衰竭發作,都是因為腎臟缺血、容量不足引起的,容量不足直接對應的就是缺水。
對中老年人來說,常飲水這件事非常重要,因為老年人的口渴感減退,但在不渴的情況下并不代表人體一定不缺水,所以專家鼓勵腎功能在正常范圍的人要多飲水,保證機體代謝廢物能隨著尿液排出體外。
專家建議,正常人每天的飲水量應該達到1000~1500毫升,腎臟病患者須遵醫囑飲水。
有慢性腎臟病、糖尿病、高血壓、心力衰竭等眾多可能累及腎臟的疾病,須積極就醫,以降低急性腎損傷的可能。
(1)高血壓腎病。腎臟本身用于過濾體內毒素,通過尿液排出多余的水和鈉鹽,同時防止蛋白、血細胞等漏出血管。高血壓使得血管內血液壓力增高,導致蛋白漏出至尿液里,蛋白一旦漏出會對腎臟的濾網系統造成破壞。高血壓長久控制不佳,造成的結構破壞難以逆轉,此時會逐漸導致腎功能損害,甚至慢性腎衰竭,其最后嚴重的階段為尿毒癥。
(2)糖尿病腎病。在糖尿病狀態下,全身臟器可出現糖代謝障礙,其中腎臟、神經、眼等組織或器官糖代謝明顯增強,此時約50%的葡萄糖在腎臟代謝,一方面降低了機體發生酮癥酸中毒、高滲性昏迷的風險,另一方面也加重了腎臟的糖負荷。長期處于高負荷狀態,易使腎小球出現“三高”:高灌注、高跨膜壓和高濾過,“三高”會使腎小球體積增大、毛細血管表面積增加,導致腎小球血流量及毛細血管壓力升高、蛋白尿生成,繼而誘發急性腎功能損傷。
(3)心力衰竭。心腎相互影響,心力衰竭常常合并腎臟疾病。心臟及腎臟疾病之間有多重相互作用通路,心腎間的相互作用包括炎癥、細胞免疫介導的免疫反應、神經內分泌機制、礦物質及骨質代謝異常等代謝營養變化、液體及酸堿平衡改變等。比如心力衰竭患者往往容易出現水鈉潴留,繼而引起液體超負荷,導致心腎靜脈淤血,加速對腎功能的損害,進而極易引發急性腎功能不全。
(4)慢性腎臟病。在慢性腎臟病基礎上發生急性腎衰竭的患者,往往與這些因素有關:感染、中毒、勞累、外傷、血壓劇烈升高、不當使用藥物等。有些慢性腎功能不全的患者甚至會因為不恰當服用抑酸護胃的藥物而發生急性腎衰竭。由于受體內代謝廢物的影響,慢性腎衰竭患者常常伴有慢性胃炎,需要使用保護胃黏膜的藥物,比如我們熟知的“達喜”就屬于這種藥物,但“達喜”的說明書中明確注明:腎功能損傷的患者不能長期、大劑量服用。
專家建議,有基礎疾病的患者應聽從醫生安排定期復診,日常生活中多注意個人血壓、血糖等變化以及身體突然出現的不適癥狀,如出現惡心嘔吐、腰疼少尿、胃部不適等應及時就診。
(編輯? ? 車? ? 翀)

