喂養方式對乳糖不耐受早產兒營養狀態及預后的影響
李曉艷 張成云 安麗花 張 冰 馬艷麗 劉冬杰
新生兒乳糖不耐受癥(lactose intolerance,LI)是由于機體乳糖酶分泌缺乏或障礙,不能完全分解消化母乳或其他乳制品中的乳糖,從而表現為腹脹、腹瀉、嘔吐、胃潴留等[1]。早產兒胃腸道尚未發育完全,胃腸機能尚不成熟,乳糖酶活性不足,喂養過程中極易出現LI,引起營養不良、體格生長發育緩慢、各器官系統功能發育不完全等[2]。研究[3-4]顯示,早產兒LI與喂養不耐受的發生密切相關,乳糖吸收不良是導致喂養中斷的主要因素之一,還可以增加早產兒壞死性小腸結腸炎(necrotizing enterocolitis,NEC)、膽汁淤積癥(intrahepatic choletasis of pregnancy,ICP)、肝功能障礙等發生的風險。目前,臨床醫師主要通過調整飲食方案,采用無乳糖配方乳、補充乳糖酶等治療,改善新生兒LI的營養狀況[5-6],但臨床對早產兒LI的喂養方式關注較少,且尚缺乏統一的標準。因此,本研究探討了不同喂養方式治療早產兒LI的療效,旨在指導早產兒合理喂養。
1 資料與方法
1.1 一般資料 選擇2018年9月至2019年9月在鄭州市第一人民醫院新生兒科住院時發生LI的110例早產兒為研究對象。納入標準:①胎齡28~37周;②符合LI的診斷標準[7],尿液半乳糖定性檢測陽性,且伴隨腹脹、腹瀉、嘔吐、腸鳴音亢進等臨床表現;③均獲得患者家屬知情同意,經醫院醫學倫理委員會審核通過。排除標準:合并消化道畸形或新生兒遺傳代謝性疾病者;合并嚴重支氣管肺發育不良及心血管疾病者;合并呼吸窘迫、窒息、感染等危重患兒;轉院患兒。采用簡單隨機分組法將患者分為A組和B組,每組55例。A組男嬰30例,女嬰25例,胎齡28~37周,平均(32.24±2.15)周,體質量1 200~1 800 g,平均(1 435.74±51.26)g;分娩方式:剖宮產32例,順產23例。B組男嬰28例,女嬰27例,胎齡28~37周,平均(32.17±2.04)周,體質量1 200~1 800 g,平均(1 436.22±52.83)g;分娩方式:剖宮產33例,順產22例。兩組患兒胎齡、性別、體質量、分娩方式等一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 喂養方式 所有納入LI早產兒均給予常規補液、營養支持、維持水電解質平衡等基礎治療,口服酪酸梭菌二聯活菌散每次0.5 g,每天2次。參照《中國新生兒營養支持臨床應用指南》[8]進行喂養,A組LI早產兒采用無乳糖配方奶,B組LI早產兒采用添加乳糖酶的早產兒配方奶。在喂養期間,若出現明顯喂養不耐受,則根據早產兒的胃潴留量和臨床癥狀,采取停喂1次、減量喂養或禁食處理,若處理無效則退出研究。
1.3 檢測指標 分別于出生24 h內、喂養1周和喂養2周檢測各組早產兒的體質量增加情況(實測體質量-出生體質量)、頭圍增長(實測頭圍-出生頭圍)、身長增長(實測身長-出生身長)。分別于出生24 h內和喂養2周,采用不抗凝采血管采集靜脈血2~3 mL,離心(3 000 r/min,5 min),采用全自動生化分析儀(雅培C16000,美國Abbott公司)檢測研究對象血清鈣、磷、堿性磷酸酶(alkaline phosphatase,AKP)、前清蛋白(preserum albumin,PA)、清蛋白(albumin,ALB)水平。喂養2周,記錄兩組早產兒胃潴留發生次數、中斷喂養次數。住院期間,記錄兩組早產兒進入全腸道喂養所需時間,NEC、ICP等的發生情況。

2 結果
2.1 兩組患兒體格發育比較 喂養1周和喂養2周,B組早產兒的體質量增加、頭圍增長和身長增長高于A組,差異有統計學意義(P<0.05)。見表1。
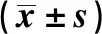
表1 兩組患兒體格發育情況比較
2.2 兩組患兒喂養2周后營養狀態比較 喂養2周后,B組早產兒的血ALB和PA升高水平高于A組,差異均有統計學意義(P<0.05)。見表2。
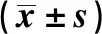
表2 兩組患兒喂養2周后營養狀態比較
2.3 兩組患兒喂養2周后鈣磷代謝情況比較 喂養2周,B組早產兒的血清鈣升高水平、AKP降低水平高于A組,差異均有統計學意義(P<0.05)。見表3。
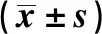
表3 兩組患兒喂養2周后鈣磷代謝比較
2.4 兩組患兒喂養2周后全腸道喂養時間和喂養耐受情況比較 B組早產兒進入全腸道喂養所需時間短于A組,差異均有統計學意義(P<0.05)。喂養2周,B組早產兒的胃潴留發生率和中斷喂養率分別為5.45%和3.64%,A組早產兒的胃潴留發生率和中斷喂養率分別為3.64%和12.73%,差異均無統計學意義(P>0.05)。見表4。

表4 兩組患兒喂養2周后全腸道喂養時間和喂養耐受情況比較
2.5 兩組患兒住院期間NEC和ICP發生情況比較 B組早產兒的NEC和ICP發生率分別為0.00%和1.82%,A組早產兒的NEC和ICP發生率分別為1.82%和7.27%,差異無統計學意義(P>0.05)。見表5。

表5 兩組患兒住院期間NEC和ICP發生比較[例(%)]
3 討論
普通的早產兒配方奶中含有較多乳糖,在喂養過程中可出現嘔吐、腹瀉等LI癥狀,引起腸黏膜細胞損傷,在一定程度上影響早產兒的體格發育[9]。目前,臨床主要采用無乳糖奶粉喂養來改善新生兒的LI癥狀[10],但對早產兒LI關注較少。因此,本研究分析了不同喂養方式對早產兒營養狀態和預后的影響。本研究中,喂養1周和喂養2周,B組早產兒的體質量增加、頭圍增長和身長增長高于A組。無乳糖配方奶采用蔗糖、葡萄糖聚合體、麥芽糊精等來替代乳糖,既可以滿足早產兒所需的營養成分,還可以有效減少LI的發生[11]。研究[12]顯示,乳糖是母乳中最主要的糖類,也是嬰幼兒的主要能量來源,對于嬰幼兒的生長發育具有重要作用。添加乳糖酶的早產兒配方奶通過補充乳糖酶,促進乳糖的分解,可以在補充能量的同時,減少LI的發生,提示臨床可優先選擇添加乳糖酶的早產兒配方奶進行喂養。
本研究中,喂養2周后,B組早產兒的血ALB和PA升高水平高于A組,提示相較于無乳糖配方奶喂養,添加乳糖酶的早產兒配方奶喂養可以明顯更明顯增加早產兒的ALB和PA。PA和ALB是在肝臟內合成的一種重要蛋白,可以靈敏的反映機體營養攝入情況和體內蛋白能量的變化,可用于評價早產兒的營養狀況[13-14],提示臨床可優先采用添加乳糖酶的早產兒配方奶喂養,改善LI早產兒的營養狀況。本研究中,喂養2周,B組早產兒的血清鈣升高水平、AKP降低水平高于A組,提示相較于無乳糖配方奶喂養,添加乳糖酶的早產兒配方奶喂養可以更明顯增加早產兒的血清鈣水平,降低AKP水平。鈣為骨骼的重要組成成分,是體內維持正常代謝和生理功能的重要微量元素,其水平降低可增加早產兒發生代謝性骨病、骨質疏松等的風險[15]。ALP由成骨細胞合成,主要經肝臟由膽汁排出,在血清鈣水平降低時,可刺激成骨細胞活性增加,ALP水平升高,其水平變化可反映骨代謝情況和疾病嚴重程度[16]。衣喆等[17]研究顯示,乳糖可以在一定程度上提高嬰幼兒對鈣、鐵、鋅等微量元素的吸收率,提示臨床可優先采用添加乳糖酶的早產兒配方奶喂養,提高LI早產兒的血清鈣水平。
本研究中,B組早產兒進入全腸道喂養所需時間短于A組,B組和A組早產兒胃潴留發生率和中斷喂養率無明顯差異,提示相較于無乳糖配方奶喂養,添加乳糖酶的早產兒配方奶喂養可以更明顯縮短早產兒進入全腸道喂養所需時間,減少胃潴留發生率和中斷喂養次數。而添加乳糖酶的早產兒配方奶與母乳成分相似,提高了喂養的依從性,同時滿足了早產兒喂養所需的營養成分,提示臨床可優先選擇添加乳糖酶的早產兒配方奶喂養。本研究中,B組和A組早產兒的NEC和ICP發生率無明顯差異,提示無乳糖配方奶喂養和添加乳糖酶的早產兒配方奶喂養均可減少早產兒發生NEC和IPC的次數。NEC是早產兒喂養期間常見的一種胃腸道疾病,主要表現為腹脹、嘔吐、腹瀉等[18]。IPC主要由于不正確的腸外營養和營養成分失衡,引起膽汁酸分泌及轉運受阻,導致IPC的發生[19]。研究[20]顯示,早產兒的胃腸道功能發育不完全,乳糖喂養不耐受可以明顯增加患NEC和IPC的風險,提示臨床可優先采用添加乳糖酶的早產兒配方奶喂養,補充早產兒所需營養,改善喂養不耐受情況。
綜上所述,添加乳糖酶的早產兒配方奶喂養可以促進LI早產兒的體重增長和體格生長發育,增加早產兒的血ALB、PA、鈣水平,縮短早產兒進入全腸道喂養所需時間,減少喂養不耐受、NEC和IPC的發生,可作為臨床LI早產兒常規喂養奶。本研究不足之處為樣本量較少,研究結論尚需大量的臨床試驗來驗證,但本研究為LI早產兒的喂養提供了一定的依據。

