《妊娠期糖尿病臨床護理實踐指南》推薦意見專家共識
周英鳳,章孟星,李 麗,鐘 婕,潘秀紅,趙杏珍,郭娜菲
(1.復旦大學護理學院 復旦大學JBI 循證護理合作中心,上海200032;2.復旦大學附屬婦產科醫院;3.復旦大學附屬浦東醫院;4.上海市嘉定區婦幼保健院;5.上海市第一婦嬰保健院)
妊娠期糖尿病(gestational diabetes mellitus,GDM)是孕期常見的并發癥之一,正在形成全球流行的趨勢。國際糖尿病聯盟2017 年發布的第8 版全球糖尿病地圖顯示[1],16.2%的妊娠期婦女會出現不同程度的血糖升高,增加了母兒近期及遠期不良結局的風險。為了促進妊娠期糖尿病的規范化管理,近年來,各個國家及國際組織均制定了基于證據的臨床實踐指南[2-3]。中華醫學會婦產科學分會產科學組也于2014 年發布了基于專家共識的《妊娠合并糖尿病診治指南》[4],但在護理領域尚缺乏基于證據的臨床護理實踐指南。在此背景下,本研究團隊在妊娠期糖尿病護理管理現況調研的基礎上[5],以ADAPTE 指南整合方法作為方法學指導[6],通過系統檢索和評鑒妊娠期糖尿病相關的臨床實踐指南和系統評價,遴選與妊娠期糖尿病護理相關的最佳證據,整合形成《妊娠期糖尿病臨床護理實踐指南》草案。該指南包括妊娠期糖尿病的診斷、產前護理、分娩期護理、新生兒護理、產后護理5 個部分,針對21 個健康問題初步擬定了77 條推薦意見。但如何依據現有的證據、權衡利弊并綜合考慮病人意愿,就推薦意見的內容和推薦強度達成一致,是指南構建過程中重要的一步。因此,本研究旨在通過專家共識法,就研究團隊構建的《妊娠期糖尿病臨床護理實踐指南》草案中的推薦意見及推薦強度達成一致,為推動妊娠期糖尿病規范化管理提供指導。
1 資料與方法
本研究采用共識形成會議法結合定量論證的方法對《妊娠期糖尿病臨床護理實踐指南》草案中的推薦意見內容和推薦強度達成一致。共識形成會議法是由美國國立衛生研究院提出的,是就某問題根據呈現的證據達成共識的方法[7],通過遴選1 組人(一般10 人左右)參加會議,通過面對面討論,實現快速決策。
1.1 專家選擇 遵循專業性、權威性和多學科原則,采用目的抽樣法,選取來自上海市4 家醫療機構的臨床專家及循證方法學專家。臨床專家納入標準:具有本科以上學歷、中級及以上職稱、5 年及以上工作經驗并從事與妊娠期糖尿病相關的產科醫療/護理工作。循證方法學專家納入標準:具有碩士及以上學歷及副高及以上職稱、接受過循證方法學專業教育、具有5 年以上工作經驗、參與或主持過臨床實踐指南的制定。最終共納入13 名專家,其中臨床專家8 名(包括3 名產科醫生、1 名營養師、4 名妊娠期糖尿病專科護士)和方法學專家5 名,年齡29~54(40.45±7.79)歲;工作年限(16.64±8.49)年;所有專家均具有碩士及以上學歷,10 名專家具有副高及以上職稱。
1.2 共識形成會議 共識形成會議主要圍繞《妊娠期糖尿病臨床護理實踐指南》草案中形成的推薦意見的證據來源是否清晰、推薦意見對妊娠期糖尿病護理管理是否重要、推薦意見是否適合中國臨床情景、推薦意見在臨床實踐中是否可行及推薦意見表述是否確切5個議題展開深入討論,對存在的爭議通過集體決策達成一致。
1.3 定量論證 以《妊娠期糖尿病臨床護理實踐指南》草案為依據,匯總所有推薦意見,形成專家論證表,包括推薦意見描述、證據來源、證據質量、專家意見4 個部分。其中推薦意見描述包括所有與妊娠期糖尿病護理管理相關的推薦意見,共77 條;證據質量是針對每條推薦意見的證據來源及證據等級;專家意見是由現場參與論證的專家針對每條推薦意見,從推薦意見的利弊判斷、推薦意見的成本高低及病人對推薦意見的意愿(該部分數據來自課題組前期的橫斷面調查)3 個方面做出判斷。在以上判斷的基礎上,確定每條推薦意見的推薦強度,推薦強度采用2011 版證據質量分級方法(GRADE)系統[8],包括強推薦、弱推薦兩個等級。
1.4 組織與實施 ①共識形成會議:首先與專家聯系,確定會議的時間和地點,選擇大小合適、有圓形會議桌的會議室,為專家準備紙質版《妊娠期糖尿病臨床護理實踐指南》草案。由課題負責人(第一作者)作為會議負責人,由研究團隊成員(第二作者)現場記錄,在知情同意下全程錄音。首先課題負責人通過播放PPT 的形式向專家詳細介紹本指南的構建過程和推薦意見的形成過程,然后圍繞5 個議題展開討論,鼓勵所有專家自由發言,不對專家發言進行評價,不同議題可更改專家發言的順序,避免受個別專家觀點的影響。②定量論證:會議結束后,向專家發放指南推薦意見論證表,專家基于共識形成會議討論,并結合個人臨床經驗和判斷,分別獨立對論證表中推薦意見的等級做出評價,填完后當場回收論證表。
1.5 資料整理與分析 ①共識形成會議:在會議結束后的72 h 內,將現場記錄和錄音整理文字,通過內容分析法對專家的意見進行分析和整理,對指南中推薦意見的內容和表述達成一致。②定量論證:將專家論證表進行編碼,采用Microsoft Excel 2003 進行數據錄入,采用SPSS 23.0 進行統計分析,采用頻數、百分比對論證結果進行統計描述,采用內部一致性系數(ICC)描述專家之間意見的一致程度,以70%以上專家意見作為推薦意見強度達成的標準,本研究所有推薦意見經過1 輪論證已達成共識,故未開展第2 輪論證。
2 結果
2.1 共識形成會議討論結果 針對指南草案中的77條推薦意見,專家一致認為所有推薦意見依據的證據來源清晰,但有8 條推薦意見專家建議刪除,理由包括“推薦意見對臨床實踐不重要”“推薦意見不適合臨床情景”“推薦意見適合孕前糖尿病而非妊娠期糖尿病”“推薦意見是產科常規而非僅針對妊娠期糖尿病管理”等。如第32 條推薦意見“若能保證妊娠期糖尿病孕婦安全,可考慮目標血糖更低:空腹≤5.0 mmol/L,餐后1 h≤7.4 mmol/L,餐后2 h≤6.4 mmol/L”,專家討論認為,為確保孕婦和胎兒安全,孕期能夠達到目標血糖即可,不需設立過于嚴格的血糖標準,以免影響母兒安全。因此,建議刪除。此外,有7 條推薦意見專家建議依據我國臨床情景及中國人群標準進行本土化修改,如第1 條推薦意見體質指數(BMI)≥30 kg/m2作為妊娠期糖尿病的高危因素,但該標準來自國際指南,并不適用于我國人群特征。因此,依據2 篇Meta 分析[9-10]及1篇中國專家共識性指南[4],將其修改為“BMI≥25 kg/m2”作為中國妊娠期糖尿病病人的高危因素。經過共識形成會議,刪除了指南中8 條推薦意見,最終納入69 條推薦意見作為專家定量論證的依據。
2.2 專家定量論證結果 13 名專家對納入的69 條推薦意見,依據證據質量、病人意愿、利弊判斷、成本高低對推薦強度做出選擇,專家之間內部一致性系數為0.87。最終,69 條推薦意見中,57 條推薦意見為強推 薦,12 條推薦意見為弱推薦。具體見表1。
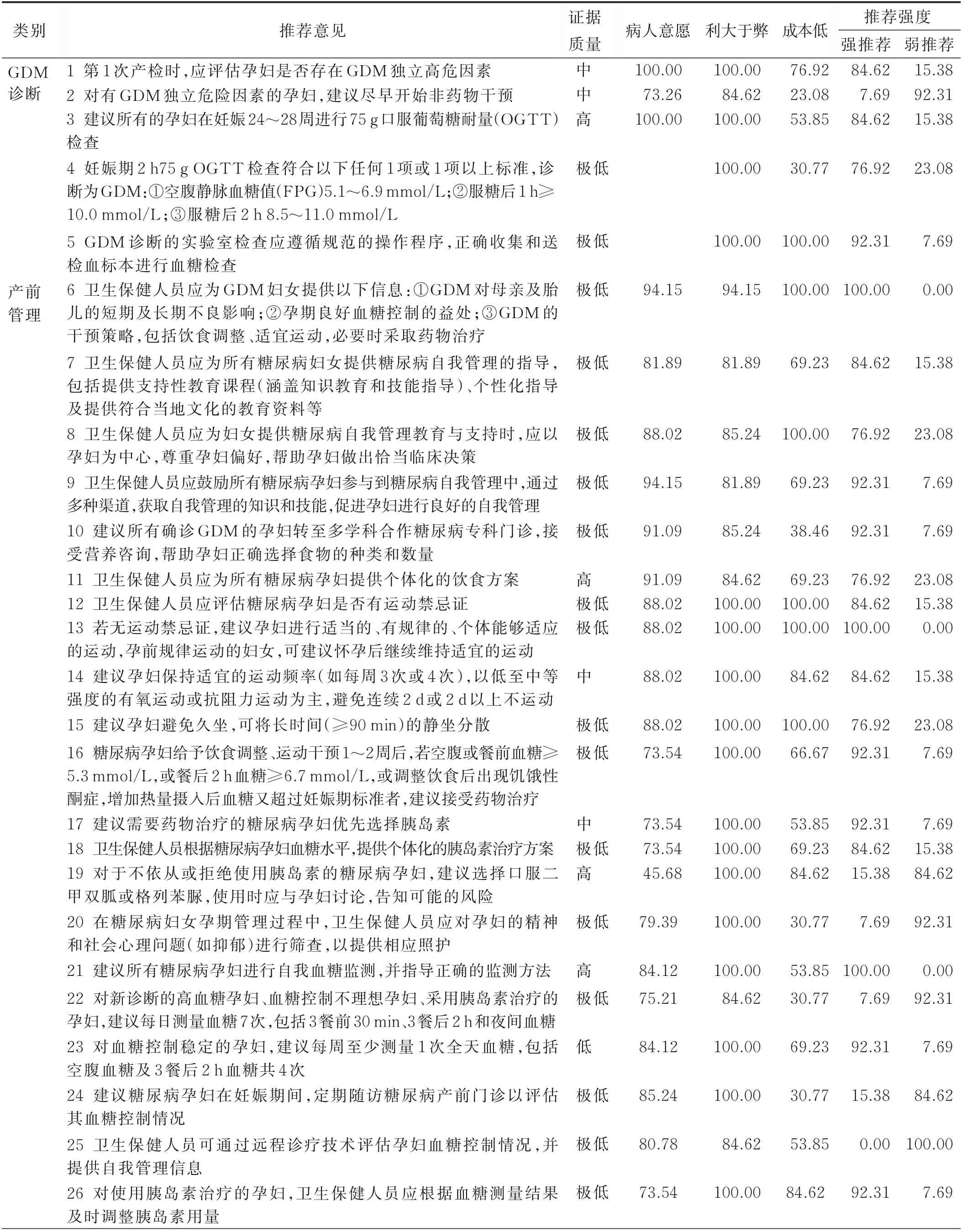
表1 《妊娠期糖尿病臨床護理實踐指南》推薦意見論證結果 單位:%
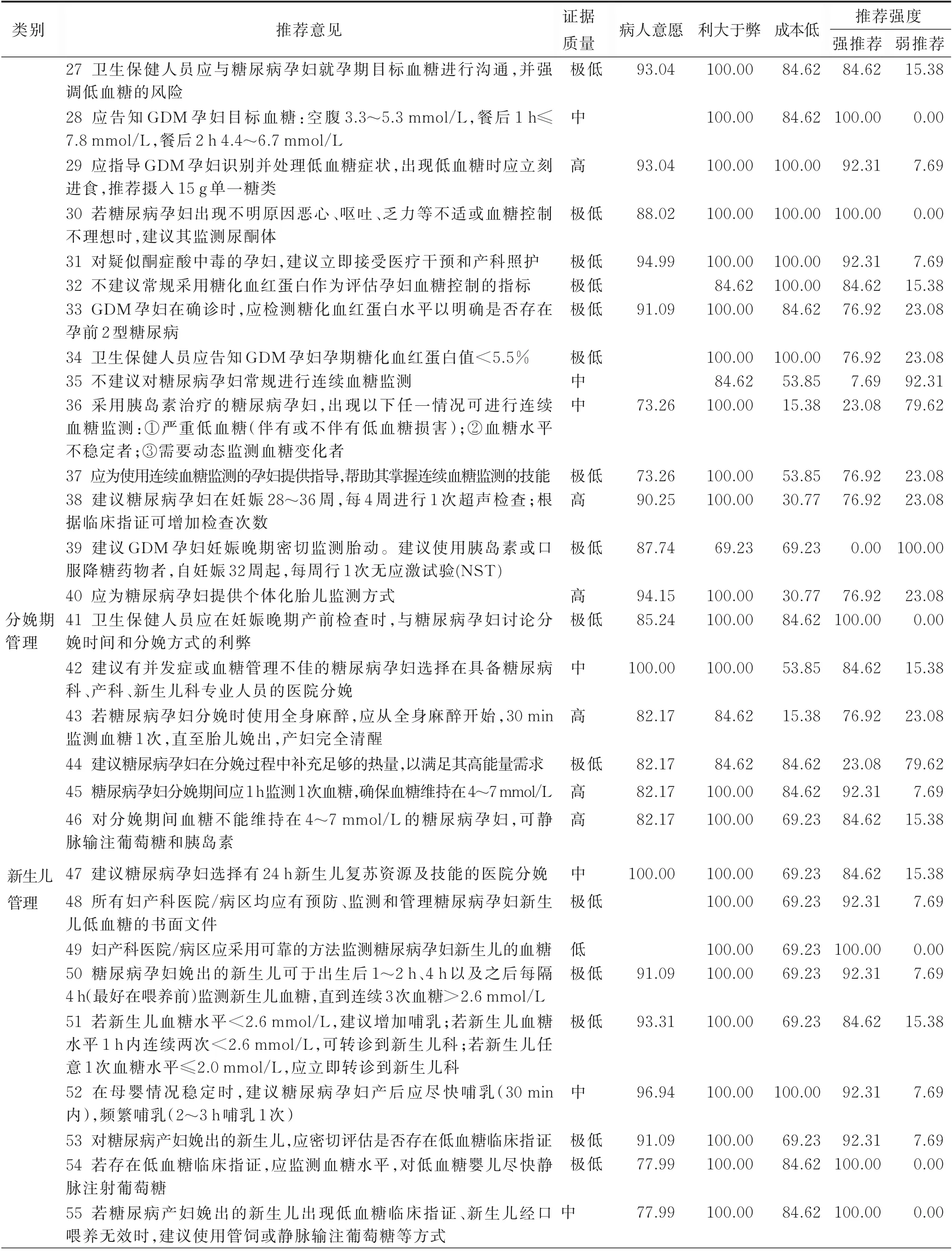
(續表)
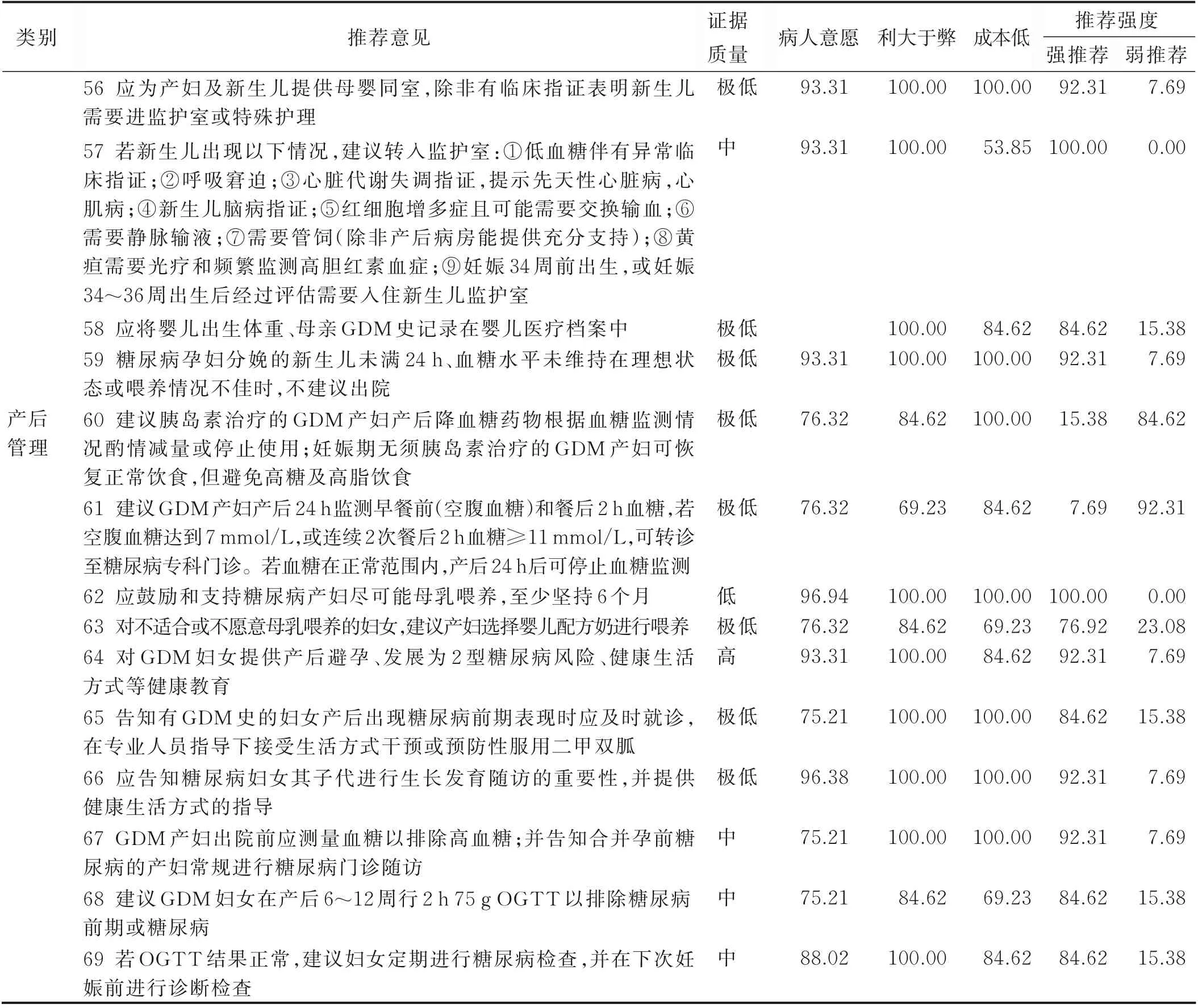
(續表)
3 討論與建議
3.1 共識形成會議法為指南推薦意見達成共識提供了集體決策建議 臨床實踐指南作為指導醫療、護理實踐活動的重要工具和決策依據[11],從20 世紀80 年代在全球范圍內開展以來,受到了管理者、實踐者和研究者極大的關注。隨著指南構建方法學的不斷發展,美國醫學會(Institute of Medicine,IOM)在2011 年將指南的定義更新為“綜合考慮基于系統評價的證據并權衡不同干預措施的利弊,形成為病人提供最佳保健服務的推薦意見”[12]。這就意味著從證據到推薦意見轉化過程中不僅需要考慮證據本身的有效性,還需要綜合權衡推薦意見實施所需要的成本資源以及實施后所帶來的利與弊,并結合病人的意愿,綜合權衡后做出推薦方向和強度的決定[13]。因此,國際指南網[14]建議,需要通過群體共識的方式來選擇和解釋證據,并將證據轉化為推薦建議。而共識形成會議法是一種常被用于就證據達成共識的正式共識法[7],針對特定的議題,通過面對面溝通,快速決策。本研究采納共識形成會議法,針對指南草案中的推薦意見,從證據來源、重要性、適用性、可行性、確切性5 個方面展開深入討論,彌補了單純定量論證的缺陷。
3.2 專家定量論證法為指南推薦意見達成共識提供了決策依據 雖然共識形成會議法為指南推薦意見達成共識提供了集體決策建議,但該方法也有一定的弊端,比如專家間可能相互影響、缺乏量化的決策依據等。因此,在經過共識形成會議定性討論后,將定量論證的方法融入推薦意見的形成中,可為指南制定小組就推薦意見達成共識提供客觀依據。2015 年《中國萬古霉素治療藥物監測指南的制訂》中[15],指南構建小組也采用了定量論證的方法進行推薦意見的共識,以某項選擇總票數超過70%視為達成共識,確定推薦方向和推薦強度。因此,本研究結合專家定量論證方法,針對共識形成會議后納入的推薦意見,從“推薦意見的利弊判斷”“推薦意見的成本高低”及“病人對推薦意見的意愿”3 個方面做出評價,以此為依據確定推薦意見的推薦強度,將超過70%的專家意見作為確定推薦強度的依據。結果表明,專家之間內在一致性系數較高,經過一輪論證,所有推薦意見均達成了共識。由此可見,定量論證方法具有客觀性及定量化的特點,為推薦意見的達成提供了客觀的數量分析方法,使結果更加直觀、具體,便于達成共識。
3.3 推動指南應用于臨床實踐是下一階段的研究重點 本指南經過共識形成會議法和專家定量論證后,所達成的推薦意見具有較好的科學性和臨床適用性。如第13 條證據“若孕婦無禁忌證,建議孕婦進行適當的、規律的、個體能夠適應的運動”,雖然該條證據質量為極低,但運動鍛煉是妊娠期糖尿病有益的輔助治療方式,符合病人的意愿,專家普遍認為利大于弊,且成本低,所以一致做出了“強推薦”決議。而第19 條證據“對于不依從或拒絕使用胰島素的孕婦,可建議選擇口服二甲雙胍或格列本脲”,盡管該條證據質量為高,但是病人對口服降糖藥意愿較差,且口服降糖藥對胎兒的遠期影響尚缺乏證據支持,所以最終經過專家論證為弱推薦。而指南構建的目的在于為臨床實踐者提供決策依據,根據澳大利亞循證護理中心(Joanna Briggs Institute,JBI)循證衛生保健模式[16],證據應用是循證實踐發展的重要環節。因此,在完成指南從證據到推薦意見轉化后,應通過推動指南的臨床應用,明確指南的有效性及可操作性。所以基于研究團隊構建的《妊娠期糖尿病臨床護理實踐指南》發展具有可操作性的循證實踐方案,推動指南推薦意見的應用和轉化,是下一階段的研究重點。
此外,本研究也存在一定的局限性,如僅納入了上海地區的專家、專家數量偏少等,建議在指南試點應用后,根據應用結果對指南推薦意見修改和完善后,再擴大范圍開展專家論證,以增強該指南的可推廣性。

