聯合使用雙歧桿菌對急性細菌感染性腹瀉患兒IL-6、IFN-γ水平及腸道屏障功能的影響
沈春燕,孟曉弘,楊 艷
1.上海市寶山區羅店醫院兒科,上海 201908;2.上海市普陀區中心醫院感染科,上海 200062;3.上海市寶山區羅店醫院檢驗科,上海 201908
急性細菌感染性腹瀉是一種感染細菌所致的常見傳染性疾病,具有傳染速度快、病情變化迅速等特點[1],易合并電解質紊亂、脫水、酸中毒等嚴重并發癥,可導致患兒死亡,已成為亟待解決的重要公共衛生問題[2-3]。目前對于小兒急性細菌感染性腹瀉以對癥支持治療為主,同時聯合第三代抗菌藥物,雖然療效顯著,但也容易影響腸道微生物組成及其多樣性,如雙歧桿菌、乳酸桿菌等有益菌群的定植[4]。有研究顯示,腸道微生物一旦發生變化,會引起腸道的炎性改變,加重病情,而且長期或大劑量使用抗菌藥物可增加耐藥菌株和免疫調節異常的產生概率,反而不利于快速、有效控制病情[5]。尋找既保證治療效果,又能穩定腸道微生物組成、提高腸道屏障功能的方法對促進急性細菌感染性腹瀉患兒病情好轉、改善其預后具有重要價值。臨床目前常采取補充益生菌制劑來進行干預,但其相關報道的結論不一,且作用機制缺乏系統性研究和闡述[6-7]。本研究探討了聯合使用雙歧桿菌的干預方案對急性細菌感染性腹瀉患兒炎性因子水平和腸道屏障功能的影響,旨在明確該方案的作用機制,為急性細菌感染性腹瀉的治療提供安全、有效的解決方案。
1 資料與方法
1.1一般資料 將2017年10月至2019年1月上海市寶山區羅店醫院收治的小兒急性細菌感染性腹瀉患兒共116例納入研究。納入標準:(1)符合《感染性腹瀉診斷與治療》[8]中的有關診斷標準,經糞便常規檢查明確診斷;(2)年齡1~6歲,且初次接受治療;(3)入組前7 d無抗菌藥物、免疫調節劑、益生菌制劑使用史;(4)檢查和病歷資料完善。排除標準:(1)非感染性腹瀉;(2)合并重度脫水等嚴重并發癥;(3)既往存在慢性炎癥性腸病、慢性腹瀉;(4)嚴重營養不良、免疫缺陷性疾病。男73例、女43例,年齡1~6歲,病程24~72 h,脫水程度:輕度85例、中度31例,感染病原菌:大腸埃希菌56例、志賀菌60例。采用隨機數字表法將納入研究的患兒分為觀察組和對照組(各58例),兩組患兒性別、年齡等一般資料比較,差異無統計學意義(P>0.05),具有可比性,見表1。研究均取得患兒及家屬知情同意并遵照醫院倫理委員會批準的方案進行。
1.2方法
1.2.1治療方法 兩組患兒均采用相同的對癥處理及一般支持干預,如控制體溫、補充水電解質和止瀉等;抗感染治療選用注射用頭孢西丁(海南天煌制藥有限公司,規格:每支0.5 g)0.08~0.1 g/kg加入0.9%氯化鈉溶液150 mL靜脈滴注,每天分2次滴注,連續滴注4~5 d。觀察組在上述治療方案的基礎上聯合使用雙歧桿菌活菌片(內蒙古雙奇藥業股份有限公司,規格:每片0.5 g),1~3歲者2片/次、3次/天,3歲以上者3片/次、3次/天,溫水沖服,連續6 d。

表1 兩組急性感染性腹瀉患兒臨床資料分布
1.2.2觀察指標 觀察兩組患兒腹瀉改善效果和改善時間,于入組(T0)、治療3 d(T1)、治療6 d(T2)時檢測兩組患兒炎性細胞因子[白細胞介素-6(IL-6)、干擾素-γ(IFN-γ)]、腸道屏障功能指標[二胺氧化酶(DAO)、D-乳酸]水平及腸道優勢菌數量。
1.2.3樣本來源、采集與檢測 分別于T0、T1、T2清晨抽取納入患兒5 mL外周靜脈血,置入真空采血管,室溫下采用低速離心機(日本日立公司,型號05PR-22型)以2 500 r/min離心,收集血清即刻測定IL-6、IFN-γ、DAO、D-乳酸水平,均通過北京愛立斯生物科技有限公司提供的雷杜RT6100型酶標儀,采用雙抗體夾心-酶聯免疫吸附法(ELISA)進行測定。IL-6、DAO、D-乳酸檢測試劑盒由深圳焗英生物科技有限公司提供,IFN-γ試劑盒由武漢華美生物工程有限公司提供。于T0、T1、T2時,采集患兒1 g新鮮糞便,稀釋、勻漿后,取0.01 mL于培養基上接種、培養,通過法國生物梅里埃公司提供的API20E型菌群檢測系統鑒定菌種類型,計算濕重糞便中菌落數對數值(log CFU/g)。
1.4評價標準 參考《諸福堂實用兒科學》[9]的標準,臨床治愈:腹瀉消失,大便成形,大便次數1~2次/天,生化指標和糞便病原菌檢測均為正常;顯效:糞便基本呈形,大便次數2~3次/天,生化指標和糞便病原菌檢測呈弱陽性;有效:腹瀉次數下降50%,糞便性狀及主要癥狀改善;無效:腹瀉等癥狀及生化指標、糞便病原菌檢測結果無改變,甚至加重。
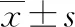
2 結 果
2.1兩組患兒臨床治療效果的比較 T1時,觀察組臨床總有效率與對照組比較,差異無統計學意義(χ2=1.260,P>0.05);T2時,觀察組臨床總有效率高于對照組(χ2=4.127,P<0.05),見表2。

表2 兩組患兒臨床治療效果比較[n(%)]
2.2兩組患者T0、T1、T2時IL-6、IFN-γ、DAO、D-乳酸水平的比較 兩組患兒IL-6、DAO、D-乳酸水平均隨時間下降,IFN-γ水平隨時間升高,組內T0、T1、T2時比較,差異均有統計學意義(P<0.05);且T1、T2時刻,觀察組IL-6、DAO、D-乳酸水平均低于對照組,IFN-γ水平高于對照組,差異均有統計學意義(P<0.05),見表3。

表3 兩組患者T0、T1、T2時IL-6、IFN-γ、DAO、D-乳酸水平變化比較

續表3 兩組患者T0、T1、T2時IL-6、IFN-γ、DAO、D-乳酸水平變化比較
2.3兩組患兒T0、T1、T2時腸道菌群水平的比較 兩組患兒乳桿菌、雙歧桿菌水平均隨時間升高,腸球菌水平隨時間下降,組內T0、T1、T2時比較,差異均有統計學意義(P<0.05);且T1、T2時,觀察組乳桿菌、雙歧桿菌水平均高于對照組,腸球菌水平低于對照組,差異均有統計學意義(P<0.05),見表4。

表4 兩組患兒T0、T1、T2腸道菌群變化比較(log CFU/g)
2.4兩組患兒腹瀉等癥狀改善時間比較 觀察組腹瀉改善時間少于對照組[(30.00±5.20)hvs. (42.00±8.46)h,t=4.391,P<0.05],腹痛改善時間也少于對照組[(41.20±5.50)hvs. (52.10±8.62)h,t=4.215,P<0.05]。
3 討 論
小兒急性細菌感染性腹瀉多由志賀菌等病原微生物引起[10],其中侵襲性細菌可致腸黏膜細胞功能性鈉-水泵失調等,從而引起腹瀉等相關癥狀[11-12];產毒性細菌常引發炎性反應而直接損傷腸道上皮細胞,致腸道黏膜、腸細胞功能異常,隨著病情進展,腸道致病菌所產生的內毒素水平持續升高,致腸道黏膜屏障功能進一步受到侵襲,一旦防御功能喪失,則無法有效抵抗炎性細胞因子的作用,造成內毒素進入血液,致感染癥狀不斷加重[13]。而腸道菌群作為腸道屏障防御系統(由腸道菌群、黏液層、腸道細胞構成[14])較為重要的組成部分,其正常與否直接決定著腸道疾病發生、發展與嚴重程度,所以確保腸道菌群的穩定性、建立良好的微生態環境,利于改善腸道黏膜屏障功能,對抗炎性細胞因子、細菌內毒素致病作用。
本研究顯示,聯合使用雙歧桿菌能明顯提高小兒急性細菌感染性腹瀉臨床治療效果,改善腹瀉、腹痛等臨床癥狀,促進病情好轉。檢測小兒急性細菌感染性腹瀉炎性因子和腸道屏障功能指標的結果顯示,聯合使用雙歧桿菌能明顯降低血清IL-6水平、上調IFN-γ水平,有助于減輕機體炎性反應,避免炎性反應擴大而加重腸道感染引起的黏膜損傷,因此有利于臨床癥狀的改善。DAO是一種反映腸道黏膜屏障狀態的指標,D-乳酸可以反映腸道黏膜缺血、缺氧狀態和通透性[15],聯合使用雙歧桿菌的治療方案能降低二者水平且優于單純對癥支持治療的方案,說明聯合使用雙歧桿菌能有效改善腸道屏障功能,從而提升對炎性細胞因子和內毒素的抵抗作用,利于促進病情好轉。另外,結果還顯示采用聯合雙歧桿菌治療方案能明顯增加腸道有益菌(乳桿菌、雙歧桿菌)菌落數量、減少腸球菌數量,說明聯合雙歧桿菌治療方案益于改善腸道微生態環境,進一步提升腸道屏障防御功能,利于及時扭轉腹瀉、感染等進程,縮短治療時間。由此可見,聯合雙歧桿菌治療方案對小兒急性細菌感染性腹瀉者具有減毒增效作用(即減輕炎癥反應,增加腸道黏膜屏障防御效果)。有關機制可能如下。(1)研究表明腸道屏障包括機械屏障、生物屏障、化學屏障和免疫屏障[16];而細菌感染性腹瀉及治療期間使用抗菌藥物均能引起腸道內雙歧桿菌、乳桿菌等正常菌群銳減,而上述益生菌減少可引起腸道菌群與宿主微生態環境間的微生態屏障(即生物屏障)受到不同程度影響[17];生物屏障功能受損可直接影響機械屏障、化學屏障功能,三者相互作用。(2)雙歧桿菌作為一種定植于腸道內的革蘭陽性厭氧菌,在小兒2歲時已基本穩定[18];該菌能夠通過代謝機制產生乳酸、乙酸等揮發性短鏈脂肪,增加腸道內氫離子含量而形成梯度差,進而滲透入病原菌微生物細胞內,使細胞質酸化,從而引起細胞失活效應,因此能有效抑制沙門菌、大腸桿菌、志賀菌等多種病原菌[19]。(3)雙歧桿菌憑借其黏附作用而具有拮抗病原菌侵襲的效應,利于減輕腸源性內毒素誘發的炎性反應[20]。
總之,聯合雙歧桿菌方案通過降低小兒急性細菌感染性腹瀉者炎性細胞因子水平、調節腸道屏障功能,能夠有效改善患兒腹瀉、腹痛等癥狀,為臨床治療小兒急性細菌感染性腹瀉提供了新的解決方案,值得采用多中心、大樣本、增加檢測指標等手段進一步深入研究,以便為該方案的推廣和使用提供更加詳實的理論依據。

