腹腔鏡技術在T1b和T2期膽囊癌根治術中的安全性及有效性研究
高 偉,李 濤,席 銳
陜西省漢中市中心醫院肝膽外科,陜西漢中 723000
膽囊癌是膽道系統惡性程度最高的腫瘤,早期診斷困難,5年生存率低,文獻報道為5%~14%[1-2]。盡管新輔助放化療對提高膽囊癌的療效起到一定的作用,但對部分患者行根治性手術切除仍是提高其長期生存率的唯一手段。隨著手術技術的提高及腹腔鏡學習曲線的完成,腹腔鏡技術在消化道腫瘤治療中的安全性及有效性已得到認可[3-5]。由于膽囊癌根治術涉及肝切除、淋巴結清掃及肝外膽道的處理,腹腔鏡技術能否像在胃癌、結直腸癌中取得類似甚至優于開腹手術的治療效果尚存在爭議。本文以美國癌癥聯合委員會(AJCC)第7版膽囊癌分期系統為基礎,回顧性分析本院2013年9月至2016年9月診斷為T1b和T2期膽囊癌患者的臨床資料,評估腹腔鏡根治術與開腹根治術的手術安全性,1年及3年生存率有無差異。
1 資料與方法
1.1一般資料 選擇2013年9月至2016年9月本院收治的T1b期和T2期膽囊癌患者72例為研究對象,根據手術方式將患者分為兩組,腹腔鏡組(n=33)和開腹手術組(n=39)。腹腔鏡組中男12例,女21例;年齡36~72歲,平均(45.00±10.60)歲;既往病史:膽囊息肉7例,膽囊腺肌癥10例,膽囊結石伴慢性膽囊炎6例,膽囊結石合并急性膽囊炎10例。開腹手術組中男15例,女24例;年齡39~70歲,平均(48.00±9.00)歲;既往病史:膽囊息肉9例,膽囊腺肌癥12例,膽囊結石伴慢性膽囊炎10例,膽囊結石合并急性膽囊炎8例。兩組患者性別、年齡、既往病史等一般資料比較,差異均無統計學意義(P>0.05)。
1.2納入及排除標準 納入標準:術前增強MRI檢查提示膽囊癌侵犯漿膜,術中膽囊癌組織經冰凍切片活檢證實,術中通過超聲檢查證實為膽囊癌,所有病例最終經術后石蠟切片證實為T1b和T2期的膽囊癌患者。排除標準:術中診斷為T1b和T2期膽囊癌,家屬拒絕行根治術,僅行膽囊切除術者;術中發現已有遠處轉移不適宜行根治術者;術后因非腫瘤性原因死亡者;術后隨訪資料不全者。
1.3方法
1.3.1手術方式 常規消毒鋪巾,腹腔鏡組行腹腔鏡膽囊癌切除術,建立CO2氣腹,術中注意避免膽囊破裂,術中超聲再次確認膽囊癌分期后,采用四孔法置入腹腔鏡設備,分離腹腔內粘連,依次探查腹腔、盆腔各臟器有無轉移灶,重點探查腹腔干、腸系膜根部及腹主動脈旁淋巴結有無轉移。肝切除的范圍:常規行膽囊及膽囊床周圍2 cm的肝臟契型切除,如果腫瘤浸潤肝臟深度超過2 cm,則行肝S4b+S5切除;如腫瘤浸潤過深,行右半肝及右三葉切除以保證切緣陰性;對于T2期和淋巴結轉移的患者需進行淋巴結清掃,淋巴結清掃范圍:清掃肝十二指腸韌帶、肝總動脈、胰頭周圍淋巴結,如術中肝總動脈、胰頭周圍淋巴結活檢陽性,則擴大清掃腹腔干周圍淋巴結;肝外膽道的處理:不常規切除肝外膽管,僅在肝外膽管受侵犯無法獲得切緣陰性或區域淋巴結與肝外膽管致密粘連無法分離者做肝外膽管切除+膽管空場吻合術。術后常規于Winslow孔處放置腹腔引流管一根。開腹手術組行開腹手術膽囊癌根治術,右上腹肋緣下斜切口長約15 cm,探查范圍、切除區域以及清掃淋巴結同腹腔鏡組,術后肝斷面常規放置導管引流。
1.3.2觀察指標及隨訪 (1)手術情況:觀察并記錄兩組患者的手術時間、術中出血量、術后住院時間及住院費用。(2)術后并發癥情況:采用Clavien-DIndo分級對兩組患者術后并發癥進行分級,Clavien-DIndoⅠ級:在未經任何特殊干預的前提下,發現微小吻合口漏或引流液性質異常或吻合口周圍置管時間>7 d,但無明顯的臨床表現;Clavien-DIndoⅡ級:需要特殊干預(抗菌藥物或完全腸外營養時間>7 d);Clavien-DIndoⅢ級:應行穿刺或在全麻下進行沖洗、引流、造口或重新吻合[6-8]。(3)術后生存率:術后隨訪時間3年,每6個月對患者定期門診檢查和電話隨訪,了解患者的術后生存情況。
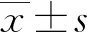
2 結 果
2.1兩組手術情況對比 腹腔鏡組患者的手術時間、術中出血量、術后住院時間、住院費用顯著短于或少于開腹組,差異有統計學意義(P<0.05),見表1。

表1 兩組手術情況對比
2.2兩組并發癥發生情況對比 與開腹手術組相比,腹腔鏡組術后Clavien-DIndoⅢ級并發癥的例數更少,差異有統計學意義(P<0.05)。見表2。
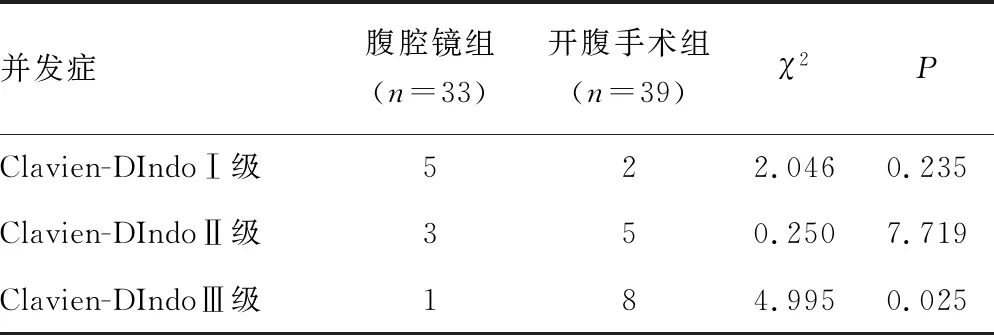
表2 兩組并發癥發生情況對比(n)
2.3兩組術后生存率對比 開腹組患者術后1年、3年生存率分別為 82.1%和48.7%,腹腔鏡組分別為84.8%和57.6%,組間比較差異無統計學意義(P<0.05),見圖1。
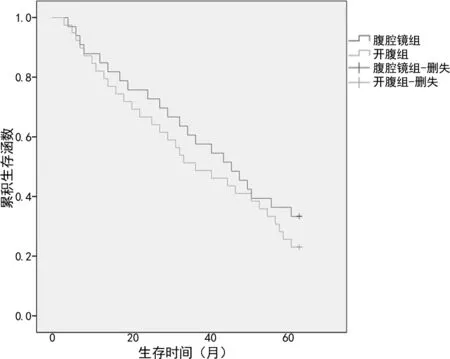
圖1 兩組患者生存曲線對比
3 討 論
膽囊癌根治術是膽囊癌患者唯一可獲得長期生存的治療方式,但這一術式涉及肝切除、淋巴結清掃及膽腸重建多種技術,手術操作復雜,預后較差。早期的研究認為膽囊癌根治術不宜使用腹腔鏡,尤其是對腹腔鏡下膽囊破裂、膽汁外流所致穿刺孔及腹膜腔的腫瘤種植的擔憂更是限制了腹腔鏡技術在這一疾病中的應用,或是因為行腹腔鏡手術前氣腹可能會導致患者術后免疫力降低,從而使腹腔內惡性腫瘤細胞擴散增加或者轉移擴散[9-10]。手術仍是目前治療膽囊癌最有效的治療手段,近年來腹腔鏡手術在消化道腫瘤尤其是在結直腸癌、胃癌中取得與開腹手術相似的療效,已被廣泛應用于可行腹腔鏡膽囊癌根治術患者的治療中,臨床療效較好,安全性較高,受到了臨床醫生的認可,且已逐漸地取代了傳統的開腹手術,已成為膽囊相關疾病的首選治療方式[11]。關于T1b和T2期膽囊癌是否應行腹腔鏡手術存在爭議,但是研究發現對于T1b和T2期膽囊癌患者行膽囊癌根治術可以顯著提高患者生存率[12]。因此,本研選取了T1b期和T2期患者,采用腹腔鏡技術進行膽囊癌根治術以探討其安全性和有效性。
膽囊癌根治術手術范圍的選擇應該根據病理分期進行,同時術前增強MRI,術中超聲等影像學檢查對于膽囊癌的確診和分期均有一定的輔助作用,當術前診斷不明確時,可以根據術中快速冰凍病理檢查或者術后常規病理檢查再次進行確證以決定是否進行膽囊癌根治手術。目前,腹腔鏡技術在T1b和T2期膽囊癌根治術的治療中取得了與開腹膽囊根治術相同甚至更好的療效,也是目前治療膽囊癌最有效的治療方式,不僅能夠徹底清除惡性組織,而且延長了患者的生存時間,為患者提供了可能治愈的機會。本研究選取了T1b期和T2期膽囊癌患者分別進行腹腔鏡膽囊癌根治術和開腹手術,對兩種術式進行對比分析,結果顯示:腹腔鏡組患者的手術時間、術中出血量、術后住院時間、住院費用顯著短于或少于對照組;腹腔鏡組術后Clavien-DIndoⅢ級并發癥的例數更少。說明腹腔鏡膽囊癌根治能夠有效縮短手術時間和患者住院時間,減少術中出血量,不增加術后并發癥的發生率,從而降低患者住院費用。徐益萍等[13]報道的腹腔鏡膽囊癌根治術能夠有效改善患者手術相關指標,主要包括手術時間、術中出血量以及并發癥的發生率,術后隨訪3年患者生存率明顯較高。
腹腔鏡膽囊癌根治術是否能取得與開腹膽囊癌根治術一樣的遠期生存率是腹腔鏡技術能否應用及推廣的最大問題。本研究結果顯示,開腹組患者術后1年、3年生存率分別為 82.1%和48.7%,腹腔鏡組分別為84.8% 和57.6%,組間比較,差異均無統計學差異(P<0.05 )。張成等[14]對兩組患者分別采用腹腔鏡膽囊癌根治術和開腹膽囊癌根治術,術后發現兩組患者1年、3年和5年的生存率差異均無統計學意義。分析這一結果可能的原因:(1)本研究樣本量較少。(2)可能與腫瘤所在位置有關,一項多中心研究統計了252例T2期的膽囊癌患者的臨床資料發現,99例腫瘤位于肝臟面的患者無論是血管侵犯、神經浸潤還是淋巴結轉移率都要高于腫瘤位于腹腔面,兩組患者3年、5年生存率分別為52.1%vs. 73.7%,42.6%vs. 64.7%,差異有統計學意義(P<0.05)[15]。由于本研究中樣本量有限,而且臨床上影響膽囊癌根治術術后療效的因素較多,因此將在下一步研究中進一步擴大樣本量,收集患者臨床資料,分析影響膽囊癌患者生存率和臨床療效的相關因素。
綜上所述,腹腔鏡技術在膽囊癌根治術中是安全、有效的,能夠有效縮短手術時間和患者術后住院時間,減少術中出血量,不增加術后并發癥的發生率,降低患者住院費用,術后1年、3年患者生存率與開腹膽囊癌根治術基本一致。

