血清PCT、ALB、PSP聯(lián)合預(yù)測膿毒癥患兒預(yù)后的臨床價值
安良斌,溫航衛(wèi),劉作姣
(邵陽學(xué)院附屬第一醫(yī)院普兒科,湖南 邵陽 422000)
膿毒癥為臨床常見危重癥,主要由感染引起,主要臨床癥狀為發(fā)熱、心跳過速、呼吸急促和外周血白細胞增加[1]。研究表明,膿毒癥病死率較高,可達18%~25%,常可累及腎臟,引起腎功能障礙,影響預(yù)后[2]。故探究相關(guān)預(yù)測因子,提高膿毒癥的預(yù)后尤為迫切。血清降鈣素原(procalcitonin,PCT)可有效反映全身炎癥程度,濃度升高對膿毒癥患者的預(yù)后具有重要指示作用;白蛋白(albumin,ALB)主要存在于人體血漿中,其水平降低提示抗免疫能力差;另胰石蛋白(pancreatic stone protein,PSP)主要由胰腺細胞分泌而成,其在膿毒癥中應(yīng)用廣泛[3-4]。PCT、ALB、PSP對成人膿毒癥的預(yù)測價值已得到證實,是否對膿毒癥患兒預(yù)后具有較高的評估價值需要進一步的研究。本研究探討PCT、ALB、PSP對膿毒癥患兒臨床病理之間的關(guān)系,并分析其臨床預(yù)測價值,以期為臨床防治提供參考。現(xiàn)將結(jié)果報告如下。
1 資 料 與 方 法
1.1一般資料 選擇2016年8月—2019年8月我院ICU病房收治的膿毒癥患兒322例為研究對象,根據(jù)患兒病情嚴重程度分為膿毒癥組126例、嚴重膿毒癥組105例、膿毒性休克組91例,另選取同期體檢健康兒童80例為對照組。病例納入標準:①符合《中國膿毒癥/膿毒癥休克急診治療指南(2016)》[5]診斷標準;②年齡1~14歲;③小兒危重病例評分(pediatric critical illness score,PCIS)<80分;④臨床資料完整,能夠配合完成研究者。排除標準:①嚴重心、肝、腎等功能障礙;②合并其他惡性腫瘤疾病患者;③嚴重營養(yǎng)不良者;④先天性心臟病者;⑤智力或精神障礙不能配合研究者。膿毒癥組男性68例,女性58例;年齡1~12歲,平均(7.42±2.21)歲;體重指數(shù)(body mass index,BMI)15~24,平均19.43±3.19。嚴重膿毒癥組男性61例,女性44例,年齡1~11歲,平均(7.26±2.12)歲;BMI 16~25,平均19.16±3.20。膿毒癥休克組男性52例,女性39例;年齡1~12歲,平均(7.25±2.60)歲;BMI 15~24,平均19.36±3.18。對照組男性43例,女性37例,年齡2~14歲,平均(7.67±2.36)歲;BMI 16~25,平均19.84±3.39。4組性別、年齡、BMI差異無統(tǒng)計學(xué)意義(P>0.05),具有可比性。
本研究經(jīng)醫(yī)院醫(yī)學(xué)倫理委員會批準通過,受試者患兒及家屬均知情同意并簽署知情同意書。
1.2方法 所有受試者抽取空腹12 h以上的肘靜脈血3 mL,3 000 r/min,離心10 min,分離血清,-80 ℃保存?zhèn)錅y。酶聯(lián)免疫吸附測定分析法測定血清PCT水平;使用BECK Man LX20 全自動生化分析儀,免疫比濁法測定(試劑供自上海恒遠生物技術(shù)發(fā)展有限公司)PSP、ALB水平。所有操作均遵循試劑說明書嚴格執(zhí)行。
1.3隨訪及評判標準 所有患兒隨訪28 d觀察預(yù)后,統(tǒng)計患兒病死率。主要終點事件定義為任何原因引起的死亡。PCIS評分共包含10項,總分100分,得分>80分為非危重;71~80分為危重;<70分為極危重。
1.4統(tǒng)計學(xué)方法 應(yīng)用SPSS 22.0統(tǒng)計軟件處理數(shù)據(jù)。計數(shù)資料比較采用χ2檢驗;計量資料比較采用t檢驗、單因素方差分析和SNK-q檢驗;影響因素分析采用多因素二元Logistic回歸分析;預(yù)測價值評估采用ROC曲線分析,曲線下面積(area under curve,AUC)0.7~0.9時預(yù)測準確性較好,>0.9時預(yù)測準確性高。P<0.05為差異有統(tǒng)計學(xué)意義。
2 結(jié) 果
2.14組血清PCT、ALB及PSP水平比較 4組血清PCT、ALB及PSP水平比較差異有統(tǒng)計學(xué)意義(P<0.05);膿毒癥組PCT、PSP水平高于對照組,ALB水平低于對照組,嚴重膿毒癥組PCT、PSP水平高于膿毒癥組和對照組,ALB水平低于膿毒癥組和對照組,膿毒性休克組PCT、PSP水平高于嚴重膿毒癥組、膿毒癥組和對照組,ALB水平低于嚴重膿毒癥組、膿毒癥組和對照組,差異有統(tǒng)計學(xué)意義(P<0.05)。見表1。
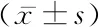
表1 4組血清PCT、ALB及PSP水平比較
2.2膿毒癥患兒的預(yù)后情況 隨訪28 d,322例患兒中死亡48例(14.91%),存活274例(85.09%)。死亡患兒,膿毒癥組2例(1.59%)、嚴重膿毒癥組18例(17.14%)、膿毒性休克組28例(30.77%)。嚴重膿毒癥組病死率高于膿毒癥組,膿毒性休克組病死率高于膿毒癥組和嚴重膿毒癥組,差異有統(tǒng)計學(xué)意義(χ2=36.087,P<0.01)。
2.3存活組、死亡組臨床指標比較 死亡組PCT和PSP水平高于存活組,ALB水平和PCIS評分低于存活組,差異有統(tǒng)計學(xué)意義(P<0.05)。2組性別、年齡及BMI差異無統(tǒng)計學(xué)意義(P>0.05)。見表2。
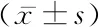
表2 生存組和死亡組臨床指標比較
2.4膿毒癥患兒預(yù)后Logistic回歸分析 以患兒是否死亡(否=0,是=1)為因變量,以血清PCT(連續(xù)變量)、ALB(連續(xù)變量)、PSP水平(連續(xù)變量)及PCIS評分(連續(xù)變量)為自變量,納入多因素Logistic回歸分析。結(jié)果顯示,血清PCT、ALB、PSP及PCIS評分是膿毒癥患兒死亡的危險因素(P<0.05)。見表3。
2.5血清PCT、ALB及PSP水平對膿毒癥患兒死亡終點的預(yù)測 繪制ROC曲線,結(jié)果顯示,血清PCT、ALB、PSP預(yù)測膿毒癥患兒死亡的AUC分別為0.741、0.783、0.784,均具有一定準確性;以ROC曲線靠左上方約登指數(shù)的最大切點作為最佳臨界值(PCT為59.95 μg/L,ALB為30.05 g/L、PSP為287.55 μg/L),預(yù)測敏感度、特異度:PCT為77.1%、63.1%,ALB為95.8%、52.6%,PSP為93.8%、53.6%,預(yù)測價值較好。
將血清PCT、ALB、PSP納入Logistic回歸模型,通過回歸系數(shù)得出三項聯(lián)合的數(shù)值計算公式為:三項聯(lián)合=PCT+(-0.809)/(0.354)×ALB+(0.254)/(0.354)×PSP,統(tǒng)計分析得出聯(lián)合數(shù)據(jù)。進一步ROC曲線顯示,三項聯(lián)合預(yù)測AUC為0.953,敏感度、特異度為87.5%、91.6%,提示聯(lián)合預(yù)測價值較高。見表4,圖1。
3 討 論
膿毒癥在臨床常屬于危重癥,具有起病急、系統(tǒng)性炎癥反應(yīng)重等特點[6]。資料顯示,小兒膿毒癥常伴有發(fā)熱、心跳快速及代謝異常等癥狀,且其致病原因較為復(fù)雜,預(yù)后性較差,臨床上診斷和治療都較為困難,因此探究相關(guān)因子與膿毒癥的關(guān)系,提高膿毒癥患兒的預(yù)后尤為迫切[7]。近年來,臨床上關(guān)于膿毒癥的研究已經(jīng)日漸進步,但膿毒癥在發(fā)展過程中受細菌內(nèi)毒素、炎癥介質(zhì)、免疫及凝血功能等多種因素影響,其是否對膿毒癥患兒的預(yù)后具有診斷價值目前仍不清楚。因此,繼續(xù)探究膿毒癥相關(guān)因子與膿毒癥之間的關(guān)系,為臨床膿毒癥患兒的防治提供參考仍是目前需要解決的問題。
現(xiàn)國內(nèi)外較多文獻表明,PCT、ABL、PSP對成人膿毒癥的預(yù)測價值已得到證實,是否對膿毒癥患兒預(yù)后具有較高的預(yù)測價值需要進一步研究。PCT是細胞分泌的一種糖蛋白,正常機體中含量極低,感染狀態(tài)下,毒素、腫瘤壞死因子α及白細胞介素會誘導(dǎo)PCT發(fā)生,PCT水平明顯升高[8-9]。同時資料顯示,患兒機體PCT水平與細菌種類、炎癥因子及免疫功能密切相關(guān)[10]。目前,PCT對膿毒癥患兒預(yù)后的預(yù)測價值已得到有效證實,且霍俊明等[1]分析106例膿毒癥患兒的PCT水平,結(jié)果發(fā)現(xiàn),PCT水平隨膿毒癥感染程度的加劇而升高,且PCT水平越高者預(yù)后越差,提示PCT可能是反映膿毒癥患兒預(yù)后的較好指標。ALB主要為肝實質(zhì)細胞合成,膿毒癥患兒的代謝率可因機體發(fā)熱、炎癥及應(yīng)激等原因增加,從而促使ALB分解代謝加快,血清ALB含量降低[11-12]。患兒受毒性感染后,全身毛血管通透性迅速提高,使得存在于血管內(nèi)的ALB減少,造成低ALB血癥。而張靜等[13]研究顯示,膿毒癥休克組患兒ALB水平明顯低于嚴重膿毒癥組,病死率高于嚴重膿毒癥組,提示ALB水平與疾病嚴重程度具有一定關(guān)系。PSP為基因編碼序列,主要由胰腺腺泡分泌而成[14]。PSP在膿毒癥與健康者之間差異有統(tǒng)計學(xué)意義,并與PCT呈顯著正相關(guān)。提示,PSP水平升高可作為膿毒癥患兒的診斷指標。彭紅艷等[15]研究顯示,膿毒癥患兒的PSP水平隨感染程度的加劇而升高,差異有統(tǒng)計學(xué)意義。說明PSP不僅可作為膿毒癥患兒的診斷指標,而且對膿毒癥患兒的病情及預(yù)后具有重要的作用。本研究結(jié)果顯示,膿毒癥患兒的PCT、PSP均隨膿毒癥患兒病情嚴重程度加劇而升高,ALB水平隨病情嚴重程度加劇而降低,提示三者在膿毒癥患兒評估中特異性顯著。死亡組PCT和PSP高于存活組,死亡組ALB和PCIS評分低于存活組,差異有統(tǒng)計學(xué)意義(P<0.05)。Logistic回歸分析結(jié)果顯示,PCT、ABL、PSP主要終點事件的危險因素。
《膿毒癥患者圍術(shù)期管理的專家共識》[16]指出,治療膿毒癥最有效的方法是在了解其發(fā)病機制的基礎(chǔ)上進行治療,但目前臨床上關(guān)于膿毒癥的發(fā)病機制尚不明確,因此在治療過程中,應(yīng)盡量從膿毒癥患兒的病因、病情嚴重程度、累及器官著手,以《膿毒癥診療指南》[17]為指導(dǎo),個體化治療及綜合治療并行。膿毒癥可造成多器官損傷,因此在治療時需進行多種藥物共同治療,以提高療效,且應(yīng)盡早預(yù)防診斷,以改善預(yù)后,降低病死率。本研究結(jié)果顯示,PCT、ABL、PSP對膿毒癥患兒的預(yù)后評估具有一定的價值,預(yù)測價值更高。提示臨床可將三者作為膿毒癥患兒不良預(yù)后的輔助預(yù)測因子。而對于如何通過調(diào)節(jié)個體化PCT、ABL及PSP水平提高防治效果,還有待進一步研究證明。
綜上所述,血清PCT、ABL、PSP水平對膿毒癥患兒的預(yù)后均有一定的預(yù)測價值,且三者聯(lián)合預(yù)測的特異度、敏感度較高,對預(yù)后的預(yù)測更加準確,臨床可加強監(jiān)測。

