腎外型腎盂結石行后腹腔鏡腎盂切開取石術與經皮腎鏡取石術對照研究
黃曉文 劉素蘭

【摘要】 目的:探析腎外型腎盂結石采取后腹腔鏡腎盂切開取石術(RPL)與經皮腎鏡取石術(PCNL)治療的臨床效果。方法:對2016年1月-2019年12月在本院泌尿外科接受微創術治療的65例腎結石患者臨床情況進行回顧性研究,基于手術方式不同分成RPL組(n=35)和PCNL組(n=30);對比分析兩組手術情況,并比較結石清除率、術前術后血紅蛋白(Hb)變化值及術后并發癥發生率。結果:RPL組術中出血量、醫療費用、術前術后Hb變化值均顯著低于PCNL組(P<0.05),但兩組手術時間、術后住院時間差異無統計學意義(P>0.05)。RPL組手術成功率為100%,PCNL組為100%,差異無統計學意義(P>0.05);RPL組結石完全清除率為100%,高于PCNL組的83.33%,差異有統計學意義(P<0.05);RPL組術后并發癥發生率為5.71%,顯著低于PCNL組的23.33%(P<0.05)。結論:在腎外型腎盂結石微創術治療中,RPL比PCNL安全性和有效性更高,費用更低,且術中出血量少,術后并發癥少,可同時處理合并解剖畸形,更具臨床價值。
【關鍵詞】 腎盂結石 后腹腔鏡腎盂切開取石術 經皮腎鏡取石術
doi:10.14033/j.cnki.cfmr.2020.26.018 文獻標識碼 B 文章編號 1674-6805(2020)26-00-03
A Comparative Study of Retroperitoneal Laparoscopic Pyelolithotomy and Percutaneous Nephrolithotomy for Extrarenal Pyelolithiasis/HUANG Xiaowen, LIU Sulan. //Chinese and Foreign Medical Research, 2020, 18(26): -52
[Abstract] Objective: To investigate the clinical effect of retroperitoneal laparoscopic pyelolithotomy (RPL) and percutaneous nephrolithotomy (PCNL) for extrarenal pyelolithiasis. Method: A retrospective study was conducted on the clinical situation of 65 patients with kidney stones who received minimal invasive surgery treatment in the Urology Department of our hospital from January 2016 to December 2019. Based on different surgical methods, they were divided into the RPL group and the PCNL group (35 and 30 cases respectively). The operation conditions, the stone clearance rate, preoperative and postoperative hemoglobin (Hb) change value and postoperative complication rate of the two groups were compared. Result: Intraoperative blood loss, medical expenses, and Hb changes before and after surgery of the RPL group were significantly lower than those of in the PCNL group (P<0.05). There were no significant differences in operation time and postoperative hospital stay between the two groups (P>0.05). The surgical success rate was 100% in the RPL group and 100% in the PCNL group, there was no significant difference (P>0.05). The stone clearance rate of the RPL group was 100%, which was higher than 83.33% of the PCNL group, there was statistical significance (P<0.05). The incidence of postoperative complications of the RPL group was 5.71%, which was lower than 23.33% of the PCNL group, there was statistical significance (P<0.05). Conclusion: Compared with PCNL, RPL has higher safety and efficacy, lower cost, less intraoperative blood loss and less postoperative complications in the treatment of extrarenal pyelolithiasis, which is of more clinical value.
[Key words] Pyelolithiasis Retroperitoneal laparoscopic pyelolithotomy Percutaneous nephrolithotomy
First-authors address: Wuyishan Municipal Hospital, Wuyishan 354300, China
腎盂結石是臨床泌尿系統常見的一種結石病癥,屬于上尿路結石,如未及時治療可能引起腎臟積水,對腎功能造成很大損害。當前,腎結石一般采取微創術治療,對于腎盂結石臨床治療主要有輸尿管軟鏡碎石取石術(FURSL)、經皮腎鏡取石術(PCNL)及后腹腔鏡腎盂切開取石術(RPL)等方法[1]。其中FURSL一般應用在大小2 cm內的腎盂結石,當結石的直徑大于2 cm,則FURSL難以將其有效取出,因此PCNL為主要的治療方式,但受到腎盂解剖形態差異的影響,臨床對該類結石是否以PCNL作為統一的首選療法尚存在爭議,臨床研究認為,對腎外型腎盂結石應基于實際選取合適術式[1]。基于此,本課題對本院泌尿外科接治的65例腎外型腎盂結石患者的微創術治療進行回顧性研究,對比分析PCNL和RPL的臨床效果,現報告如下。
1 資料與方法
1.1 一般資料
回顧性研究2016年1月-2019年12月在本院泌尿外科行微創術治療的65例腎外型腎盂結石患者臨床資料。納入標準:(1)術前均經靜脈尿路造影檢查確診為腎外型腎盂結石,均為單側結石[2];(2)符合微創術指征,無禁忌。排除標準:(1)腎臟功能顯著受損;(2)腎臟形態異常;(3)合并嚴重尿路感染、重度腎積水。基于手術方式不同分成PNCL組(n=30)和RPL組(n=35)。其中,PNCL組男16例,女14例;年齡37~56歲,平均(42.3±3.8)歲;患側:左19例,右11例;結石大小1.5~3.0 cm,平均(2.1±0.2)cm;結石數:單發20例,多發10例。RPL組男15例,女20例;年齡40~55歲,平均(41.8±3.7)歲;患側:左19例,右16例;結石大小1.8~3.1 cm,平均(2.3±0.2)cm;結石數:單發22例,多發13例。兩組臨床一般資料差異無統計學意義(P>0.05),有著良好可比性。本研究得到醫院倫理委員會同意和批準。
1.2 方法
對合并高血壓、糖尿病者遵醫囑用藥使血壓、血糖降至正常水平并保持穩定實施手術。
PCNL組應用標準F24通道,行氣管內全麻,先取截石體位,對患側進行輸尿管逆行插管并留置導管。然后改成俯臥位,于超聲引導下掌握結石所在部位、數量、大小,并明確腎盂是否合并積水及嚴重度,確定腎盂輸尿管開口位。行人工腎積水,選取第11~12肋間到第12肋下側作為體表穿刺點,創建F18操作通道直到目標腎盞。再隔級擴張,創建F24皮腎通道,于輸尿管鏡視域下行鈥激光聯合氣壓彈道碎石術,通過高壓水流沖出碎石。完成后,留置6F雙J管。
RPL組取截石體位,氣管內全麻。采用常規三孔法操作,創建后腹膜腔。于患者腰大肌前側確定上段尿管位置,按照走形向腎盂游離,剝離四周脂肪,充分暴露腎盂,發現結石后采用分離鉗將結石上部固定,將腎盂切開,取出結石。對結石較大的,可先夾碎再取出。如存有移入腎盞碎石可用專門吸引器吸出或注水沖出,術畢留置6F雙J管。
1.3 觀察指標及評價標準
記錄兩組手術時間、術中出血量、術后住院時間、醫療費用;測定和計算手術前后血紅蛋白(Hb)變化值;手術順利完成,未出現中轉或停止手術即手術成功;統計結石完全清除率(術后復查CT顯示腎盂無結石影),并了解術后并發癥情況[3]。
1.4 統計學處理
本研究數據采用SPSS 20.0統計學軟件進行分析和處理,計量資料以(x±s)表示,采用t檢驗,計數資料以率(%)表示,采用字2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組手術情況對比
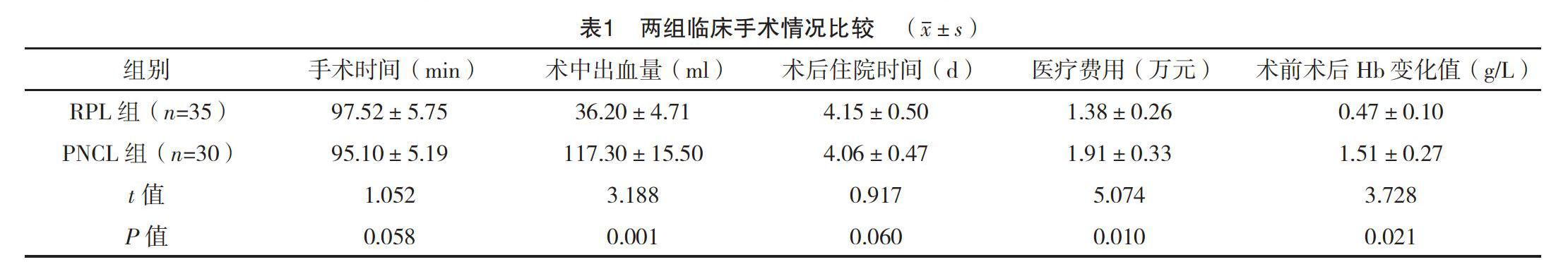
RPL組術中出血量、醫療費用、術前術后Hb變化值均顯著低于PCNL組(P<0.05),但兩組手術時間、術后住院時間差異無統計學意義(P>0.05),見表1。
2.2 兩組手術效果對比
RPL組、PCNL組手術成功率均是100%,差異無統計學意義(P>0.05);RPL組結石完全清除率為100%,高于PCNL組的83.33%(P<0.05),見表2。
2.3 兩組術后并發癥發生率對比
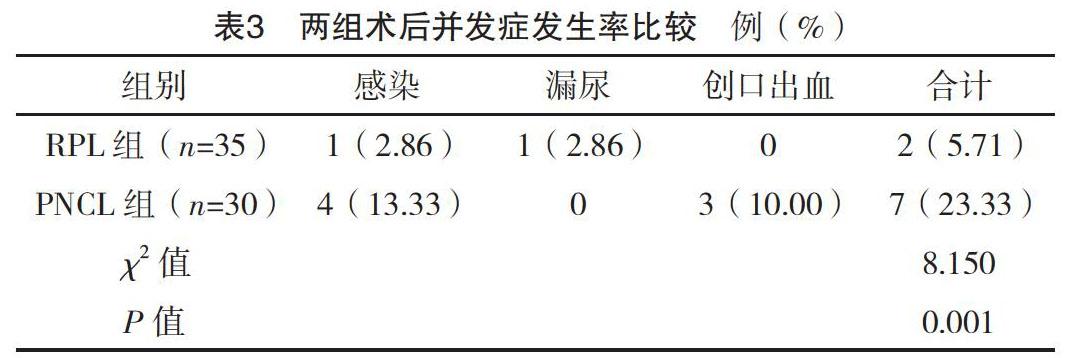
RPL組術后并發癥發生率為5.71%,低于PCNL組的23.33%(P<0.05),見表3。
3 討論
腎結石是常見的結石病癥,多發生于腎盞、腎盂及與輸尿管連接處,對患者身心健康和生活造成極大影響,應盡早發現和診治。當前,臨床普遍認為PCNL是治療大小在2 cm以上腎結石的首選方法。但該術中需創建經皮腎通道,在一定程度上會損傷到腎臟組織而出血;有部分患者合并泌尿系統感染,在術前對感染未及時有效治療控制而實施手術,可能會引發術后嚴重炎性反應而危及的生命安全[4]。從臨床情況看,相對腎盂結石,RPL術一般是采取腹膜后入路,如此不但能發揮出術中出血少、操作效率高、術后并發癥少等優點,還可有效彌補術后疼痛重、恢復緩慢等不足,在臨床上應用日益廣泛。
本研究中,以腎外型腎盂結石微創術治療開展對照性研究,RPL的操作難度相比既往微創術有所減小,可順利開展。從結果看,RPL組患者術中出血顯著低于PNCL組(P<0.05),且Hb變化值低于PCNL(P<0.05)。原因在于RPL術中游離組織血管較少,并可避開血管,因而術中出血量相對會少。兩組手術成功率差異無統計學意義(P>0.05),RPL組的結石清除率為100%,高于PCNL的83.33%(P<0.05),原因在于RPL可充分游離腎盂、腎盞,結石清除率高。更好地暴露和取出結石。對于殘存的小結石,可采取負壓操作予以吸出。在PCNL手術中,結石碎裂后可能移到腎盞,并因腎鏡視野盲區致殘留;使得結石清除率隨腎臟集合系統復雜度提高而降低[5]。RPL更適合獨立性腎結石或復雜結石,若應用PCNL,則會提高腎功能損害風險,對合并腎臟組織畸形,如馬蹄腎、盆腔異位腎等,可以一起進行處理,相比PCNL,減少術中出血、器官損傷等風險[6]。但要指出的是,RPL也存在一定局限性,比如定位結石時需應用鉗夾探查感知,由于術中腎盂壁松弛度高,結石可能誤入腎盞。同時譬如腎門合并炎性反應粘連,腎盂顯露效果不佳,會大大增加RPL的操作難度[7]。臨床認為,RPL的操作時間會長于PCNL,但本次研究差異無統計學意義(P>0.05)。隨著臨床微創技術的發展與成熟,手術操作時間勢必會逐漸縮短;而PCNL術中需變換體位,在操作上相對耗時[8-12]。術后感染微創取石術較常見的并發癥。從本研究結果看,RPL組術后并發癥發生率為5.71%,低于PCNL組的23.33%(P<0.05)。RPL術后腎臟及輸尿管炎性反應為主要并發癥類型,因此術中需格外注意操作,避免手術誤傷加重炎性反應。RPL組醫療費用相比要低于PCNL組,就是因為術中耗材只有斑馬導絲與雙J管,同時不容易出現并發癥,可使患者術后康復加快,由此減少醫療費用。而PCNL術易導致出血發生,甚至需介入處理。對經濟水平不高的患者,選擇RPL更具臨床優勢。
綜上而言,相比PCNL而言,RPL治療腎外型腎盂結石有著剛好的安全性和有效性,可有效減少術中出血,術后并發癥少,且更為低廉,優先選擇微創術式。
參考文獻
[1]袁強,杜丹.復雜性腎結石的微創治療新進展[J/OL].中華腔鏡泌尿外科雜志:電子版,2018,12(2):136-138.
[2]姜錫男,胡瑞潔,陳方敏,等.體外沖擊波碎石術失敗后行經皮腎鏡、腹腔鏡、輸尿管硬鏡取石術的療效比較:8年以上的單中心研究[J].現代泌尿外科雜志,2018,23(3):181-186.
[3]中華醫學會.臨床診療指南:泌尿外科分冊[M].北京:人民衛生出版社,2007:414-415.
[4]劉京,肖亞.后腹腔鏡聯合經腎盂輸尿管軟鏡治療巨大多發性鹿角形腎結石的臨床研究[J].第三軍醫大學學報,2018,40(15):1419-1423.
[5]崔書錦,陳冬,劉峰,等.后腹腔鏡在腎盂及輸尿管上段結石的臨床應用:附43例報告[J].中國現代手術學雜志,2015,19(5):381-383.
[6]蒲小勇,劉久敏,畢學成,等.腹腔鏡腎盂切開取石術與經皮腎鏡碎石取石術在大于2.5 cm腎盂結石處理中的臨床效果比較[J].南方醫科大學學報,2017,37(2):251-255.
[7] Gand H,Thomas A,Nair B,et al.Laparoscopic pyelolithotomy:An emerging tool for complex staghorn nephrolithiasis in high-risk patients[J].Arab J Urol,2015,13(2):139-145.
[8]劉潔,丁德剛,單磊,等.腹膜后腹腔鏡與EMS標準單通道經皮腎鏡治療腎盂單發較大結石臨床分析[J].中華實用診斷與治療雜志,2015,29(1):73-75.
[9]付英華.不同微創取石術治療62例腎盂單發結石患者的對比觀察[J].黑龍江醫藥,2019,32(5):1156-1157.
[10]周宇.輸尿管鏡手術治療輸尿管結石伴嚴重上尿路感染的臨床分析[J].中國醫療器械信息,2019,25(12):122-123.
[11]呂孝軍.微創經皮腎鏡取石術治療腎結石的臨床觀察[J].中國冶金工業醫學雜志,2019,36(6):702.
[12]李秀奇.逆行輸尿管軟鏡聯合鈥激光治療腎盂旁囊腫合并腎結石的臨床研究[J].首都食品與醫藥,2019,(8):43-44.
(收稿日期:2020-07-23) (本文編輯:何玉勤)

