15例奴卡菌病的臨床分析
楊佩紅,周 柯,康蓓佩,賀文芳,白 露,徐修禮
空軍軍醫大學西京醫院檢驗科,陜西西安 710032
奴卡菌是一種需氧革蘭陽性分枝狀桿菌,具有弱抗酸性,該菌廣泛分布于自然界,多為腐生菌。可經呼吸道或皮膚傷口侵入人體,引起局部感染,并可經血循環播散至其他器官。奴卡菌可引起人類肺部、皮膚、中樞神經系統、角膜、脊椎、手術切口等各系統、各部位的感染[1]。但奴卡菌感染的微生物學、影像學和臨床表現無顯著特征性,造成臨床對奴卡菌病的診斷率偏低,容易漏診和誤診。近年來隨著合并基礎疾病及免疫功能受損患者的增加,該病的檢出率呈上升趨勢。本文回顧性分析并總結2015-2019年本院確診的15例奴卡菌病患者的臨床資料,以期為臨床診斷及治療提供參考。
1 資料與方法
1.1一般資料 選擇2015年1月至2019年12月本院確診的奴卡菌病患者15例為研究對象。診斷標準:臨床標本培養奴卡菌陽性。
1.2方法 收集15例患者的臨床資料,包括病史、基礎疾病、發病前是否應用激素和(或) 免疫抑制劑、臨床表現、影像學特點、病理學檢查結果、實驗室檢查結果、病原學特點、治療與預后等。
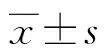
2 結 果
2.1一般資料 15例患者中,男7例,女8例,年齡29~86歲,平均(55.6±13.3)歲。既往體健者4例,其中2例肺部感染患者為農民,分別從事加工無紡布、電焊工作,另2例患者無任何誘因及危險因素。11例患者合并基礎疾病或有移植手術史,其中慢性乙型肝炎患者4例(分別伴有支氣管擴張咯血、溶血性貧血、低蛋白血癥、慢性阻塞性肺疾病),腎病綜合征患者2例(分別合并類固醇性糖尿病、低蛋白血癥、肺結核),心臟移植術后患者2例(其中1例合并糖尿病),系統性紅斑狼瘡患者1例(合并低蛋白血癥),慢性支氣管炎患者1例,糖尿病患者1例。這11例患者中,有4例患者長期使用免疫抑制劑或激素。見表1。
2.2臨床表現 15例奴卡菌感染患者中肺部感染11例,足菌腫2例,腦膿腫1例,皮膚感染1例。11例肺部感染患者中表現為咳嗽、咳膿痰的患者9例(同時伴發熱5例,伴氣短4例,伴胸悶、胸痛3例),另2例患者無咳嗽、咳痰表現,主要表現為氣短、發熱、胸悶、胸痛。足菌腫及皮膚感染患者表現為感染部位反復紅腫、潰爛、流膿。腦膿腫患者主要表現為頭暈、頭痛、惡心、嘔吐等中樞神經系統癥狀。見表1。
2.3影像學特點 11例肺部感染的奴卡菌患者均行胸部CT檢查,其中表現為斑片狀密度增高影5例(其中1例同時伴有毛玻璃影、空洞、結節影);空洞形成2例(其中1例同時伴有斑片狀影);結節影2例(其中1例伴有毛玻璃影、空洞,另1例伴有支氣管擴張);支氣管擴張2例(其中1例伴有結節影);胸腔積液1例。2例足菌腫患者CT顯示足部軟組織腫脹,可見線性低密度影。1例腦膿腫患者頭顱磁共振檢查提示右側顳葉病變,考慮膿腫的可能。見表1。
2.4病理學檢查結果 1例肺部感染奴卡菌患者行肺組織病理檢查,提示肺組織慢性炎癥,部分肺泡腔內泡沫樣細胞聚集,少量纖維蛋白滲出,局部小灶內肉芽腫性炎。1例皮膚感染奴卡菌患者行皮膚組織病理檢查,提示炎性肉芽腫組織合并膿腫形成。見表1。

注:A表示革蘭染色;B表示抗酸染色;C表示弱抗酸染色;D表示蓋爾森基興奴卡菌菌落圖;E表示豚鼠耳炎奴卡菌菌落圖;F表示鼻疽奴卡菌菌落圖。
2.5實驗室檢查結果 15例奴卡菌感染患者進行血液檢查,分析評估培養當日或前2日之內的檢驗結果,8例白細胞計數升高[平均(16.00±6.86)×109/L],11例中性粒細胞百分率增高[平均(0.89±0.03)%],8例白細胞介素水平增高[平均(165.4±29.6)pg/mL],8例超敏C反應蛋白水平增高[平均(104.8±61.55)mg/L],5例降鈣素原水平增高[平均(1.80±0.90)ng/mL]。15株奴卡菌的標本來源中,痰液標本7例,支氣管肺泡灌洗液標本4例,膿液2例,抽出物和分泌物標本各1例。痰液標本分離的7株奴卡菌中,有4例標本直接痰涂片發現革蘭陽性分枝桿菌,即刻行抗酸染色陰性、弱抗酸染色陽性,涂片報告提示疑似奴卡菌感染,與培養結果一致。
2.6病原學特點 用16 S rRNA通過PCR擴增和基因序列分析對15株奴卡菌鑒定分型,序列在美國國家生物技術信息中心(NCBI)網站BLAST比對,同源性≥99%為同一菌株。15株奴卡菌中,蓋爾森基興奴卡菌6株,化膿奴卡菌3株,豚鼠耳炎奴卡菌2株,巴西奴卡菌2株,北京奴卡菌1株,鼻疽奴卡菌1株。奴卡菌涂片染色及培養菌落見圖1。
2.7治療與預后 15例患者中單用磺胺類藥物治療4例,以磺胺類藥物為基礎聯合其他藥物(美羅培南、頭孢曲松、利奈唑胺、莫西沙星、亞胺培南、米諾環素、阿米卡星)治療7例,其他藥物單獨或聯合治療(美羅培南、米諾環素、替加環素、比阿培南+利奈唑胺)4例。14例患者治療好轉,1例患者死亡,死因為慢性阻塞性肺疾病急性加重導致多臟器功能衰竭。見表1。

表1 15例奴卡菌感染患者臨床特征

續表1 15例奴卡菌感染患者臨床特征
3 討 論
奴卡菌屬放線菌目,為需氧革蘭陽性桿菌,廣泛分布于自然界,可經呼吸道、皮膚軟組織傷口進入人體引起感染。本文收集的15例奴卡菌患者,肺部感染11例,足菌腫2例,腦膿腫1例,皮膚感染1例,說明奴卡菌病以肺部感染最為多見[2],也可引起局部或播散性的感染。人體抵御奴卡菌主要依靠細胞免疫發揮作用,各種原因引起細胞免疫功能低下均可導致奴卡菌感染[3]。奴卡菌肺部感染主要發生于人類免疫缺陷病毒感染、器官移植術后、激素或免疫抑制劑治療、血液系統腫瘤、糖尿病等存在免疫缺陷的患者[4]。本院收集的15例奴卡菌感染病例中,11例患者合并基礎疾病或有移植手術史,其中慢性乙型肝炎患者4例,腎病綜合征患者2例,心臟移植術后患者2例,系統性紅斑狼瘡患者1例,慢性支氣管炎患者1例,糖尿病患者1例。這11例患者中,有4例患者長期使用免疫抑制劑或激素,這些都是引起奴卡菌感染的危險因素。本研究中既往體健者4例,其中2例肺部感染患者為農民,分別長期從事加工無紡布、電焊工作。分析這2例患者的感染原因,加工無紡布患者可能與長期粉塵吸入有關;從事電焊工作患者為過敏體質,長期吸入化學物質導致咳嗽多年,推測這2例患者因職業的原因長期吸入有害物質,感染原因可能與支氣管黏膜防御功能減退有關[5]。因此,免疫功能正常人群感染奴卡菌也應引起臨床關注。
奴卡菌感染的診斷主要依靠微生物檢驗(革蘭染色+抗酸染色+培養)、感染癥狀、影像學或病理學檢查[6],奴卡菌的分離與培養為診斷的“金標準”[7]。本研究分析奴卡菌培養送檢當日或前2日的血液學檢查結果,多數結果均為細菌感染的炎癥表現,需進一步病原學培養確診。臨床標本常規革蘭染色一旦發現革蘭陽性桿菌呈分枝狀或著色不均勻的絲狀菌時需要高度懷疑奴卡菌,可以結合抗酸染色(脫色液用3%鹽酸)、弱抗酸染色(脫色液為1%硫酸)結果,與抗酸桿菌區分。本研究中痰液標本分離的7株奴卡菌中,有4例標本直接痰涂片發現革蘭陽性分枝桿菌,即刻行抗酸染色陰性、弱抗酸染色陽性,涂片報告提示疑似奴卡菌感染,與培養結果一致。因此,實驗室應重視直接標本涂片染色對奴卡菌早期診斷的意義。奴卡菌培養分離率偏低與其特殊的微生物學特性有關,它在羊血瓊脂上生長緩慢,培養48 h才能看到針尖大小的菌落,所以,在常規檢驗中很容易被遺漏。除了分離困難外,奴卡菌的鑒定方法也存在一定的困難。本實驗室分離的15株奴卡菌利用基質輔助激光解析-電離飛行時間質譜技術常規鑒定,再送去測序公司分子測序復核。質譜技術與分子測序2種鑒定方法的一致率為100%。15株奴卡菌中,分型鑒定最多的是蓋爾森基興奴卡菌6株,其次分別為化膿奴卡菌3株,豚鼠耳炎奴卡菌2株,巴西奴卡菌2株,北京奴卡菌1株,鼻疽奴卡菌1株。觀察奴卡菌的不同菌種,其菌落形態、鏡下菌體形態、染色性狀等都有差異。從患者的臨床表現及影像學等檢查結果分析,本研究收集的奴卡菌病例中,肺部奴卡菌感染患者表現為長期或間斷性咳嗽、咳痰、發熱、胸悶、胸痛、氣短等癥狀,影像學檢查有斑片狀密度增高影、空洞形成、毛玻璃影、結節影、胸腔積液、支氣管擴張等。腦奴卡菌感染表現為頭痛、頭暈、惡心、嘔吐等中樞神經系統癥狀,頭顱磁共振檢查提示膿腫可能。奴卡菌感染引起的足菌腫和皮膚感染都表現為皮膚潰爛、流膿。觀察奴卡菌感染患者的臨床特征及相關影像學病理檢查結果,無論是肺部、腦部、足部、皮膚等部位的感染,均與其他細菌、真菌、病毒、腫瘤等有相似之處,沒有特征性的區別。因此,臨床對奴卡菌的早期診斷困難,并且容易誤診[8]。
奴卡菌藥敏試驗因其細菌生長緩慢、菌液不易均質化、試驗操作繁瑣、結果不易觀察等因素影響了實驗室的常規開展,目前,國內外市場上所有商品化全自動細菌鑒定藥敏分析系統均無法完成奴卡菌的自動化藥敏檢測,美國臨床實驗室標準化委員會(NCCLS)M24-A2[9]文件推薦奴卡菌選擇微量肉湯稀釋法進行藥敏試驗,但該方法具有操作繁瑣、成本較高的缺點,適合大批量菌株的藥敏檢測。國內學者程振娜等[10]參照NCCLS M24-A2文件標準,采用微量肉湯稀釋法檢測了19株奴卡菌對常用的15種抗菌藥物的敏感性,結果顯示,耐藥率最高的為環丙沙星,占78.9%,其次為慶大霉素和頭孢吡肟,分別占21.1%和15.8%,對阿米卡星、克拉霉素、亞胺培南、利奈唑胺、復方磺胺甲噁唑未見耐藥菌株。奴卡菌感染的治療,臨床目前仍然首選磺胺類藥物[11],該類藥物具有較高的血清濃度和組織滲透性,能通過血腦屏障進入中樞神經系統。本研究15例患者中單用磺胺類藥物治療4例,以磺胺類藥物為基礎聯合其他藥物治療7例,其他藥物單獨或聯合治療4例,14例患者治療好轉,1例患者死亡。其中,奴卡菌引起的足菌腫、腦膿腫、皮膚感染患者的治療,除了抗菌藥物的使用外,外科手術、引流對病原菌的清除也極其重要。
總之,奴卡菌感染的臨床表現和影像學特征不典型,臨床診斷應結合患者基礎疾病及免疫功能狀況,疑似奴卡菌感染患者應早期多次送微生物檢查或病理檢驗。實驗室應結合涂片、染色(革蘭、抗酸、弱抗酸染色)、培養結果,提高奴卡菌培養的陽性率。奴卡菌病多發生于合并有基礎疾病及免疫功能受損的患者,但免疫功能正常患者也可感染奴卡菌,值得臨床關注。磺胺類藥物仍為奴卡菌感染的首選藥物且臨床效果顯著,有條件的實驗室應爭取開展規范化的奴卡菌藥敏試驗,合理指導臨床抗感染治療。

