中國各地區絕經后骨質疏松癥患病率及骨密度測量檢出率分析
柴波,馮皓宇,常強,楊卓
(1.山西醫科大學,山西 太原 030001;2.山西白求恩醫院骨科,山西 太原 030032)
骨質疏松癥(osteoporosis,OP)是以骨量減少、骨組織微結構損壞為特征,可導致骨脆性增加、骨折發生率高的全身性疾病[1]。絕經后骨質疏松癥屬于原發性骨質疏松癥,是指絕經后婦女卵巢功能衰退,雌激素水平下降,對于破骨細胞的抑制減弱,導致骨吸收明顯大于骨形成,出現骨密度降低及骨顯微結構退行性變為特征的疾病[2],使絕經后婦女骨的脆性和發生骨折的風險明顯增加[3-4]。2010年第六次全國人口普查結果顯示,絕經后婦女已達1.45億,而絕經又是骨質疏松癥的重要危險因素,這一人群的患病率需引起重視。隨著對骨質疏松癥的不斷研究,以及骨密度儀的推廣應用,國內各地區對于骨質疏松癥的流行病研究都取得了一定成果。本文意在了解中國絕經后骨質疏松癥的流行病學調查現狀和流行趨勢,充分認識目前研究中可能存在的不足,為進一步完善和提高我國骨質疏松癥流行病學研究提供參考。
1 資料與方法
1.1 研究對象 絕經后婦女骨質疏松癥一般發生在絕經后5~10年內,國內流行病學研究顯示我國婦女平均絕經年齡為47~49歲[5-6],且50~59歲骨密度丟失速度明顯加快[7-8],而老年性骨質疏松癥多發生于70歲以上老年人。因此,本研究擬分析國內50~59歲婦女骨質疏松癥患病率等流行病學特點,可能代表絕經后骨質疏松癥。結合2018年法國絕經后骨質疏松癥指南[9],對于絕經后婦女骨密度的測量部位,應該選取腰椎和股骨近端,橈骨遠端骨密度不作為參考指標[10]。
1.2 文獻檢索 使用中國知網及萬方數據進行文獻檢索。檢索詞:“骨質疏松癥”和“患病率”。檢索時間:2009年1月至2019年1月。
1.2.1 納入及排除標準 納入標準:(1)內容涉及中國絕經后婦女的流行病學研究;(2)采用雙能X線吸收法(dual-energy X-ray absorptiometry,DXA)檢測腰椎或者髖部骨密度值;(3)文獻中可提供或通過計算間接獲得50~59歲絕經后婦女樣本流行病學數據。排除標準:(1)類型為“綜述”、“Meta分析”、“個案報道”的文獻;(2)與主題相關性差的文獻;(3)樣本含量低,質量較差的研究文獻;(4)特定人群相關的研究。
1.2.2 檢索結果 按照檢索詞總共檢索到509篇文獻,最終納入文獻20篇(見圖1)。納入研究的流行病學信息見表1。這20項研究報道了國內包括北京、青海、四川、山東、江蘇、海南等14個省市自治區的骨質疏松癥流行病學情況。所有研究均以DXA測量骨密度T≤-2.5 SD作為絕經后骨質疏松癥診斷標準,其中社區各種隨機抽樣的流行病學調查占33.33%,其余研究未采用抽樣方法。由此可見,國內骨質疏松癥的隨機整群抽樣調查較少,其原因可能為社區居民健康檔案制度尚不完善,社區居民對于骨質疏松癥重視程度較低,依從性較差。
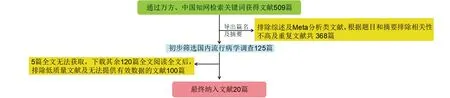
圖1 文獻檢索流程圖

表1 50~59歲女性不同地區、不同檢測部位的骨質疏松患病率
1.3 統計學方法 使用SPSS 25.0軟件進行統計學處理,分類變量表示方法為數值(百分比)。腰椎和股骨近端對于骨質疏松癥檢出率的比較采用χ2,以P<0.05為差異具有統計學意義。
2 結 果
2.1 不同地區絕經后骨質疏松癥患病率的差異 中國地域遼闊,各地區的風俗習慣、飲食構成、環境地質等不同,這些因素對于骨質疏松癥也存在一定影響。本文根據流行病學研究地點所屬區域劃分,將不同地區女性絕經后骨質疏松癥(postmenopausal osteoporosis,PMOP)患病率整理如下:(1)東北:8.09%(呼倫貝爾);(2)華北:17.92%(北京),5.65%(河北);(3)西北:9.80%(寧夏),22.06%(蘭州),9.82%(青海);(4)西南:19.70%(四川),29.80%(云南),19.60%(重慶);(5)華東:7.70%(山東),15.68%(江蘇),13.35%(浙江)。(6)華南:18.40%(廣西),22.50%(廣東),46.29%(海南)。根據研究地點所處緯度從高到低制作折線圖如圖2,綜合以上數據可見國內絕經后骨質疏松癥患病率大致呈北方低、南方高的分布趨勢。
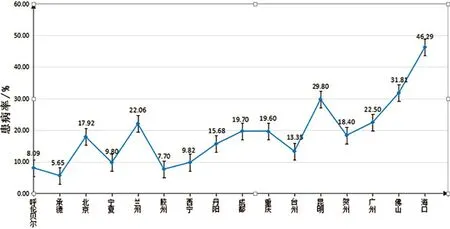
圖2 研究地點緯度與PMOP患病率趨勢圖
2.2 不同檢測部位絕經后骨質疏松癥檢出率的差異 臨床上以DXA檢測受試者腰椎前后位及股骨近端的骨密度來反映骨礦含量,是目前骨質疏松癥的診斷金標準。不同檢測部位對于骨質疏松癥的檢出率存在一定差異,根據分析(見表2),5項研究共計3 788例受試者的數據提示:分別以腰椎和股骨近端為診斷部位時,患病率差異有統計學意義,其中4項2 746例受試者腰椎正位骨密度檢測對于骨質疏松癥的檢出率高于股骨近端;2項研究共計566例受試者的數據提示兩者對于骨質疏松癥的檢出率差異無統計學意義。
3 討 論
3.1 我國絕經后骨質疏松癥患病率分布特點及相關因素分析 本次研究從509篇PMOP的相關文獻中最終篩選出20篇有效文獻,均采用“-2.5 SD”標準:通過對診斷標準采用腰椎或股骨近端任何一個部位的骨密度T值低于臨界值時就診斷為骨質疏松癥,平均患病率為20.38%。本文根據流行病學研究地點所屬區域劃分,發現不同地區女性PMOP患病率也存在較大差異,東北、華北、西北等區域的患病率較西南、華東、華南區域明顯降低。
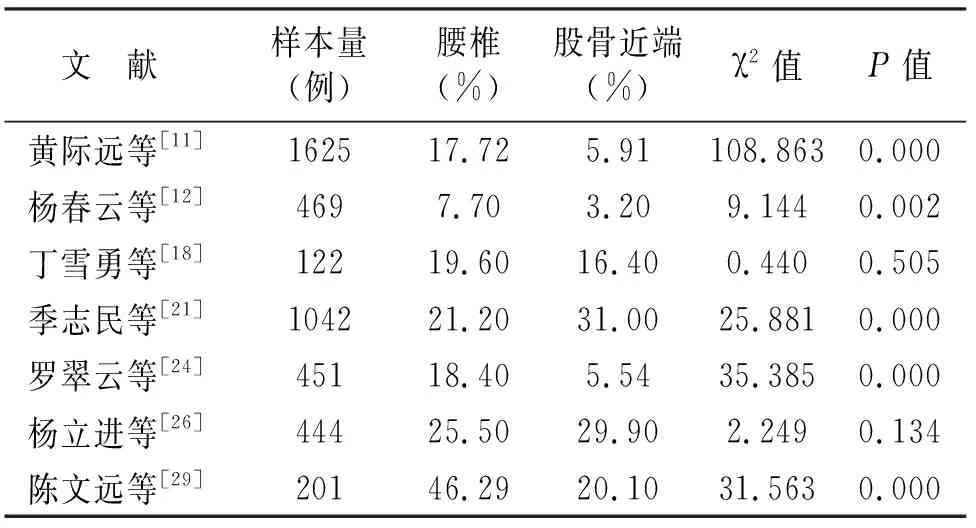
表2 不同檢測部位骨質疏松癥的檢出率
影響PMOP的因素眾多,國內外學者仍在不斷探索。隨著年齡的增長和絕經年限的增加,骨量丟失逐漸加快,尤其是絕經年限,主要原因是隨著雌激素水平的降低,骨吸收進一步增強,骨量降低。目前認為低體重為OP的主要危險因素之一,高體重則為骨量的保護因素[20,25],可能原因為高體重人群骨骼受到的縱向應力刺激較大,經過骨的不斷改造和重建出現適應性骨密度增高。既往有研究顯示不同民族之間骨質疏松癥的患病率存在差異,而近期的1項研究顯示同一地區的漢族和壯族之間PMOP患病率無明顯差異[14],這可能與不同民族之間廣泛通婚,文化交流融合等因素有關。而不同地區之間的患病率差異可能與體重、飲食習慣、體力活動、氣候環境等因素有關,有待進一步考證,期待國內多中心的隨機抽樣調查研究。
3.2 腰椎前后位和股骨近端骨密度測量對OP檢出率影響 國內部分學者認為由于腰椎退行性改變:腰椎小關節增生,前后縱韌帶、黃韌帶及腹主動脈鈣化,以及椎體骨質增生使得腰椎前后位骨密度值偏高[31],診斷骨質疏松癥存在“假陰性率”。而本文納入的流行病學調查中7項研究結果顯示,在50~59歲絕經后婦女這一人群中,腰椎正位DXA測量對于骨質疏松癥的檢出率高于股骨近端或兩者差異無統計學意義。西班牙的1項針對50歲以上絕經后婦女的橫斷面研究結果顯示[32],50~54歲年齡組腰椎前后位骨密度測量對于OP的檢出率為15.5%,股骨頸骨密度測量對于OP的檢出率為1.8%;55~59歲年齡組分別為15.5%和5.8%,結果與本文所得結論一致。可能為女性中長期進行重體力勞動人數較少,腰椎退行性改變較輕,尚未形成明顯鈣化有關,不能否認男性腰椎退行性改變對于腰椎骨密度測量結果的影響。可見,絕經后女性腰椎骨量較股骨近端骨量丟失較早,且較明顯,結合腰椎前后位DXA測量具有操作簡便、不需要下肢輔助固定器的特點,可用于該年齡段骨質疏松癥的篩查,有利于節約醫療成本,且操作簡便、效率較高。
3.3 骨質疏松性骨折的經濟負擔 骨質疏松癥患者受外力作用易發生骨折。據文獻報道,我國60~70歲女性股骨頸骨折的發生率為35%,70歲以上女性達62.1%[33],骨質疏松性骨折危害極大,尤其是髖部骨折和椎體骨折,有一定的致殘和致死率,根據法國的1項數據顯示,因髖關節骨折的55歲老年患者中,23.5%在第2年死亡。骨質疏松性骨折在我國也是一項不容忽視的社會健康問題。在北京,王亮等[34]對近幾年121例女性骨質疏松性骨折患者進行了回顧調查進行數據采集,結果顯示髖部骨折平均住院天數24.48 d,平均治療費用5.15萬元;脊柱骨折平均住院天數13.62 d,平均治療費用3.79萬元。可見女性骨質疏松性骨折治療費用較高,其中髖部骨折治療費用及住院天數明顯高于脊柱骨折患者(P<0.05)。其原因可能為:輕度骨質疏松性椎體壓縮骨折可采用臥床休息、藥物陣痛、脊柱支具等保守治療方案,必要時可采用微創手術治療,即經皮椎體強化術[35],術后恢復快、住院時間短、護理要求較低、費用相對較低;髖部骨折的老年患者臥床時間較長,主要采用股骨近端防旋髓內釘(proximal femoral nail antirotation,PFNA)或人工股骨頭置換術,內固定費用較高且護理要求高,常因泌尿系統感染、墜積性肺炎及靜脈血栓等合并癥的治療延長住院時間,增加住院費用[36]。
綜上所述,不同地區絕經后骨質疏松癥患病率存在明顯差異。50歲以上女性開始出現骨量明顯丟失,應采用腰椎骨密度測量對該人群進行骨質疏松癥的篩查,對骨質疏松人群進行早期治療;低骨量人群應積極消除危險因素,適當補充鈣劑和維生素D等進行預防。這將有利于預防骨質疏松性骨折的發生,對于提高老年女性生活質量、減輕家庭和社會負擔,重新分配醫療資源意義重大。國內學者應繼續進行流行病學調查和研究,對不同地區骨質疏松癥的危險因素和保護因素進行分析,并在研究中加強對居民骨質疏松癥知識的宣傳,提倡健康的生活方式,提高民眾對于骨質疏松癥的知曉率和重視程度,建立完善的防治體系。

