經皮椎體后凸成形術治療骨質疏松性脊柱壓縮骨折
戴 勇,周思啟,萬 波,楊世龍,楊祖華
經皮椎體后凸成形術(PKP)治療骨質疏松性脊柱壓縮骨折可恢復壓縮椎體高度,有效緩解疼痛,減少骨水泥滲漏,是一種安全、有效、微創的治療方法[1-2]。2015年1月~2018年12月,我科采用PKP治療20例骨質疏松性脊柱壓縮骨折患者,臨床療效滿意,報道如下。
1 材料與方法
1.1 病例資料納入標準:① 年齡≥70歲,T9~L5椎體壓縮性骨折;② MRI檢查顯示椎體水腫高信號,且叩壓痛與責任椎體符合。排除標準:① 椎體壓縮超過75%;② 爆裂性椎體骨折,有脊髓及神經根受壓癥狀;③ 合并腫瘤、感染性病變;④ 合并其他疾病不能配合完成手術。本組20例(23個椎體),男5例,女15例,年齡70~93歲。經CT檢查,椎體后壁均較完整,均無脊髓及神經根受壓癥狀。損傷椎體:T91例,T126例,L14例,L21例,L33例,L42例,L51例,L1,21例,L1,3,41例。傷后至手術時間24~48 h。
1.2 手術方法局部麻醉浸潤至上關節突周圍。患者俯臥位。C臂機透視下依據椎弓根的位置確定體表穿刺點,即骨折椎體的上或下終板在正、側位X線片上呈一條直線,且兩側椎弓根影在正位X線片上以棘突為中心對稱分布,在側位像上重疊。采用“一線影”基準定位法,以進針點為中心做長約0.5 cm的皮膚切口,穿刺針尖位于椎弓根投影的外上緣位置(即左側位于10點鐘位,右側位于2點鐘位),緩慢進針。當正位透視見針尖位于椎弓根影中線、側位透視見針尖到達椎弓根投影前后徑的1/2處時,繼續推進;當正位透視見針尖位于椎弓根影內緣、側位透視見針尖抵達椎體的后壁處時,再繼續進針2~3 mm后結束穿刺。取出穿刺針的內芯并置入導針,拔出穿刺針,沿導針方向依次置入擴張套管和工作套管。當工作套管頭到達椎體后緣皮質前方2~3 mm處時,將精細鉆置入工作套管中。使用手指的力量按照順時針方向將其緩慢鉆入椎體,當側位像上顯示鉆頭尖已到達距離椎體前緣5~10 mm處,可順時針方向旋出精細鉆。然后置入可擴張球囊,當壓力達到0.34 MPa時拔出內芯繼續擴張。為避免球囊破裂,壓力原則上不超過2.07 MPa;球囊內選用的造影劑為不透血腦屏障的碘伏醇,其用量不超過3 ml。當椎體高度恢復滿意時,停止加壓,抽出造影劑退出球囊。同法進行另一側操作。C臂機連續透視下將拔絲后期骨水泥在低壓下注入椎體內,推注骨水泥時應注意觀察患者血壓的變化。骨水泥應填充于椎體的前中2/3處,防止超過椎體后緣。觀察體外剩余骨水泥凝固后,輕微旋轉穿刺針后拔出,縫合切口。
1.3 觀察指標與療效評價觀察骨水泥充盈及滲漏情況。采用疼痛VAS評分評估患者腰背疼痛改善情況。比較術前、術后3 d和末次隨訪時傷椎前緣相對高度比和后凸Cobb角的矯正情況。傷椎前緣相對高度比=(傷椎前緣高度/傷椎上、下椎前緣高度的平均值)×100%。
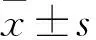
2 結果
20例患者均順利完成手術。手術時間20~70(47.0±12.6)min。每椎骨水泥注入量:胸椎3~5(3.9±0.7)ml,腰椎3~6(4.1±1.2)ml。手術切口均甲級愈合。2例出現骨水泥輕微外漏,經臨床觀察無明顯癥狀,未予特殊治療。1例術后發生鄰近椎體骨折,經再次PKP治療后緩解。患者均獲得隨訪,時間3~12個月。術后3 d和末次隨訪時,VAS評分均較術前明顯下降(P<0.05),傷椎前緣相對高度比、Cobb角均較術前明顯改善(P<0.05),見表1。末次隨訪時,患者均恢復至傷前生活狀態,腰背部無疼痛,無并發癥發生。
典型病例見圖1、2。
3 討論
3.1 骨質疏松性脊柱壓縮骨折的手術選擇骨質疏松性脊柱壓縮骨折傳統治療以臥床、制動、鎮痛等非手術方法為主,但長期臥床易導致墜積性肺炎、深靜脈血栓形成、褥瘡等并發癥發生。因此,選擇一種既能盡快恢復老年患者脊柱功能,又能達到微創、安全、有效的治療方法顯得尤為重要。近年來采用的微創椎體成形術具有良好的止痛和穩固強化椎體作用,利于患者早期活動,減少臥床時間[3-5]。本組采用PKP治療骨質疏松性脊柱壓縮骨折,術后3 d、末次隨訪時VAS評分均較術前明顯降低,傷椎前緣相對高度比及Cobb角較術前明顯改善,提示PKP治療骨質疏松性脊柱壓縮骨折療效良好。有研究[6]報道,疼痛減輕的機制是聚甲基丙烯酸甲酯的熱化學作用會破壞疼痛傳導信號的神經末梢,從而達到鎮痛的目的。
3.2 圍手術期注意事項在做好手術準備的同時,應盡早明確責任椎體并進行手術[7-8]。我們主要通過臨床體征(局部有叩壓痛)和MRI檢查表現(相應椎體T1WI像呈椎體低信號、T2WI像呈高信號或等信號、脂肪抑制序列像呈椎體高信號)明確責任椎體。本組2例發生多椎體骨折(1例L1,3,4椎體骨折,1例L1,2椎體骨折),對于多椎體骨折患者,我們認為一次手術一般不宜超過3個椎體,且手術應當快速高效,減少手術時間,降低手術風險。
3.3 術后并發癥分析① PKP最常見的并發癥是骨水泥滲漏,其中椎間隙、椎間盤滲漏較為常見[9]。本組1例向椎體前緣輕微外滲,1例向椎間隙內輕微外滲,均無臨床癥狀,筆者分析原因是該2例患者椎體周壁破裂所致。對于椎體周壁及上、下終板破裂的患者,可采用分次調制灌注技術,即用少量團狀期的骨水泥先行灌注以填充破損處,待其凝固后再以拔絲后期的骨水泥進行推注,以降低骨水泥滲漏的發生率。對于椎體后壁有骨折的患者,骨水泥容易向椎管內滲漏,應慎用[2]。本組患者椎體后壁均較完整,術前均無脊髓及神經根受壓癥狀。有文獻[10]報道,同時雙側穿刺能獲得較好的骨水泥填充效果,可減少每側骨水泥注射量,降低骨水泥滲漏的風險。控制每椎骨水泥注射量4~6 ml可有效降低滲漏發生率。本組均采用雙側入路PKP治療且骨水泥注入量均在適宜范圍內。② PKP術后引起其他椎體再骨折的原因較復雜,與椎體骨質疏松程度、椎間隙內滲漏、椎體高度恢復等多種因素相關[11]。本組1例術后11個月出現鄰近椎體骨折,經再次PKP治療后緩解。老年骨質疏松癥是一種慢性系統性疾病,會導致骨量減少及骨結構改變,因此采用PKP治療老年骨質疏松性椎體壓縮骨折時,應結合長期正規的抗骨質疏松治療和合理功能鍛煉,以降低椎體骨折的發生率。

表1 術前、術后3 d及末次隨訪時VAS評分、傷椎前緣相對高度比和Cobb角的比較
綜上所述,采用PKP治療骨質疏松性脊柱壓縮骨折,應術前認真評估,術中仔細操作,術后結合抗骨質疏松治療和合理的功能鍛煉,方可取得較好療效。

