形態學和血流動力學參數對夾閉術中顱內動脈瘤破裂的預測價值
連 燁 金 曉 張秀卿
南陽市第一人民醫院,河南 南陽 473000
成人顱內動脈瘤的發病率3%~8%,動脈瘤破裂導致的蛛網膜下腔出血仍是致命性的[1-3]。目前已開發一些評分系統評估動脈瘤破裂的風險,如人口、高血壓、年齡、動脈瘤的大小、引起蛛網膜下腔出血的動脈瘤和動脈瘤的位置[4]。所有診斷為顱內動脈瘤的患者均可使用形態參數,如長寬比、尺寸比、體積與頸縮比和入流角度進行評估。研究表明破裂的顱內動脈瘤與未破裂的顱內動脈瘤之間存在形態學差異[5]。部分研究假設動脈瘤在破裂前后形態是相同的,破裂后動脈瘤形態用來預測動脈瘤的破裂[6]。但大部分破裂后的動脈瘤形態已發生改變,不足以替代破裂前的形態。此外,形態學指標和顱內動脈瘤增長受動脈瘤位置、大小和臨床危險因素的影響。因此,在調查破裂的形態學危險因素時,必須調整或匹配這些因素。顱內動脈瘤的形成,目前并無有效的預防措施,只能提高預測水平,為早期明確診斷和手術治療提供依據,同時積極預防并發癥的發生,有效降低病死率。
臨床上對于未破裂動脈瘤的管理仍存在爭議,因此必須權衡預防性治療的風險和單個動脈瘤破裂的風險[7]。研究顯示囊狀動脈瘤的大小、位置和子囊的存在與腦動脈瘤的破裂明顯相關[8],腦動脈瘤的大小、縱橫比和動脈瘤形態均與破裂相關[9];還有研究顯示長期大量吸煙為動脈瘤破裂的獨立危險因素,前交通動脈瘤破裂的概率高于其他部位[10-11]。通常情況下,動脈瘤大小被認為是動脈瘤破裂的重要危險因素之一,動脈瘤越大,瘤壁的彈力纖維拉伸程度越大,拉伸過度的纖維容易斷裂引起動脈瘤破裂[12]。盡管動脈瘤的破裂隨著動脈瘤的增大而增加,但許多蛛網膜下腔出血卻起源于小動脈瘤和不規則的動脈瘤,而不規則動脈瘤的危險程度遠高于動脈瘤的大小[12-14]。為了增加對動脈瘤破裂危險因素的了解,部分學者研究動脈瘤的遺傳學[15]、生物標志物[16]和炎癥[17],以上研究可能具有一定的臨床價值,但成本太高。所有診斷為動脈瘤的患者均可測量形態學參數,本研究主要探討動脈瘤的形態參數和血流動力學參數對動脈瘤夾閉術中破裂的影響。
1 資料與方法
1.1一般資料選取2016-10—2020-02南陽市第一人民醫院手術夾閉治療的動脈瘤患者1 108例,其中發生動脈瘤破裂32例,另選取未破裂的患者145例。其中男93例,女84例,年齡(52.6±10.4)歲。納入標準:(1)CT血管成像(CT angiography,CTA)確診為顱內動脈瘤;(2)CTA資料可用于血流動力學分析。排除標準:(1)多發顱內動脈瘤;(2)有神經外科手術史或動脈瘤破裂史;(3)合并腦腫瘤;(4)麻醉或開顱過程中動脈瘤破裂。本研究經過南陽市第一人民醫院倫理委員會批準,患者和家屬知情并簽署同意書。破裂組男18例,女14例;年齡<60歲24例,≥60歲8例;高血壓16例,糖尿病4例,有腦血管病史10例,吸煙史16例;動脈瘤位于大腦中動脈4例,位于前交通動脈10例,位于后循環動脈3例。未破裂組男75例,女70例;年齡<60歲86例,≥60歲59例;高血壓78例,糖尿病22例,有腦血管病史45例,吸煙史68例;動脈瘤位于大腦中動脈27例,位于前交通動脈37例,位于后循環動脈7例。2組間以上資料比較差異均無統計學意義(P>0.05)。
1.2記錄動脈瘤的形態學參數從高分辨CTA工作站上獲得DICOM 影像數據。將脈管系統分割成三維模型,使用血管建模工具包(http://www.vmtk.org)計算動脈瘤形態參數(圖1),如瘤體直徑、脈瘤最長徑、瘤頸寬度、瘤體寬徑、動脈瘤的垂直高度及載瘤動脈血管直徑,計算瘤體最長徑與瘤頸寬度的比值(aspect ratio,AR)。
1.3收集血流動力學參數運用計算流體力學的方法分別計算收縮期動脈瘤的表面平均壓力(pressure average,PA)、一個心動周期內的動脈瘤表面最大壓力(pressure maximum,PM)、壁面剪切力(wall shear stress,WSS)、WSS最大值(WSS maximum,WSSM)、動脈瘤標準化的 PA(normalized PA,NPA)、標準化的PM(normalized PM,NPM)和標準化的WSSA(normalized WSSA,NWSSA)、平均WSS(WSS average,WSSA)、標準化表面最大剪切力(normalized WSSM,NWSSM)及平均WSS梯度(WSS gradient average,WSSGA)、低剪切力面積比值(low shear area ratio,LSAR)。
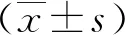
2 結果
2.12組患者動脈瘤形態學比較2組瘤體長徑、瘤體寬徑、瘤頸寬度和載瘤動脈寬度比較差異無統計學意義(P>0.05),動脈瘤破裂組動脈瘤最長徑和AR均顯著高于動脈瘤未破裂組(P<0.05)。見表1。

圖1 動脈瘤形態學參數測量示意圖Figure 1 Schematic diagram of aneurysm morphological parameters measurement
2.22組動脈瘤血流動力學參數比較動脈瘤破裂組NWSSM值顯著低于動脈瘤未破裂組,WSSGA和LSQR顯著高于動脈瘤未破裂組(P<0.05),其他指標在2組間差異無統計學意義(P>0.05)。見表2。
2.3影響動脈瘤破裂的危險因素分析將表1和表2中2組間差異有統計學意義的因素代入多因素Logistic回歸模型中,結果顯示動脈瘤最長徑、AR和NWSSM是影響動脈瘤破裂的獨立危險因素。見表3。

表1 2組動脈瘤形態學比較Table 1 Comparison of aneurysm morphology between 2

表2 2組動脈瘤血流動力學比較Table 2 Hemodynamic comparison of aneurysms in 2

表3 影響動脈瘤破裂的危險因素分析Table 3 Analysis of risk factors affecting aneurysm rupture
2.4獨立危險因素評估動脈瘤破裂ROC曲線ROC曲線提示,AR值(AUC=0.821,95%CI:0.693~0.901,P<0.001)、動脈瘤最長徑(AUC=0.712,95%CI:0.624~0.769,P<0.05)及NWSSM(AUC=0.806,95%CI:0.707~0.874,P<0.001)對術中動脈瘤破裂均有較好的預測作用。見圖2。
3 討論
隨著醫療水平的提高和影像技術的進展,偶然發現動脈瘤的病例逐漸增加,攜帶未破裂動脈瘤的患者占3%[18-23]。顱內動脈瘤破裂導致動脈瘤性蛛網膜下腔出血,病死率較高,與其他卒中類型相比年齡較小[24-30]。篩選影響動脈瘤破裂的危險因素,以便針對高破裂風險的動脈瘤患者采取預防措施。動脈瘤破裂在一定程度上受手術操作和術者經驗的影響[31-35],但排除這些人為因素外,在夾閉術中仍有動脈瘤發生破裂。為了進一步分析影響動脈瘤破裂的危險因素及術前進行有效的評估,本研究收集動脈瘤的形態學和血流動力學資料,經單因素和多因素Logistic回歸分析影響動脈瘤破裂的危險因素,ROC曲線評估危險因素對動脈瘤破裂的預測價值。
本研究中動脈瘤最長徑為影響動脈瘤破裂的獨立危險因素。DUAN等[22]研究顯示,隨著顱內動脈瘤尺寸的增加,發生破裂的風險逐漸增加。AR是影響動脈瘤破裂的另一個重要因素,且在評估動脈瘤破裂中具有重要的指導意義[36-38]。DHAR等[23]研究表明AR不僅對動脈瘤的不規則形態有一定量化作用,對動脈瘤的破裂也有一定預測價值。QIU等[24]研究表明AR值較大的動脈瘤,低WSS區域較大,且瘤壁結構破壞嚴重,為動脈瘤破裂提供病理學相關知識。本研究中AR值為夾閉術中動脈瘤破裂的危險因素,與DHAR和QIU的研究結果有相似之處。本研究還顯示NWSSM也是動脈瘤破裂的危險因素,對動脈瘤破裂的評估具有一定的臨床價值,而本研究中破裂組和未破裂組患者NWSSA值差異無統計學意義,可能與動脈瘤的異常形態和較低的WSS相關。
動脈瘤最大長徑、AR值和NWSSM對動脈瘤術中破裂具有較好的預測作用,術前應對以上危險因素逐一排查[39-42]。在預防動脈瘤破裂的注意事項中應盡早顯露載瘤動脈近端,對其進行臨時阻斷,術中應盡可能避免鈍性游離;對于需要血運重建的動脈瘤術前應做好血管搭橋的準備,在游離動脈瘤前準備好血管縫合的器械等。
本研究還存在一定不足,為使2組患者的基線資料平衡,未破裂組患者的納入可能存在選擇偏倚;另外,影響動脈瘤破裂的因素還有很多,本文僅對動脈瘤形態和血流動力學兩個因素進行分析,具有一定的片面性。

