包容手術配合西紅花治療兒童Perthes 病療效觀察
王建嗣,蘇友新
(1.福建中醫藥大學附屬泉州市正骨醫院,福建 泉州362000;2.福建衛生職業技術學院,福建 福州350122)
兒童股骨頭缺血性壞死,又稱為Legg-Calvé-Perthes 病,簡稱Perthes 病。 本病多見于2~15 歲兒童,發病高峰年齡4~8 歲,男多于女,單側居多。 本病屬于一種原因不明的自限性疾病[1],后期容易出現頭臼不匹配,導致髖關節退行性病變提前發生,嚴重影響患兒的生活質量。 因此在合適的時機采取積極措施,可以最大程度地恢復髖關節的形態和功能。 祖國醫學認為本病屬 “骨蝕”“骨痹” 范疇[2],并存在諸多瘀血阻滯的證候,因此歷代醫家治療本病大都從治瘀入手。本研究通過回顧性分析2006 年1月—2016 年1 月就診于我院行Salter 骨盆截骨聯合股骨近端截骨術的Perthes 病患兒臨床資料,評估手術配合西紅花口服治療兒童Perthes 病臨床療效。
1 臨床資料
1.1 診斷標準 兒童股骨頭缺血性壞死診斷標準參照《實用小兒骨科學》[3]。 Herring 分型標準[4]:A型:外側柱無高度丟失,輕微密度改變;B 型:外側柱高度丟失<50%,可見密度降低區;B / C 型:外側柱2~3 mm 寬,骨化少,至少保持原高度的50%;C型:外側柱塌陷>50%。
1.2 納入標準 ①符合診斷標準者;②病理分期處于碎裂期或碎裂期前;③Herring 分型屬于B 型及以上;④年齡4~8 歲;⑤臨床資料完整,隨訪時間>2 年;⑥患兒家屬同意加入本研究并簽署知情同意書。
1.3 排除標準 ①對西紅花過敏者;②采用其他術式進行治療;③依從性差不能配合治療。
1.4 一般資料 回顧性分析2006 年1 月—2016年1 月就診于福建中醫藥大學附屬泉州市正骨醫院的Perthes 病患兒64 例,均為單側,共64 髖。 根據治療方法將患兒分為對照組33 例和觀察組31例。 2 組患兒性別、年齡、Herring 分型情況比較,差異均無統計學意義(P>0.05),具有可比性,見表1。
表1 2 組患兒術前一般資料比較(±s)
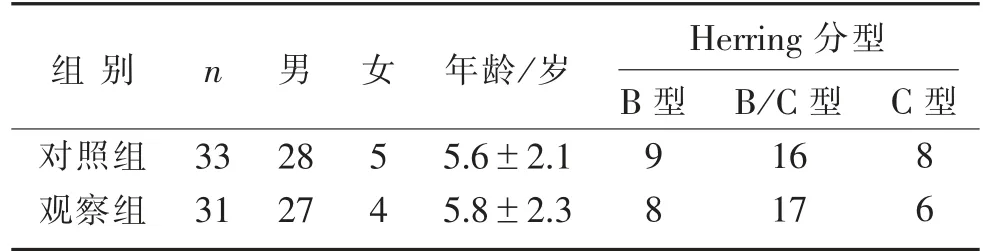
表1 2 組患兒術前一般資料比較(±s)
組別對照組觀察組n 男Herring 分型33 31 28 27女 5 4年 齡/ 歲5.6±2.1 5.8±2.3 B 型9 8 B / C 型16 17 C 型8 6
2 方 法
2.1 治療方法
2.1.1 對照組 采用Salter 骨盆截骨聯合股骨近端截骨術治療,所有手術均由同一主刀完成。 手術方法:麻醉起效后,患兒患側臀部墊高30°,取患側大腿上段外側切口,逐層切開后,從股外側肌后緣進入,切開并剝離骨膜,顯露股骨上段,在小粗隆下方截骨,將股骨近端內翻10°,用鋼板固定,取患髖Smith-Peterson 切口,逐層顯露縱行切開髂骨骨骺,完整剝離髂骨內外板骨膜至大切跡,導入線鋸進行骨盆截骨,將截骨遠端向前向下翻轉,透視下確認股骨頭包容滿意,從髂翼上取下適當的三角形骨塊植入截骨端,用克氏針固定,術中不打開關節囊。 術后髖人字石膏固定6 周,去石膏功能訓練;3 個月后扶拐下地,但患肢不負重;6 個月后開始部分負重行走,直至進入修復期,棄拐正常行走。
2.1.2 觀察組 手術治療和康復訓練方法同對照組,于術后1 周開始服用西紅花,每次1 g,燉瘦肉服用,每周1 次,直至X 線片顯示股骨頭壞死進入修復期。
2.2 觀察指標及方法
2.2.1 術后修復期時間 術后每4 周攝雙髖關節正位及蛙式位X 線片,記錄并比較2 組患兒進入修復期所用時間,修復期以患側股骨頭軟骨下見新骨形成為此期開始的標志。
2.2.2 影像學評估 采用Stulberg 評定方法[5]對影像學結果進行評價。 ①Ⅰ:股骨頭形態基本正常;②Ⅱ:股骨頭高度有所減低,但在正位和蛙式位X線片上, 股骨頭圓形輪廓改變均在同心圓的2 mm之內;③Ⅲ:股骨頭為橢圓形,其圓形輪廓偏離同心圓2 mm 以上,與髖臼相匹配,因為髖臼發生適應性改變,即所謂 “匹配中有不匹配”;④Ⅳ:股骨頭出現扁平樣改變,其扁平部分>1 cm,但與髖臼相匹配;⑤Ⅴ:股骨頭塌陷,但髖臼輪廓沒有改變,產生所謂的 “不匹配中不匹配” 髖關節,相似與成人股骨頭壞死的中央塌陷。 Ⅰ為優,Ⅱ為良,Ⅲ、Ⅳ為可,Ⅴ為差。
2.2.3 髖關節功能 采用McKay 髖關節功能評定標準[6]對術后髖關節功能進行評價。 ①優:髖關節穩定,無痛,無跛行,活動好;②良:髖關節穩定,無痛,輕度跛行;③中:跛行,活動度小于正常;④差:不穩定,髖痛,Trendelenburg 征陽性。
2.3 統計學方法 本研究采用SPSS 20.0 統計分析軟件進行分析。 計量資料以(±s)表示,符合正態分布采用t 檢驗;計數資料采用χ2檢驗,等級資料則采用秩和檢驗。
3 結 果
3.1 2 組患兒術后修復期時間比較 所有患兒均獲得2 年以上的隨訪,隨訪時間2~10 年,平均(5.1±2.5)年。 2 組患兒術后修復期時間見表2。
表2 2 組患兒術后修復期時間比較(±s) 周
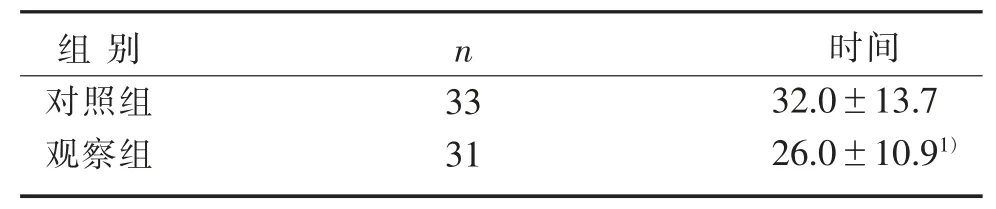
表2 2 組患兒術后修復期時間比較(±s) 周
注:與對照組比較,1) P<0.05。
組別對照組觀察組n 33 31時間32.0±13.7 26.0±10.91)
3.2 2 組Stulberg 評價比較 見表3。

表3 2 組Stulberg 評價比較
3.3 2 組患髖McKay 功能評價比較 見表4。

表4 2 組患髖McKay 功能評價比較
3.4 典型病例X 片 患兒男,7 歲,左側Perthes 病,行Salter 骨盆截骨聯合股骨近端截骨術,見圖1。
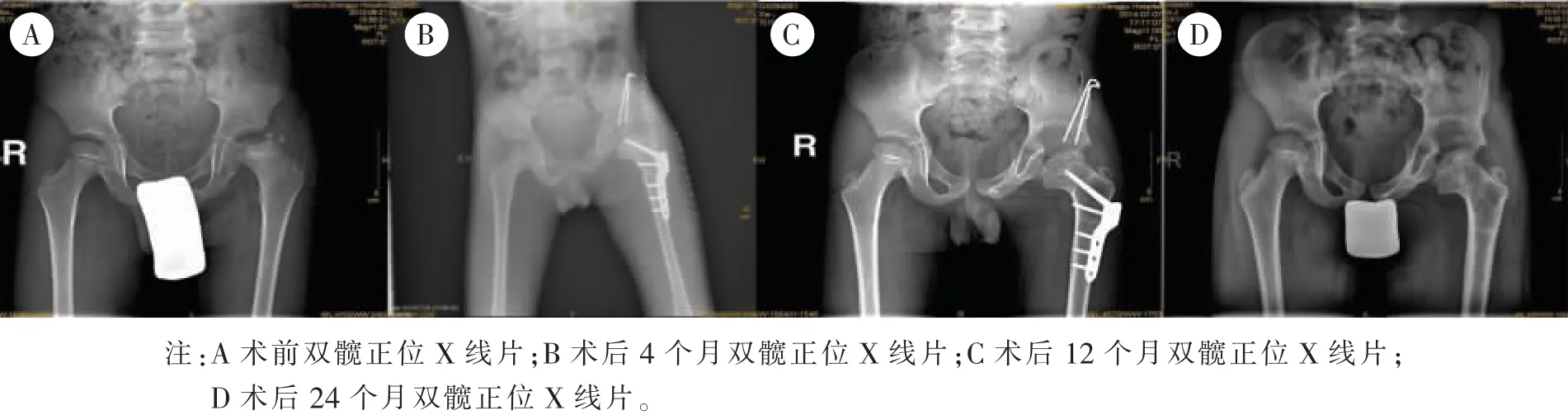
圖1 典型病例X 片
4 討 論
兒童股骨頭缺血壞死的治療一直是小兒骨科的難題。 從界定本病的100 多年來,無論是對病因病機的認識,還是對治療方案的選擇,都存在著諸多爭論[7]。 現代醫學研究認為,靜脈血回流障礙可能是引起兒童股骨頭缺血性壞死的重要原因[8]。 同時有學者發現兒童股骨頭缺血壞死亦與凝血和纖溶系統異常關系密切,Hailer 也證實了Perthes 病存在凝血及纖溶系統異常[9]。 祖國醫學認為兒童Perthes病屬中醫 “骨蝕”“骨痹” 范疇,瘀血凝滯是Perthes病的首發因素,并始終存在于Perthes 病的各個發病階段,氣滯血瘀是小兒股骨頭壞死的常見病機。 陳衛衡等[10]認為瘀是本病病理轉歸的核心,因瘀致痹,最后導致骨壞死形成。 李偉強等[11]認為股骨頭壞死兒童最常見的體質為血瘀質。
西醫在治療本病多采用包容手術,使股骨頭和髖臼始終處于同心圓狀態,從而獲得一個匹配良好的髖關節,避免髖關節退變[12-13]。 中醫治療兒童Perthes病,提出了其病理特點是氣血不通、瘀血停滯而產生血瘀,只有瘀去才能新骨生,因此活血化瘀藥治療本病是首選。 西紅花具有活血化瘀、通經之功效[14],現代藥理研究表明西紅花具有抑制血小板聚集、降低全血黏度、改善局部循環、促進血管修復等作用[15-17]。
本研究通過包容手術配合西紅花治療Perthes病,結果表明觀察組進入修復期較對照組明顯縮短(P<0.05),觀察組McKay 髖關節功能評價優于對照組(P<0.05),提示包容手術配合西紅花治療Perthes病較單純手術治療效果更佳。
綜上所述,Salter 骨盆截骨聯合股骨近端截骨術配合中藥西紅花治療兒童Perthes 病,可促進股骨頭缺血壞死的修復,縮短股骨頭修復時間,改善術后髖關節功能。 但本研究仍存在樣本數量不多,隨訪時間不夠長等局限,有待于日后加強多中心合作研究及進一步隨訪觀察。

