超聲引導下頸叢神經阻滯聯合靜吸復合全身麻醉對分化型甲狀腺癌患者術中機體應激反應的影響
陳 協 福建省莆田學院附屬醫院,福建省莆田市 351100
甲狀腺癌是臨床常見頭頸部惡性腫瘤疾病,近年隨輔助檢查技術完善及人群自我保健意識增強,其早期檢出率逐年升高[1]。目前臨床主要采取甲狀腺癌根治術治療分化型甲狀腺癌,以抑制病情進展,但手術部位神經密集度高,術中易誘發機體應激反應,對麻醉方案有特殊要求。全麻具有肌松、鎮痛效果好等優勢,是甲狀腺癌根治術標準麻醉方案,但臨床報道顯示,單純全麻存在術中鎮靜遺忘減弱或消失等情況[2]。因此,對新型麻醉方案探索一直未停。超聲引導下頸叢神經阻滯是單純甲狀腺手術常用麻醉手段,具有用藥少、作用時間長、麻醉范圍廣等優勢[3]。本文旨在從微循環狀態、機體應激反應等方面探究超聲引導下頸叢神經阻滯聯合靜吸復合全身麻醉的應用效果,現報告如下。
1 資料與方法
1.1 一般資料 選取2016年1月—2019年7月我院分化型甲狀腺癌患者71例,按隨機數字表法分觀察組(n=36)、對照組(n=35)。觀察組男23例,女13例,年齡38~57歲,平均年齡(47.47±3.19)歲,體質量指數18.2~26.4,平均體質量指數22.29±1.65,ASA分級:Ⅰ級20例,Ⅱ級16例;對照組男23例,女12例,年齡37~59歲,平均年齡(48.01±3.30)歲,體質量指數17.9~26.5,平均體質量指數22.31±1.48,ASA分級:Ⅰ級19例,Ⅱ級16例。兩組基礎資料(性別、年齡、ASA分級、體質量指數)均衡可比(P>0.05)。本研究經醫學倫理委員會審批通過。
1.2 選擇標準 (1)納入標準:病理診斷確診;行甲狀腺癌根治術;無肝腎心功能障礙性疾病;知情研究簽署同意書。(2)排除標準:本研究藥物禁忌者;未分化型甲狀腺癌;伴精神異常者;存在其他惡性腫瘤疾病者。
1.3 方法 所選患者均行甲狀腺癌根治術。術前30min肌注長托寧0.5mg(成都力思特制藥股份有限公司,國藥準字H20020606)、咪達唑侖(江蘇恩華藥業股份有限公司,國藥準字H20031037)0.1mg/kg。(1)觀察組采取超聲引導下頸叢神經阻滯聯合靜吸復合全身麻醉,超聲引導患側阻滯頸深、淺叢,對側阻滯頸淺叢,此后復合全麻。①阻滯操作:采取一針法,藥物為布比卡因(湖南正清制藥集團股份有限公司,國藥準字H43021018)0.25%、利多卡因(陜西頓斯制藥有限公司,國藥準字H61021843)1.33%混合液,仰臥位,墊高頸后部,放松肩部,完全顯露頸部,頭后仰轉向對側;胸鎖乳頭肌后緣標記C4,乳突尖下1.5cm標記C2,C2、C4連線中點標記C3;超聲高頻探頭置C3橫突,跨胸鎖乳突肌掃描頸部;消毒探頭外緣,縱軸外側中點實施局麻;超聲輔助靜脈留置針(18G)針芯穿刺至C3橫突外側,注5ml混合液,退針;超聲探頭縱放胸鎖乳突肌外緣,消毒C4,穿刺針經頭側縱向刺入,于筋膜前注混合液6ml。②完成阻滯后即實施誘導、氣管插管全麻,咪達唑侖4mg、丙泊酚(江蘇恩華藥業股份有限公司,國藥準字H20123138)3mg/kg、羅庫溴安(華北制藥股份有限公司,國藥準字H20103495)0.1mg/kg、芬太尼(宜昌人福藥業有限責任公司,國藥準字H42022076)4μg/kg,靜注,直視插管;持續少量吸入七氟烷,間斷靜注維庫溴銨、芬太尼維持。(2)對照組采取常規全麻方案,操作同觀察組靜吸復合全身麻醉。
1.4 觀察指標 (1)對比兩組入手術室(T0)、氣管插管即刻(T1)、手術結束即刻(T2)機體應激反應(血糖、腎上腺素水平)。(2)對比兩組T0、T1、T2微循環狀態[末梢灌注指數(TPI)、低頻功率(LF)/高頻功率(HF)]。(3)統計兩組惡心、呼吸抑制、嘔吐并發癥發生率。

2 結果
2.1 機體應激反應 T0時兩組血糖、腎上腺素水平對比,差異無統計學意義(P>0.05);T1、T2時兩組血糖、腎上腺素水平均升高,但觀察組低于對照組(P<0.05),見表1。
2.2 微循環狀態 T0時兩組TPI、LF/HF對比,差異無統計學意義(P>0.05);T1、T2時TPI、LF/HF呈降低趨勢,但觀察組TPI高于對照組,LF/HF低于對照組(P<0.05),見表2。
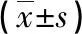
表1 兩組機體應激反應比較
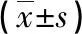
表2 兩組微循環狀態比較
2.3 并發癥發生率 觀察組惡心1例,呼吸抑制1例;對照組嘔吐1例,癥狀均輕微,對癥治療緩解。觀察組并發癥發生率5.56%(2/36)與對照組2.86%(1/35)對比,差異無統計學意義(χ2=0.001,P=0.980)。
3 討論
近年受環境污染、生活壓力增加等諸多因素影響,甲狀腺癌患病率有顯著升高趨勢[4]。分化型甲狀腺癌惡性程度低,臨床主張行甲狀腺癌根治術,最大范圍切除病灶,避免復發,但術中頸部需大范圍清掃淋巴結,加之此處神經密集,常規全麻難以發揮良好鎮靜作用,可能增加圍術期風險。
超聲引導下頸叢神經阻滯多應用于頸部中小手術,并獲得良好效果,通過區域性阻滯能有效阻斷傷害性刺激傳至中樞神經系統,緩解機體應激反應。已有多項研究證明,甲狀腺癌根治術中輔助超聲引導下頸叢神經阻滯聯合靜吸復合全身麻不會延長蘇醒時間、拔管時間[5-6]。本文從術中機體應激反應方面進行觀察分析,結果發現,T1、T2時兩組血糖、腎上腺素水平均升高,但觀察組低于對照組(P<0.05),說明此麻醉方案能有效緩解機體應激刺激。頸叢神經所發出耳大神經、枕小神經、頸骨上神經等支配頸感覺神經、側面部感覺神經,覆蓋甲狀腺癌根治術切除區域[7]。超聲引導下頸叢神經阻滯圖像分辨率高,能準確分辨外周神經解剖結構,且局部注射麻醉藥物,憑借藥物彌散作用接觸神經末梢,可使末梢神經喪失感覺及傳導刺激能力,與全麻聯合可發揮優勢互補作用,既能確保鎮靜效果,又能滿足臨床對肌松、鎮痛的要求,進一步緩解機體手術應激。此外,本文結果還發現,T1、T2時TPI、LF/HF呈降低趨勢,但觀察組TPI高于對照組,LF/HF低于對照組(P<0.05)。TPI是臨床監測傷害性刺激程度、評估傷害性刺激對臟腑血流灌注影響的常用指標;LF反映交感神經、副交感共同作用;HF能特異性反映副交感神經張力,LF/HF反映交感神經、副交感神經間張力穩定性[8]。有研究顯示,外科術中受麻醉、醫源性創傷等各種因素影響,機體微循環灌注功能紊亂,表現TPI降低、LF/HF升高[9]。TPI降低反映機體末梢灌注不足,LF/HF降低說明機體微循環可滿足供需平衡,臨床麻醉中需最大限度減少對TPI、LF/HF影響,維持TPI恒定,降低LF/HF。上述研究結果表明,超聲引導下頸叢神經阻滯聯合靜吸復合全身麻醉能通過減小交感神經張力維持分化型甲狀腺癌患者術中微循環,對確保圍術期安全具有積極作用。
綜上可知,超聲引導下頸叢神經阻滯聯合靜吸復合全身麻醉能減輕機體應激反應,維持微循環狀態,且不增加并發癥發生風險。

