改良外剝內扎術治療環狀混合痔的臨床療效觀察
宋小平,陳顯韜,閆驍春
(廣安市人民醫院 肛腸科,四川 廣安 638000)
混合痔是最常見的肛腸疾病之一,約占直腸肛門疾病的90%[1-2]。環狀混合痔是指肛緣周圍均有外痔并突起成環狀,目前手術是治療環狀混合痔最有效的方法,而外剝內扎術是最常用的手術方式之一,即外痔剝離和內痔結扎[3]。傳統外剝內扎術雖然操作較簡單,但是依然存在術后并發癥及復發率較高等缺點[4]。本研究在傳統外剝內扎術的基礎上進行改進,采用外痔切剝內痔分段縫扎加皮橋整形術治療環狀混合痔,效果滿意,現報道如下。
1 資料與方法
1.1 一般資料
選取2017年1月—2018年1月在在廣安市人民醫院就診的112 例環狀混合痔患者作為研究對象,采用隨機數字表法分為觀察組和對照組,每組56 例。觀察組男性31 例,女性25 例;年齡26 ~45 歲,平均(37.45±9.84)歲;病程2.0 ~11.5年,平均(6.51±3.22)年;痔瘡分度: Ⅲ度40 例,Ⅳ度16 例。對照組男性33 例,女性23 例;年齡28 ~48 歲,平均(36.51±8.82)歲;病程2.5 ~11.5年,平均(7.02±3.41)年;痔瘡分度: Ⅲ度37 例,Ⅳ度19 例。診斷參照《痔瘡臨床診治指南(2006 版)》[5]中Ⅲ、Ⅳ度混合痔診斷標準。納入標準: ①符合混合痔診斷標準且包含≥3 個痔核;②年齡18 ~<65 歲;排除標準: ①年齡<18 歲或≥65 歲;②月經期、妊娠期及哺乳期婦女;③既往肛周手術史或合并有肛門狹窄、肛門畸形及炎癥性腸病等其他肛腸疾;④合并有心、腦、腎、血液系統等嚴重性基礎疾病。本研究通過醫院倫理委員會批準,患者及其家屬知情同意。兩組年齡、性別、病程及痔瘡分度等臨床資料比較,差異無統計學意義(P>0.05)。
1.2 方法
1.2.1 治療組采用外痔切剝內痔分段縫扎加皮橋整形術。手術步驟如下: ①患者腰俞穴麻醉滿意后,取膀胱截石位,常規消毒會陰部及肛管后鋪洞巾;②手法擴肛,術中用彎鉗牽提外痔頂端,在肛緣做梭型切口,沿痔核兩側自然分界線行切口至齒線處,用大彎鉗鉗夾內痔核基底部,中圓針穿7 號絲線,絲線尾部對齊,在鉗夾中點處的基底部貫穿,拉出縫線,形成雙線,2 根絲線分別向近端和遠端結扎,形成內痔分段縫扎,剪除痔核殘端;③若2 切口間皮橋有較多贅皮及靜脈曲張性,可皮下剝離切除曲張的靜脈,橫行鉗夾皮橋多余皮膚及部分皮下組織致組織平整,沿止血鉗切除贅皮并用1 號絲線縫合。同法處理其他點位痔核及皮橋;④檢查各個切口,無滲血后,肛內塞入凡士林油紗,塔紗加壓包扎膠布固定,術畢。
1.2.2 對照組采用傳統外剝內扎術。手術步驟如下: ①患者腰俞穴麻醉滿意后,取膀胱截石位,常規消毒會陰部及肛管后鋪洞巾;②手法擴肛,鉗夾外痔頂部,肛緣做梭型切口,切開皮膚至齒線部分,剝離痔外靜脈叢至齒線;③提起已游離出的外痔部分,用中彎止血鉗鉗夾內痔基底部,用7 號絲線在血管鉗下結扎,剪除部分殘端,同法處理其他點位混合痔;④檢查各個切口,無滲血后,肛內塞入凡士林油紗,塔紗加壓包扎膠布固定,術畢。
1.2.3 術后處理兩組術后控制排便24 h,予以抗炎、補液等對癥處理。每日中藥熏洗,處方包括苦參30 g,虎杖15 g,當歸12 g,黃柏15 g,五倍子15 g,熏蒸坐浴。500 ml/次,20 min/次,1 次/d。
1.3 觀察指標
1.3.1 手術各項指標觀察患者手術持續時間、術中出血量及住院時間。手術持續時間以麻醉滿意后開始至術畢包扎結束時止。術中出血量以術中使用無菌紗布稱重變化為量(1 g 為1 ml)。住院時間為患者手術結束至出院時止。
1.3.2 術后臨床癥狀評分分別于術后第1 和5 天進行創面疼痛、術后出血、肛門墜脹及肛緣水腫評分。采用視覺模擬評分法[6],評分結果越高表示疼痛程度越重。肛緣水腫以《中醫病癥診斷標準》[7]中標準評分: 0 分為無水腫;1 分為水腫面積<0.5 cm;2 分為水腫面積0.5 ~<1.0 cm;3 分為水腫面積1.0 ~<2.0 cm;4 分為水腫面積≥2.0 cm。肛門墜脹及術后出血評分采用Likert 4 級評分法,得分越高,癥狀越嚴重[8]: 肛門墜脹為0 分,無墜脹感;1 分為輕度墜脹,經人提起可覺墜脹;2 分為墜脹可耐受;3 分為墜脹感嚴重影響生活。術后出血為0 分,無出血;1 分為便血僅紙上帶血;2 分為術后便時滴血,可自止;3 分為術后出血呈噴射狀,需用藥或縫扎止血。
1.3.3 療效評價術后1 個月評價患者臨床療效[6]: 治愈為癥狀消失,痔核消失;顯效為癥狀改善,痔核明顯縮小;有效為癥狀輕微,痔核略縮小;無效為癥狀及痔核無變化及創面水腫未愈合。總有效率=(治愈+顯效+有效)/總例數×100%。術后1年通過電話及門診復查等隨訪患者,觀察患者術后痔癥狀復發、肛門狹窄、感染及尿潴留等并發癥發生。
1.4 統計學方法
數據分析采用SPSS 20.0 統計軟件。計量資料以均數±標準差(±s)表示,比較用t檢驗;計數資料以率(%)表示,比較用χ2檢驗,P<0.05 為差異有統計學意義。
2 結果
2.1 兩組手術時間、術中出血量及住院時間比較
兩組手術時間、術中出血量及住院時間比較,經t檢驗,差異有統計學意義(P<0.05),觀察組手術時間長于對照組,而術中出血量及住院時間少于對照組。見表1。
2.2 兩組術后臨床癥狀評分比較
兩組術后第1 和5 天創面疼痛、肛門墜脹及肛緣水腫評分比較,經t檢驗,差異有統計學意義(P<0.05)。兩組術后第1 天便時出血評分比較,差異無統計學意義(P>0.05),而術后第5 天便時出血評分比較,差異有統計學意義(P<0.05)。觀察組術后第5 天便時出血評分和術后第1、5 天創面疼痛、肛門墜脹及肛緣水腫評分均低于對照組。見表2。
表1 兩組手術時間、術中出血量及住院時間標比較(n =56,±s)
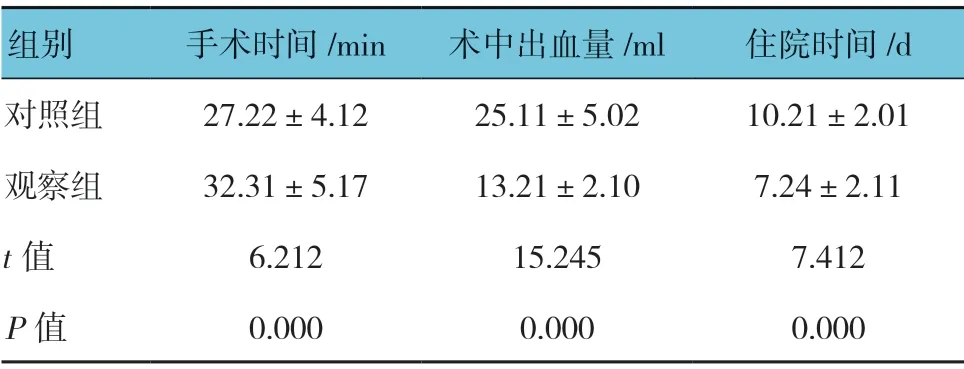
表1 兩組手術時間、術中出血量及住院時間標比較(n =56,±s)
組別 手術時間/min 術中出血量/ml 住院時間/d對照組 27.22±4.12 25.11±5.02 10.21±2.01觀察組 32.31±5.17 13.21±2.10 7.24±2.11 t 值 6.212 15.245 7.412 P 值 0.000 0.000 0.000
表2 兩組術后臨床癥狀評分比較 (n =56,分,±s)
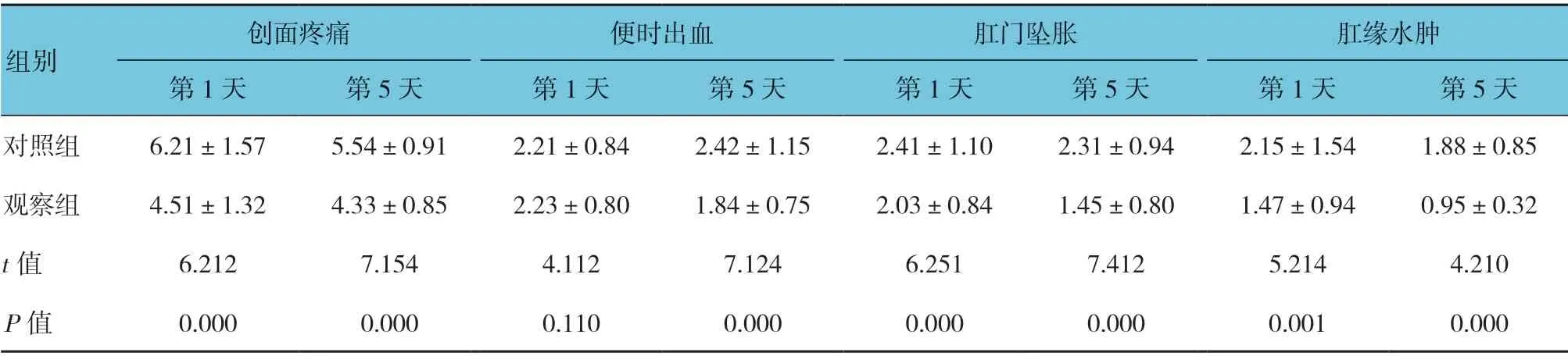
表2 兩組術后臨床癥狀評分比較 (n =56,分,±s)
創面疼痛 便時出血 肛門墜脹 肛緣水腫第1 天 第5 天 第1 天 第5 天 第1 天 第5 天 第1 天 第5 天對照組 6.21±1.57 5.54±0.91 2.21±0.84 2.42±1.15 2.41±1.10 2.31±0.94 2.15±1.54 1.88±0.85觀察組 4.51±1.32 4.33±0.85 2.23±0.80 1.84±0.75 2.03±0.84 1.45±0.80 1.47±0.94 0.95±0.32 t 值 6.212 7.154 4.112 7.124 6.251 7.412 5.214 4.210 P 值 0.000 0.000 0.110 0.000 0.000 0.000 0.001 0.000組別
2.3 兩組術后1 個月臨床療效比較
兩組術后1 個月臨床療效比較,經χ2檢驗,差異有統計學意義(χ2=10.223,P=0.000),觀察組高于對照組。見表3。
2.4 兩組術后1年隨訪結果
兩組術后1年復發率均為0.00%,經χ2檢驗,差異無統計學意義(P>0.05)。兩組術后1年并發癥發生率比較,差異無統計學意義(χ2=5.224,P=0.121)。見表4。
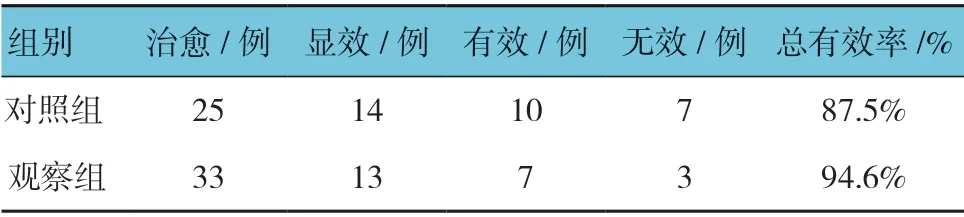
表3 兩組術后1 個月臨床療效比較 (n =56)
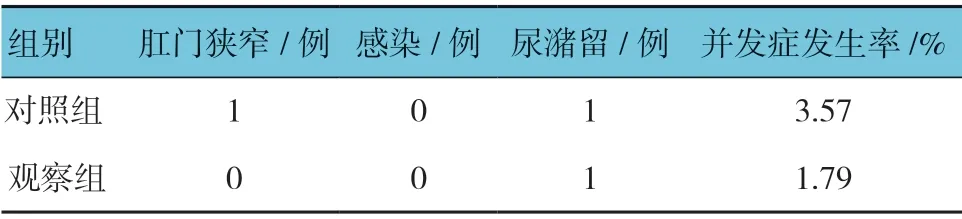
表4 兩組術后1年并發癥發生率比較 (n =56)
3 討論
國內外對混合痔的治療方法有藥物治療、注射治療及手術治療等,而環狀混合痔是混合痔發展的嚴重階段,無論生理功能還是病理解剖都已經完全具有不可逆性,嚴格的保守治療或其他輔助療法均難以達到理想的治療效果。目前國內外公認最有效的方法依然是外科手術治療[9]。近年來隨著國內外學者對環狀混合痔不斷深入的認識和研究,手術方式也在不斷的創新和改良,但是無論是何種手術方式都有其優缺點和適應證,尤其是在術后并發癥和復發率問題上存在著很大分歧以及進步空間[10]。因此,在臨床尋求一種可靠、有效的減少或消除患者術后并發癥發生率、盡量保護原有肛門生理功能及降低遠期復發率的手術方式,已成為臨床醫生亟待解決的問題,所以臨床研究環狀混合痔的手術治療具有非常重要的意義。肛墊下移學說[11]的發展使醫者意識到痔的原發病位是具有正常生理功能的肛墊組織,其影響就是在手術治療環狀混合痔的方法中將嚴重破壞肛管正常結構的痔環形切除術棄用,此做法可以最大限度的為患者解除因術后肛門正常組織和結構被大肆破壞而帶來的不適癥狀。而盡可能的保留肛門皮膚和減少齒線的破壞已經成為當今手術治療混合痔的臨床標準,但是由于環狀混合痔是混合痔發展的嚴重階段,肛門緣一圈可成環形突出,涉及病變范圍較廣,病情也較為復雜。若手術過程中切除范圍過少就無法保證療效,術后極易出現痔核的殘留及脫落不徹底,導致相關并發癥的發生和遠期復發;而手術切除范圍過多、創面較大的話,則可能出現術后肛門畸形、肛門狹窄甚至肛門失禁等嚴重并發癥的發生。
近年來,開環式微創痔吻合術(tissue-selecting therapy stapler, TST)、 吻合器痔上黏膜環切術(procedure for prolapse and hemorrhoids, PPH)等手術在臨床治療中廣泛開展,取得較好的治療效果,但在部分地區由于醫療保險或者患者經濟能力限制而無法使用TST、PPH 等器械治療。因此開展經典外剝內扎術及其改良術式研究存在較大的臨床價值。
傳統的外剝內扎術一般以母痔區為切口,輔助以其他點位做切口,在相鄰的兩個切口之間需要留取足夠的皮膚組織,以利于術后肛門皮膚的生長和肛門生理功能的恢復[12]。該術式操作雖然相對簡單,對單個、多個以及環狀混合痔的根治效果也較為理想,但是存在著明顯的缺點[13]: ①結扎痔核太大、太多而后期早期脫落或壞死不徹底造成肛門繼發性出血;②手術切口太多、術中創面較大、損傷齒線及肛墊組織較多等因素極易造成患者術后肛門疼痛;③因手術創面太大、術中損傷較多等因素而造成患者疼痛不適而不自主收縮肛門引起肛緣組織液回流不暢而造成肛緣水腫;④患者術后傷口愈合時間較長,換藥時間久等給患者帶來較大痛苦,且容易復發。
本研究中,觀察組手術時間長于對照組,但術中出血量及術后住院時間少于對照組,說明觀察組雖然術中用時較長,但患者術中出血量及術后住院時間均少于對照組,這與觀察組使用外痔切剝,內痔分段縫扎有關。肛緣皮膚及肛緣至齒狀線上0.5 cm 區域內重要的解剖結構,因由高度特化的感覺神經終末組織帶構成,感覺靈敏,是機體產生便意和辨別直腸內容物及術后疼痛程度產生的主要部位。傳統外剝內扎術對此區域皮膚及黏膜破壞范圍較大,因此可能出現術后疼痛劇烈或患者無便意或便意頻繁等并發癥。筆者打破外痔不能結扎的傳統,并將皮橋處的外痔分小段縫扎,盡量減少肛緣皮膚的損傷,并可減輕術后皮橋水腫,且術后肛周外觀的恢復及平整度良好。本研究中,觀察組術后第1 和5 天肛周疼痛、水腫低于對照組,與杭春平等[14]研究結果相符。觀察組使用內痔分段縫扎,兩根絲線分別對內痔向近端和遠端結扎,此法增加對痔下血管的縫扎壓迫,減少患者術后出血的風險,且結扎點不處于同一平面,可減少術后肛門狹窄的風險,與王翔等[15]的研究結果一致。患者外痔切剝內痔分段縫扎加皮橋整形術治療環狀混合痔可有效解除脫出及便血癥狀,傳統的外剝內扎基礎上以外痔小切口切剝,內痔分段縫扎聯合皮橋整形,在解除患者癥狀同時,通過減少肛周皮損范圍,減輕患者術后肛周疼痛及水腫發生,其有效減少結扎內痔時周圍組織張力,避免黏膜狹窄,減少復發;同時,結合中藥熏洗,通過肛周局部中藥熏蒸,藥力和熱力直接作用于肛周,加速血液、淋巴循環,可改善局部新陳代謝,促進水腫及炎癥消退[16]。
綜上所述,外痔切剝內痔分段縫扎加皮橋整形術治療環狀混合痔可以減少患者術中及術后出血,減少患者術后創面疼痛、尿潴留及肛緣水腫發生,適合臨床推廣。

