癌性疼痛合并肺部感染109例臨床特征分析
易維君 楚曉紅 張周琪 李 婷 王珍珍
近年來,惡性腫瘤的發病率呈逐年上升的趨勢,癌痛是惡性腫瘤最常見的癥狀之一,據世界衛生組織(World Health Organization, WHO)統計數據,50%以上的晚期惡性腫瘤患者有中度至重度疼痛,其中30%的患者存在難以耐受的疼痛[1]。癌性疼痛(cancer pain, CP)是指由原發癌癥本身或癌癥轉移而導致的慢性疼痛[2]。癌癥患者多伴有免疫功能低下,從而易發生感染,以肺部感染較為常見。肺部感染可加重患者病情,延長住院時間,增加患者經濟壓力,死亡風險增大。肺部感染的發生是多種因素作用引起的,常見因素有:年齡≥60歲、TNM 分期為Ⅲ~Ⅳ期;一般化療用藥≥2種、化療周期>4個、化療前進行KPS評分<80分;白蛋白水平<30 g/L等[3]。本文對我院2016年1 月至 2019年12月間住院的癌性疼痛患者2 785例,現對其中合并肺部感染的患者109例(3.7%)報道如下。
資料與方法
一、臨床資料
選擇陸軍(第三)軍醫大學第二附屬醫院于2016年1月至2019年12月期間住院治療的癌性疼痛患者其中合并肺部感染者109例臨床資料進行納入分析;109例癌性疼痛合并肺部感染患者中,肺癌患者53例,食管癌患者8例,多發性骨髓瘤患者6例,直腸癌、縱膈神經內分泌癌各4例,子宮頸癌、壺腹部腺癌及胃癌各3例,全身多處轉移性癌、腎癌、肝癌、盆腔癌、鼻咽癌、彌漫大B細胞淋巴癌及乳腺癌各2例,軟腭癌、腹膜癌、扁桃體癌、膀胱癌、膽囊癌、卵巢癌、急性髓系白血病、乙狀結腸癌、前列腺癌、睪丸癌及甲狀腺癌各1例。109例中,男性83例(76.1%),女26例(23.9%),年齡30~78歲,平均年齡為(56.9±15.6) 歲。109例患者中,出現呼吸系統癥狀主要表現為咳嗽、咳痰、發熱、氣促及胸部隱痛等。
二、診斷標準
CP診斷標準:(1)符合國際抗癌聯盟 (UICC) 的腫瘤診斷標準,經過病理學和/或細胞學診斷、影像學結合特異性腫標記診斷為惡性腫瘤的患者;(2)伴有疼痛的患者,直接由腫瘤發展侵犯引起的疼痛、腫瘤轉移累及骨骼等組織所致的患者;以及抗腫瘤治療相關性疼痛如手術、放射治療、創傷性檢查操作;以及細胞毒化療藥物治療后產生疼痛的患者。非腫瘤因素所致疼痛的患者不列為觀察對象[4-6]。肺部感染診斷標準參照《內科學》第三版[7]。
三、觀察指標
109例癌性疼痛合并肺部感染患者全部進行了胸部X線平片和/或胸部 CT、腹部超聲和/或CT等影像學檢查,血常規、血脂、血糖、腎功能、血清電解質、肝功能、降鈣素原、C-反應蛋白等檢驗,部分患者進行了免疫球蛋白、動脈血氣分析及乳酸檢測,115例癌性疼痛合并肺部感染患者均進行了密切觀察患者病情變化并記錄了體溫、脈搏、心率、呼吸、血壓等生命體征的監測。
四、治療措施
109例癌性疼痛合并肺部感染患者住院期間均臥床休息,給予鎮痛、調整并增加患者免疫功能,行營養支持并積極治療原發病等綜合治療。合并肺部感染者如伴有發熱、咳嗽、咳痰、胸痛者,一旦出現以上癥狀且經相關檢查、檢驗等措施確診者,需積極應用廣譜抗生素給予抗感染治療,特別是經超聲或X線檢查確診有胸水及有多重耐藥菌感染的患者,需根據藥敏實驗結果進行針對性的抗感染治療,同時根據患者臨床表現給予鎮咳、祛痰等對癥支持治療。
五、統計學方法

結 果
一、臨床檢測結果
中度疼痛46例(42.2%),重度疼痛63例(57.8%),發生低蛋白血癥(白蛋白<35 g/L)者71例(61.7%),低鈉血癥者(<135 mmol/L)43例(37.4%);貧血者(血紅蛋白<90 g/L)40例(34.8%);降鈣素原異常者(<0.25 ng/ml)32例(27.8%)。109例癌性疼痛合并肺部感染的患者經過抗感染、鎮痛、營養支持等綜合治療及精心護理等措施后,其中110例肺部感染獲得控制好轉,疼痛得到控制或減輕,另外5例患者因肺部感染,病情進一步惡化導致死亡。
二、肺部CT影像結果
109例癌性疼痛合并肺部感染者胸部 CT檢查結果,見表1。
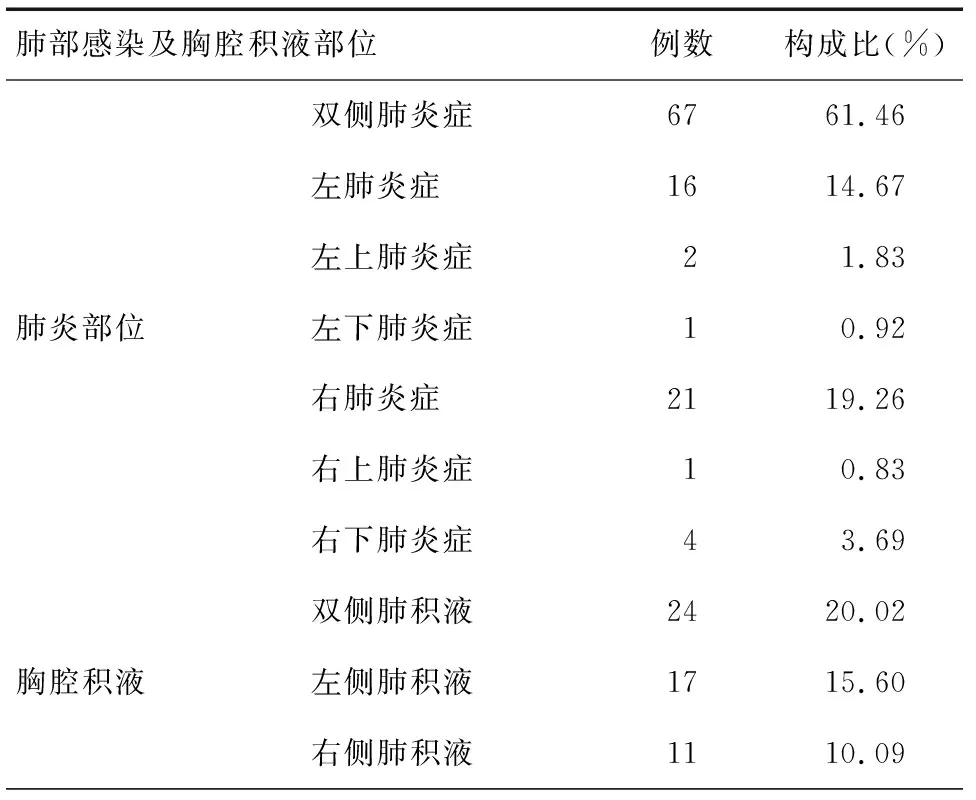
表1 109例癌痛合并肺部感染者胸部CT影像結果
討 論
疼痛是惡性腫瘤最常見的癥狀之一,也是患者最恐懼的癥狀。惡性腫瘤患者常并發肺部感染,不僅可加重患者的病情,延長住院時間,而且加重患者經濟負擔,嚴重者導致患者死亡。我國是肺癌發病率和病死率最高的惡性腫瘤[8],有學者的報道指出,老年肺癌住院患者直接或間接死于肺部感染的比例為68.18%[9]。肺癌因長期住院接受放射治療、化學治療、手術等侵入性治療等而并發醫院感染,預后差。住院時間長,疾病負擔重。肺癌并發肺部感染常見原因有抗腫瘤治療,尤其化療≥2次以上,使用免疫抑制劑、預防性使用抗菌藥物及侵入性操作。癌癥患者常伴有共病或稱伴發疾病,如慢性阻塞性肺部疾病、糖尿病、腎功能不全、營養不良、低蛋白血癥及骨髓抑制等因素[10]。
癌性疼痛得不到有效治療是極其嚴重而又易被忽視的問題,癌痛不能得到充分治療的現象也非常普遍[11]。據統計,老年患者癌性疼痛發病率高,而且癌性疼痛患者中80%以上是嚴重疼痛[12]。發生癌性疼痛的原因多種多樣,包括診斷過程中發生的疼痛、腫瘤直接導致的疼痛、腫瘤治療過程中產生的疼痛[13]。診療中產生的疼痛主要在于有創性的檢查,如各種穿刺、侵入性檢查等。腫瘤的直接作用在于局部壓力增大,使鄰近組織(如神經組織)受壓;同時內臟器官損傷、腫瘤細胞和免疫細胞釋放的炎癥細胞因子和繼發的外周神經敏化均會產生疼痛[14],在治療過程中,手術導致的急慢性疼痛和放化療產生的組織損傷,如周圍神經病變、組織壞死等,均可引起或加重疼痛。癌性疼痛中,神經病變引起的疼痛高達40%[15],屬于神經病理性疼痛。神經病理性疼痛治療非常頑固,常需多模式的鎮痛方案。它的病理機制主要是癌癥導致中樞及外周神經系統的敏化導致的。在脊髓神經元,鈣離子或鈣調蛋白依賴的蛋白激酶Ⅱ和環磷腺苷效應元結合蛋白通過趨化因子受體增加CP的敏感性[16]。外周傳入感受器對傷害性刺激的敏感性增加,經脊髓上行傳入大腦,從而識別疼痛及疼痛引起的情感改變。同時,脊髓神經膠質細胞通過釋放致痛物質導致背角神經元的疼痛敏化。新近研究顯示促分裂素原活化蛋白激酶可能與癌性疼痛的中樞敏化相關[17]。除此之外,癌癥引發的骨溶解也是導致疼痛的一個重要原因。腫瘤相關T細胞、腫瘤細胞、成骨細胞的受體活化因子配體的釋放,激活破骨細胞前體細胞表面受體,刺激破骨細胞的增殖和活化.破骨細胞活性增加,增加骨質破壞。而骨質破壞程度與疼痛程度密切相關[18]。
隨著醫學科學的不斷進步,研究發現癌癥疼痛可以產生一系列的病理生理改變嚴重者可引發肺部感染。疼痛對患者產生影響 ,使心率加快、呼吸急促、血壓升高;精神煩燥、焦慮抑郁等,從而影響消化系統功能以及體力的恢復,活動量減少,降低機體抵抗力,誘發感染。疼痛對內分泌、激素水平產生影響,導致水鈉潴留,抗利尿激素及醛固酮分泌增加,腎上腺分泌增加,出現高血糖,本組患者發生低鈉血癥(<135 mmol/L)者43例(39.4%),高血糖(>6.1 mmol/L)者8例(7.3%)。 疼痛引起胸、腹肌肉反射性收縮,使肺泡通氣量、潮氣量、功能殘氣量、死腔量等下降,發生肺泡萎縮、低氧血癥等,導致組織乏氧[19]。慢性支氣管炎使氣道上皮細胞變性、壞死、纖毛運動功能減弱、纖毛脫落,支氣管黏膜凈化功能下降,支氣管腺體黏液分泌物增多,形成痰液淤積,細菌大量繁殖,最終導致或加重肺部感染。同時疼痛還可以使咳嗽感低,排痰不暢,肺不張和繼發肺部感染,加重低氧,甚至發生膿毒血癥引起嚴重后果。從而影響到癌性疼痛的規范化治療及預后。
歐洲姑息治療專家學會共識建議將疼痛強度作為評估癌痛指導預后的核心指標,癌痛患者鎮痛管理應遵循333原則,即患者疼痛應不超過3分,24小時臨時鎮痛解救藥不超過3次,24小時爆發痛不超過3次。本文結果發現,中重度癌性疼痛患者并發肺部感染的幾率高,中度疼痛49例(44.9%),重度疼痛65例(59.6%)。因此,應對癌性疼痛患者進行充分的鎮痛治療。此外,如果疼痛不加以控制 ,患者活動受限、食欲不振、營養攝入減少 ,導致機體營養狀況不佳,加之癌性疼痛是一種慢性疾病,機體長期受到消耗,易發生低蛋白血癥,本文109例中發生低蛋白血癥(<35 g/L)者71例(65.1%),機體免疫力進一步降低,當合并有肺部感染時,機體處于高分解代謝狀態,從而加重了低蛋白血癥程度,造成惡性循環。感染性并發癥不僅增加原發病治療的難度,而且嚴重影響患者的預后。
綜上所述,肺癌患者容易并發肺部感染,癌性疼痛增加患者肺部感染發生率,癌性疼痛應該得到規范有效的控制,以期提高其生活質量,盡量延長患者生存時間。

