神經根阻滯聯合椎間孔鏡術治療不典型腰椎間盤突出癥的有效性研究
覃冠超,李 敏,袁 紅
(宜昌市夷陵醫院,湖北 宜昌 443000)
目前,人群中腰椎間盤突出癥的發病率極高,大部分是中老年人群,這是一種非常常見的脊柱疾病,在臨床實踐中也是一個難題。近年來,隨著醫療水平的不斷提高,微創脊柱外科技術得到了很大的改善[1]。通過臨床實踐,最新的經皮穿刺技術在腰椎間盤突出癥的治療中具有顯著的效果。治療技術主要通過椎間孔進入神經根釋放和減壓技術進入椎管。椎間孔技術是我國椎間盤突出癥治療的主要發展方向,可在疼痛科和骨科中大力推廣,效果顯著。
1 資料與方法
1.1一般資料:選取我院2017年7月~2019年2月收治的94例腰椎間盤突出患者,根據治療方法的不同為對照組和研究組,各47例。對照組中男27例,女20例,年齡32~70周歲,平均年齡(45.7±13.5)周歲。研究組中25例,女22例,年齡31~68周歲。平均年齡(44.3±11.5)周歲,所有患者均接受相關臨床檢查,并被診斷為腰椎間盤突出癥。納入標準:神經痛,跛行,下肢腫脹或麻木,下肢寒冷;下背部疼痛,腰背或腰部疼痛,腰椎活動范圍有限;椎旁、棘突壓痛,腰痛向下放射,涉及大腿后側、足側或小腿外側;臥位時下肢疼痛緩解,腹壓升高(咳嗽、打噴嚏)或運動時疼痛加重,站立或行走時下肢虛弱;足部的側面、足背、足底、小腿的后外側或前側可伴有皮膚感覺障礙,感覺敏感或延遲,拇指彎曲力減弱和背部伸展力減弱;有慢性腰痛,劇烈運動,過度勞累或創傷的病史;脊柱側彎、腰椎平、腰椎前凸、椎體移位或后緣斷、軟骨破裂、隱窩狹窄、腰痙攣、跟腱反射消失或減弱、椎體間隙變窄并出現骨質增生、鈣化的情況,通過CT、磁共振成像(MRI)或X射線確認為陽性,腿抬高<45°,手術節段為對側或同側[2]。排除標準:椎間盤明顯脫離、脊柱腫瘤、嚴重腰椎畸形、椎間盤炎性反應和感染、腰椎結核、腰椎不穩>Ⅱ度,強直性脊柱炎、馬尾神經病變、嚴重變性、骨質疏松引起的骨折;神經系統疾病、出血傾向、嚴重感染、糖尿病、心肌缺血等難以控制、不能堅持和忍受手術者、患者保守治療后LIDH癥狀減輕者。兩組的一般資料差異無統計學意義(P>0.05),有可比性。
1.2方法:對照組患采用椎間孔鏡下髓核摘除術,患者取俯臥位或側臥位,是將工作套管和椎間孔鏡經椎間孔置入椎間隙內行髓核摘除術。研究組采用椎體核移除聯合神經根阻滯治療。術前2~3 d,在CT引導下,以7號針8 cm穿刺針,穿刺至相應節段椎間孔,經2%利多卡因3 ml試驗(癥狀減輕且無脊麻反應)后,注入鎮痛液(醋酸曲安奈德20mg+甲鈷胺1 mg+2%利多卡因6 ml+生理鹽水配制成20 ml混懸液)5 ml,觀察48 h,癥狀明顯緩解,再行椎間孔鏡手術治療。患者接受TESSY治療,將患者橫向側臥并墊高健側[3]。手術切口選擇L4-5水平中間8~10 cm,L5~S1水平中間10~12 cm,椎間盤中碘海醇與亞甲藍8∶1混合。定位針位置在棘突線中的原位圖像中,并且橫向位置位于上關節的下緣上的上椎體的后下邊緣。在浸潤麻醉下滲入切口皮膚、皮下軟組織、肌肉和深筋膜、并在C臂機輔助定位下穿刺相應的椎間孔[4-6]。穿刺成功后,使用帶有神經保護鈍頭的5號、6號、7號、8號骨切除一些小關節,并逐步擴大椎間孔。將工作套管引入椎間孔,切除并修剪壓迫神經根的骨質增生,黃韌帶,后縱韌帶和增生結締組織。釋放神經根周圍的組織,并使用雙極射頻消融破裂的纖維環,并移除游離的髓核。在直腿抬高試驗的操作過程中,可以看出神經根被自由拉動和拉動。在手術結束時,患者的疼痛,酸脹和麻木等癥狀得到緩解甚至消失。旋轉工作套筒檢查視野中沒有出血或殘留碎屑。在確認沒有異常后,移除內窺鏡和工作套管,切口要縫2~3針[7]。研究組在對照組的基礎上應用神經根組織治療,在離開椎間孔前提取沖洗液,注射5 ml醋酸曲安奈德20 mg+甲鈷胺1 mg+2%利多卡因6 ml+生理鹽水配制成20 ml混懸液。
1.3觀察指標:使用視覺模擬評分(VAS)評分和JOA(日本骨科協會,JOA)評分評定療效。 VAS評估疼痛標準:0表示無疼痛,10表示疼痛很嚴重。手術3個月后,使用MacNab標準進行評估,評估手術前和手術后7 d、3個月和6個月的效果。 MacNab標準如下:優:患者治療后,腰椎間盤突出癥的臨床癥狀完全消失,可恢復正常的工作和生活;良:患者接受治療后仍有輕度腰椎間盤突出癥,而且患者的日常活動受到一定程度的限制,但是不影響患者的生活和工作;可:患者在接受治療后,腰椎間盤突出癥的癥狀緩解,但患者的日常活動有很大限制,影響患者的正常生活和工作;差:患者接受治療后,癥狀未發生變化,甚至病情惡化。優良率=(優例數+良例數+可例數)÷總例數。
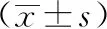
2 結果
2.1兩組手術前后VAS評分比較:研究組術后VAS評分低于對照組,差異有統計學意義(P<0.05)。見表1。
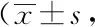
表1 兩組患者手術前后VAS評分對比分)
2.2兩組治療優良率對比:研究組術后療效優于對照組,差異有統計學意義(P>0.05)。見表2。

表2 兩組患者優良率對比[例(%)]
3 討論
在腰椎間盤突出癥的微創治療中,對于突出物巨大、脫垂、部分鈣化的患者,因傳統的微創技術力度不夠或安全性欠佳,其使用受到了很大限制。椎間孔鏡技術的問世為這些病人帶來福音。隨著手術量的增加,經驗也在積累。特別是近年來經皮技術和內窺鏡技術的組合使得脊柱微創手術特別快速[8]。經皮內鏡下腰椎間盤切除術(PELD)也已成為腰椎間盤突出癥的首選手術治療方法之一[9]。在微小通道和先進的成像技術的幫助下,椎間孔技術可以清晰地區分突出和髓核組織,直視破裂的纖維和神經組織,并在直視下去除病變組織而不損傷神經根。可以分離神經組織的黏附,同時可以探索硬膜外腔[10]。局部麻醉下的手術不會影響脊柱的穩定性,損傷小不良反應少,效果更好,適應證更廣[11]。與開放性融合手術相比,經皮經椎間孔核切除術已成為治療椎間盤源性腰痛的新概念[12]。嚴格控制適應證,根據病變特點和位置選擇手術方式和穿刺進路,完善局部麻醉并配伍使用強化麻醉,適量摘除間盤組織、恢復硬膜囊波動,徹底止血,重視術后處理,可以獲得滿意的治療效果。
選擇性神經根阻滯(SNRB)與椎間孔治療腰椎間盤突出癥不同,它是椎間盤源性神經根病的經典治療方法,使用顯微鏡技術直接在受影響的神經根周圍直接注射少量高濃度藥物,可注射藥物含有醋酸曲安奈德、甲鈷胺、利多卡因混合液。這三種藥物的組合不僅具有抗炎、抗風濕和抗過敏作用,而且還能穩定細胞膜并抑制前列腺素的合成[13]。對無菌性炎性反應和免疫反應有明顯的抑制作用。由于該藥物含有甲鈷胺和利多卡因,它還可以促進壓迫神經損傷的修復,為神經提供營養。低濃度利多卡因可以暫時阻止疼痛傳導。阻斷局部交感神經,促進組織周圍的血液加速循環,利于神經修復和患者康復[14]。
研究表明,研究組治療效果優于對照組,差異有統計學意義(P<0.05)。在這項研究中,82例患者在治療后獲得了改善。本研究中研究組優良率為95.7%。本研究結果對腰椎間盤突出癥合并神經根管狹窄的結果[15]一致。這意味著對于腰椎間盤突出癥患者神經根管狹窄,選擇腰椎間盤手術可取得明顯效果,可有效緩解腰椎間盤壓力和黃韌帶壓力,促進患者神經根管擴張,緩解患者的痛苦和加速患者的康復。建議以后在腰椎間盤突出癥伴神經根管狹窄臨床治療工作中推廣應用,在手術期間常規注射醋酸曲安奈德作為激素藥物,沒有關于患者是否有副作用的長期隨訪臨床研究,這也是我們在未來臨床工作中需要注意的關鍵問題,兩組比較前者術后較快緩解疼痛,這種方法更容易為患者所接受。
綜上所述,聯合應用髓核和選擇性神經根阻滯治療腰椎間盤突出癥與單純椎體髓核切除術相比,兩組創傷小,見效快,效果更好,并且手術風險小,可以大力推廣使用,且效果顯著。

