Glazer盆底表面肌電指導和評估不同分娩方式產后盆底康復的臨床價值
邱柳媛
(梅州市大埔縣婦幼保健院,廣東 梅州 514299)
盆底功能障礙發生原因與盆底組織先天結構異常、后天損傷等因素相關,可引發盆腔器官脫垂、尿失禁、性功能障礙等癥狀,是影響女性健康的常見慢性病[1]。相關研究表示,誘發盆底肌功能障礙產科因素中,產次、分娩方式均與其發病率緊密相關,需實施針對性康復治療以恢復女性盆底肌功能[2]。近年來,Glazer盆底肌表面肌電評估及基于電生理參數在臨床康復訓練中優勢逐漸顯現。為此,本次選我院180例產后42 d接受復查產婦為研究對象,評價在其康復治療中實施Glazer盆底表面肌電指導及評估價值,現報告如下。
1 資料與方法
1.1一般資料:將我院盆底專科門診2019年1月~2019年12月90例產后42 d接受復查產婦設為觀察組,并選同期90例門診復查產婦為對照組,均為單胎。觀察組年齡22~43歲,平均(29.64±4.16)歲;產次1~3次,平均(1.30±0.97)次;孕周37~42周,平均(39.10±0.98)周;對照組年齡21~40歲,平均(29.41±4.03)歲;產次1~3次,平均(1.12±0.48)次;孕周37~42周,平均(39.42±1.10)周;按產婦分娩方式不同,觀察組分為剖宮產組、自然分娩組、會陰側切組各30例;組間產婦資料相近,差異無統計學意義(P>0.05);研究符合醫學倫理。
1.2納入與排除標準:納入標準:均為產后42 d,且于我院完成分娩者;惡露干凈;精神狀態正常,檢查配合度高;足月分娩(孕周≥37周);單胎。排除標準:嚴重聽力障礙、智力障礙者;既往脊髓、骨盆、盆腔手術史;長期便秘、漏尿史;嚴重心肺功能不全;既往盆底障礙性疾病。
1.3方法:對照組實施常規盆底肌功能訓練,包括盆底肌收縮及放松、陰道啞鈴訓練、電刺激等。觀察組實施Glazer盆底表面肌電檢測評估,并依據評估結果調整康復訓練強度及電刺激強度。Glazer盆底表面肌電評估方式:產婦仰臥位,雙腿伸直腳尖外展,全身放松,采用MLDA2盆底表面肌電分析及生物反饋訓練系統(南京麥瀾德醫療科技有限公司)進行其盆底肌功能評估,采集時間約6 min 30 s;依據盆底肌功能進行分級:Ⅰ級:陰道肌肉持續收縮時間為1 s;Ⅱ級:陰道肌肉持續收縮時間為1~2 s;Ⅲ級:陰道肌肉收縮時間持續3~4 s;Ⅳ級:陰道肌肉收縮時間持續3~4 s;Ⅴ級:陰道肌肉收縮持續時間>4 s。
1.4觀察指標:①比較兩組產婦產后42 d、產后10周盆底肌異常率,盆底肌功能≤Ⅲ級即表示異常;②比較兩組產婦產后10周盆底功能障礙發生率,包括壓力性尿失禁、子宮脫垂、性功能障礙。
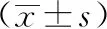
2 結果
2.1兩組產婦產后42 d、產后10周盆底肌張力異常率比較:產后42 d,對照組、觀察組盆底肌張力異常率相近,差異有統計學意義(P>0.05);產后10周,觀察組肌張力異常率低于對照組,差異有統計學意義(P<0.05),其中觀察組中剖宮產組產后42 d、產后10周肌張力異常發生率均較自然分娩組低,差異有統計學意義(P<0.05)。見表1。

表1 兩組產婦產后42 d、產后10周盆底肌張力異常率比較[例(%)]
2.2兩組產婦產后10周盆底功能障礙發生率:產后10周,觀察組盆底功能障礙發生率較對照組低,且觀察組中剖宮產組盆底肌功能障礙發生率較自然分娩組低,差異有統計學意義(P<0.05)。見表2。

表2 兩組產婦產后10周盆底功能障礙發生率[例(%)]
3 討論
盆底功能障礙為臨床常見慢性疾病,臨床主要表現包括性生活障礙、壓力性尿失禁、子宮脫垂等,嚴重影響女性生殖健康及生活質量[3]。產后42~100 d是對盆底肌障礙預防及治療最理想時間段,可通過指導產婦盆底肌功能訓練、電刺激等方式改善其盆底肌功能[4-5]。然而不同分娩方式對女性盆底肌損傷程度均有所差異,但常規康復訓練方式不具個性化,因此難以獲取理想效果。
Glazer盆底表面肌電評估臨床盆底肌康復訓練中逐漸受到重視,因其具有無創、簡便、靈敏度高、可量化及重復性等特點,因此可依據其電生理參數實施個性化、針對性盆底康復訓練,以改善女性盆底肌張力、促進其盆底功能恢復[6]。本次研究對研究組患者實施Glazer盆底表面肌電指導及評估,研究結果發現,兩組產婦康復訓練前盆底肌張力異常率相近,康復治療至產后10周時,觀察組盆底肌張力異常率顯著低于對照組,考慮原因與Glazer盆底表面肌電評估后實施針對性電刺激及盆底肌訓練相關;且研究中發現,產后42 d及產后10周剖宮產產婦盆底肌張力異常率均較自然分娩組低,考慮原因與自然分娩時盆底肌損傷程度較大、恢復困難程度高相關;產后10周對照組盆底功能障礙發生率較觀察組高,進一步證實實施與Glazer盆底表面肌電評估指導積極意義。
綜上所述,實施Glazer盆底表面肌電指導及評估可提升產婦盆底康復效果,同時需重點關注自然分娩產婦盆底康復訓練,以促進其盆底功能恢復。

