植入式靜脈輸液港與PICC在消化道惡性腫瘤化療患者中的應用分析
錢程 石靜
(內蒙古醫科大學附屬醫院放療科,內蒙古 呼和浩特 010050)
消化道惡性腫瘤在我國惡性腫瘤中具有發病率高、死亡率高等特點[1],因此提高消化道惡性腫瘤的治療效果是改善腫瘤預后、降低腫瘤死亡率的關鍵。目前,消化道惡性腫瘤的治療手段主要有手術、化療、放療和靶向治療等,隨著各種新型化療藥物的問世,化療在消化道惡性腫瘤的治療中發揮了重要的作用。惡性腫瘤的化療方式主要包括外周靜脈通路(Peripheral intravenous access,PIVA)、植入式輸液港(Implantable venous access port, IVAP)和外周中心靜脈置管(Peripherally inserted central catheter,PICC),其中IVAP和PICC均可為消化道惡性腫瘤患者提供中長期的靜脈輸液治療,從而為患者提供了一種更為方便、安全并且有效的化療方式[2]。本文通過對IVAP和PICC在消化道惡性腫瘤化療應用中的護理進行研究,對護理人員的滿意度,并發癥及經濟費用等方面進行了比較。現報告如下。
1 資料與方法
1.1一般資料 選取2017年1月-2018年12月我院收治的70例消化道惡性腫瘤患者,選擇IVAP和PICC化療方式各35例。本研究符合醫學倫理學要求,所有患者均簽署知情同意書。納入標準:(1)年齡20~70歲,預計生存期≥12個月且需長期接受靜脈化療者。(2)無服用抗凝藥物史、無穿刺部位或全身感染史、凝血功能及血常規正常者。排除標準:(1)合并嚴重內科疾病、神經系統疾病、肝腎功能不全及其他腫瘤病史。(2)有穿孔、惡液質等放化療禁忌證或并發不可控感染患者。(3)對IVAP和PICC相關材料過敏患者等。IVAP組中,男19例,女16例,年齡23~69歲,平均年齡(49±4.5)歲,胃癌5例,結直腸癌27例,食管癌3例;PICC組中,男21例,女14例,年齡20~70歲,平均年齡(42±4.9)歲,胃癌6例,結直腸癌20例,食管癌9例。兩組患者一般資料比較差異無統計學意義,具有可比性。
1.2方法
1.2.1IVAP組 是在手術室由本院外科醫生進行置管。患者取平臥位,肩部墊高,頭部后仰并轉向對側,采用局部麻醉,超聲引導下進行右側頸內靜脈穿刺,通過導絲指引下將導管置入頸內靜脈,直到導管末端置于上腔靜脈和右心房交界處,輸液港置入皮下組織,將導管和港體連接后縫合固定。術后進行 X 線檢查,明確導管尖端位置,保證導管位置正確。維護方法:每4周沖洗封導管1次。入院化療期間給予常規維護,非住院期間每隔4周需返院維護,亦可至當地二級甲等或以上級別醫院進行維護。
1.2.2PICC組 是由本院PICC護士團隊在治療室進行置管。穿刺部位首選右上臂貴要靜脈,其次肘正中靜脈。患者平臥位,上臂外展90°,消毒后穿刺,見回血后平行送導絲,撤出穿刺針,擴皮,送入置管鞘,撤出導絲后將導管緩慢送入直至所需長度,撤出導絲,連接正壓接頭,回抽見血后進行脈沖正壓方式沖管,應用貼膜固定導管于體外。術后行 X線檢查確定導管尖端位置。維護方法:每周進行1次維護。入院化療期間給予常規維護,非住院期間每隔1周需返院維護,亦可至當地二級甲等或以上級別醫院進行維護。
1.3觀察指標 (1)比較兩組穿刺方式的首次穿刺置管成功情況。(2)比較兩組穿刺方式術后并發癥的情況。根據美國靜脈輸液護理學會制定的《輸液治療實踐標準》,并發癥主要包括局部感染、靜脈炎、藥物外滲等方面[3]。(3)比較兩組穿刺方式術后護士的滿意度情況。護士滿意度方面從維護的難易程度、工作量、并發癥處理等方面進行調查,分為非常滿意、一般滿意及不滿意3個標準,最終計算總滿意率,總滿意率=(非常滿意+一般滿意)÷總例數×100%。(4)比較兩組置管6個月時的維護次數和維護費用。

2 結果
2.1首次穿刺置管成功情況 IVAP組一次穿刺置管成功的有33例,占94.3%,PICC 組一次穿刺置管成功的有34例,占97.1%。IVAP組置管首次穿刺成功率與 PICC 組首次置管成功率比較,差異無統計學意義(P=0.12)。
2.2兩組患者并發癥的發生情況比較 見表1。

表1 兩組患者并發癥的發生情況比較 例
2.3兩組患者對護士滿意度情況比較 見表2。

表2 兩組患者對護士滿意度情況比較 例
2.4兩組患者置管維護次數和費用比較 見表3。
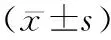
表3 兩組患者置管維護次數和費用比較
3 討論
3.1IVAP與PICC在臨床應用中的優缺點比較 消化道惡性腫瘤的常規化療通常需要4~6個周期,治療周期較長,其中常用的化療藥物5-Fu類、鉑類以及紫杉醇類等藥物濃度高,輸注時間長,對血管刺激性大,目前,隨著靶向藥物及免疫抑制劑的問世,靶向治療及免疫治療成為消化道腫瘤一線治療后復發或轉移后的新選擇,該類藥物亦需要通過靜脈輸注,因此選擇正確的輸液方式選可以有效的避免藥物外滲、靜脈炎、神經損傷等副作用[4-5]。PICC技術是一種在惡性腫瘤化療中應用廣泛的靜脈置管術,是由上個世紀90年代引入中國,其具有操作相對簡單,靜脈穿刺次數少,患者耐受性較好,費用低于IVAP的優點,但由于肘部攜帶置管,令患者活動不便,并且對惡性腫瘤患者具有一定精神心理影響。然而,由于IVAP是植入皮下,隱秘性較好,感染風險低,對于需要長期化療的惡性腫瘤患者能夠顯著提高生活質量,減輕患者的心理精神壓力。同時,在治療期間維護間隔時間比PICC長,使用期限也長,方便離院患者應用。與PICC相比較,IVAP價格較貴,需要經過培訓后的外科醫生進行植入,操作流程較多,相對復雜,使其應用受限。
3.2IVAP較PICC在消化道惡性腫瘤化療應用中優勢更明顯 本文通過對IVAP與PICC在70例消化道惡性腫瘤化療應用中的護理的進行比較,發現對于IVAP和PICC在置管技術方面沒有差異,證實2種技術穩定可靠。在兩組患者置管后的并發癥發生情況中的研究,發現IVAP組并發癥發生率遠低于PICC組(P<0.05),IVAP組35例患者中僅有2例(5.7%)發生了并發癥,而PICC組中高達24例(68.6%)。相關研究[6-7]也表明IVAP中心靜脈導管感染風險和并發癥發生率均遠低于PICC,說明對于PICC而言,IVAP的安全性更佳。在護士對PICC和IVAP的滿意程度研究中,也顯示IVAP在護士中的滿意度更高。但是,對經濟費用的調查發現,IVAP的材料費用和人工操作費用要比PICC高。可是在置管6月時對維護次數和維護費用分析,則發現IVAP組維護費用顯著低于PICC,可見IVAP與PICC相比能減少患者來醫院維護次數,可為患者帶來更多便利。通過以上研究結果不難發現,IVAP對于消化道惡性腫瘤患者在化療過程中的獲益更大。
因此,盡管IVAP技術目前在臨床上還未普及,但是該項技術包括相關的護理技術已經越來越成熟[8],相信不久的將來隨著IVAP技術的推廣,IVAP技術不僅可應用于腫瘤的化療中,還可應用于更多的方面,為腫瘤患者提供更多的可能。

