反復呼吸道感染患兒病原菌分布與耐藥性分析
陳偉,段俊林,盧景宜
東莞市中醫院檢驗科,廣東 東莞 523000
反復呼吸道感染(recurrent respiratory tract infection,RRI)是兒科常見病。小兒機體免疫功能不完善,同時因遺傳、維生素供給不足、居住環境等多因素的綜合作用,導致其反復呼吸道感染的發病率居高不下。該病如得不到恰當的治療,可進一步導致心肌炎、腎炎、支氣管哮喘等多種并發癥,嚴重危害兒童的生長發育、智力成長及身心健康[1]。目前來講,臨床治療主要依靠抗菌藥物抗感染治療。發生RRI時,臨床醫師常根據患兒的臨床表現以及相關影像學檢查、實驗室檢查等,經驗性選擇抗菌藥物進行治療,雖然能夠獲得一定的療效,但卻忽視了患兒病原微生物培養、藥敏分析的臨床重要性[2-3]。據世界衛生組織(WHO)統計,抗菌藥物中約有三分之二用于治療呼吸道感染,其中常用的抗菌藥物有喹諾酮類、大環內酯類等。抗菌藥物的廣泛應用和不合理應用,導致病原菌菌種變遷及耐藥菌株的產生,為臨床治療帶來不同程度的困難[4]。因此,本研究回顧性分析RRI患兒病原菌分布與藥物耐藥性的臨床資料,并進行匯總分析,從而為臨床治療提供客觀、科學的依據,現將結果報道如下:
1 資料與方法
1.1 一般資料 選取2017 年2 月至2019 年7 月期間在東莞市中醫院就診的60 例RRI 患兒作為研究對象,其中男性28 例,女性32 例,年齡0~12 歲,平均(5.9 歲±1.8)歲。60 例患兒均符合RRI 的診斷標準[5]:①<3歲:上呼吸道感染次數≥7次/年,或下呼吸道感染次數≥3次/年;②3~5歲:上呼吸感染次數≥6次/年,或下呼吸道感染次數≥2 次/年;③5~12 歲:上呼吸感染次數≥5次/年,或下呼吸道感染次數≥2次/年;④兩次呼吸道感染間隔≥7 d。
1.2 方法
1.2.1 標本留取方法 患兒入院當天,于抗菌藥物治療前,采用一次性負壓吸痰管,吸取下呼吸道分泌物,年齡≥6 歲的患兒,可用生理鹽水漱口后,用力將深部痰液咳出。分泌物置于無菌封閉容器中立即送檢。涂片鏡檢鱗狀上皮細胞>10個/LP、白細胞超過25個/LP即為合格標本。
1.2.2 檢測方法 分泌物接種于含有X 因子、Y因子哥倫比亞巧克力瓊脂培養基、綿羊血哥倫比亞瓊脂培養基,置于5%CO2培養箱內,在35℃條件下培養24 h,法國生物梅里埃公司生產VITEK32自動生物分析儀及配套分離、鑒定病原菌。采用K-B紙片擴散法對分離出的病原菌進行藥敏實驗分析,雙紙片法檢測ESBLs。藥敏紙片及H-M培養基均采用英國Oxoid公司生產的產品,結果按照美國臨床實驗室標準化研究所標準進行判斷。質控標準株為金黃色葡萄球菌(ATCC 700603)、大腸埃希菌(ATCC 25922)、銅綠假單胞菌(ATCC 27853)、肺炎克雷伯菌(ATCC 700603)、均購買于衛生部臨床檢驗中心。
1.3 統計學方法 應用SPSS19.0 統計軟件進行數據分析,計量資料以均數±標準差(±s)描述,計數資料以構成比或率表示。
2 結果
2.1 病原菌分布情況 60 例患兒共檢出388 株病原菌,其中革蘭陽性菌153株,主要包括金黃色葡萄球菌79 株、肺炎鏈球菌24 株,表皮葡萄胎球菌19 株;革蘭陰性菌235 株,主要包括流感嗜血桿菌99 株、大腸埃希菌55株、銅綠假單胞菌31株,見表1。
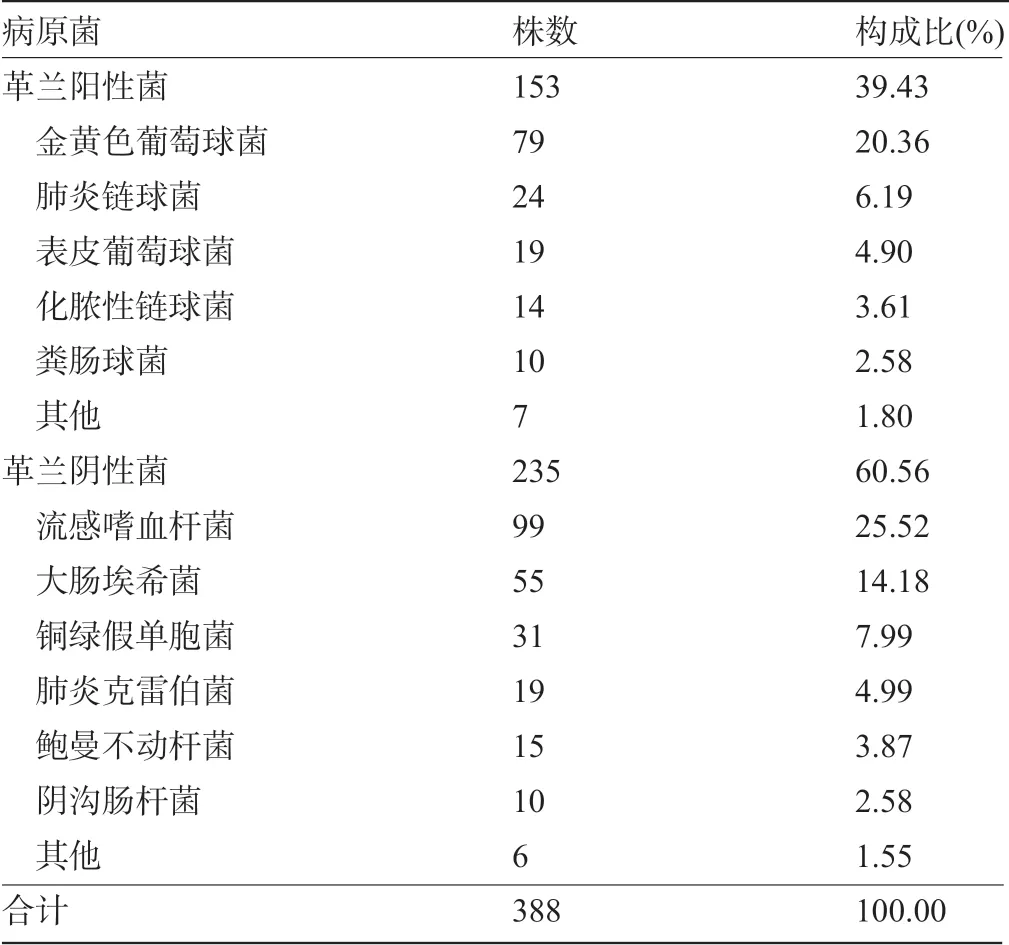
表1 病原菌分布及構成比(%)
2.2 主要革蘭陽性菌耐藥性 在分離得出的主要革蘭陽性菌中,金黃色葡萄球菌耐藥性最高者依次為青霉素G、氨芐西林、紅霉素;肺炎鏈球菌耐藥率最高者依次為青霉素G、紅霉素、克林霉素、氨芐西林。金黃色葡萄球菌與肺炎鏈球菌均未對呋喃妥因及萬古霉素耐藥,見表2。
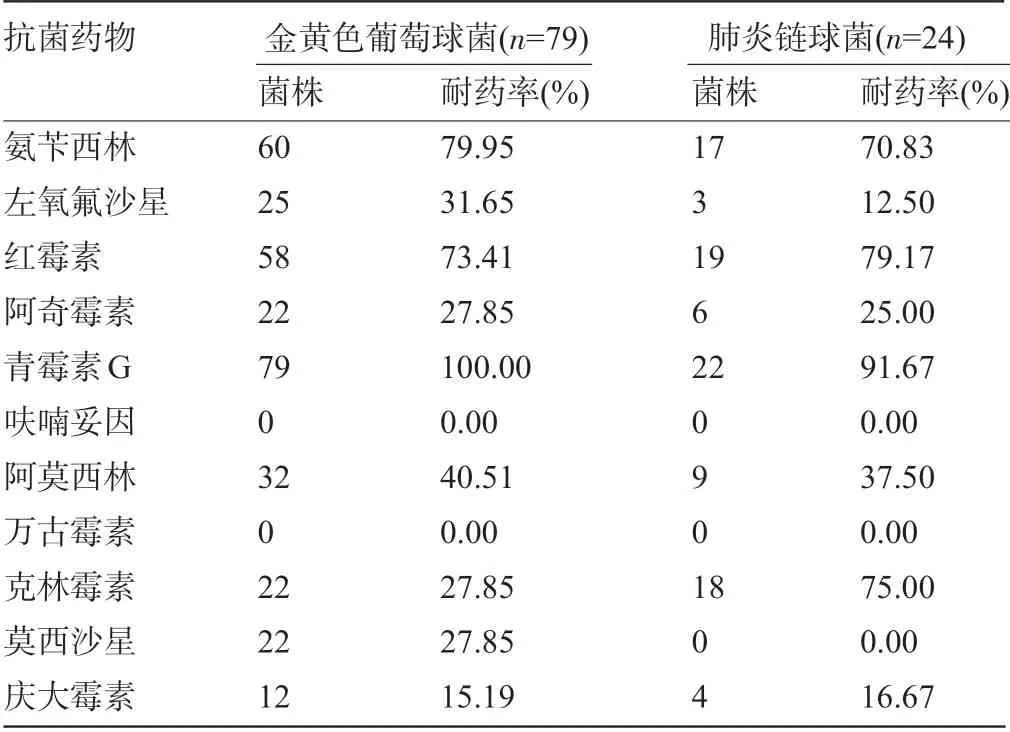
表2 主要革蘭陽性菌的耐藥性
2.3 主要革蘭陰性菌的耐藥性 在分離得出的主要革蘭陰性菌中,流感嗜血桿菌耐藥性最高者依次為頭孢他啶、左氧氟沙星、氨芐西林、頭孢克洛;大腸埃希菌耐藥率最高者依次為氨芐西林、頭孢呋辛、頭孢他啶、頭孢唑林;銅綠假單胞菌耐藥率最高者依次為氨芐西林、頭孢他啶。三種革蘭陰性菌對頭孢哌酮鈉舒巴坦鈉、亞胺培南、阿米卡星均較敏感,耐藥率均<25.00%,見表3。
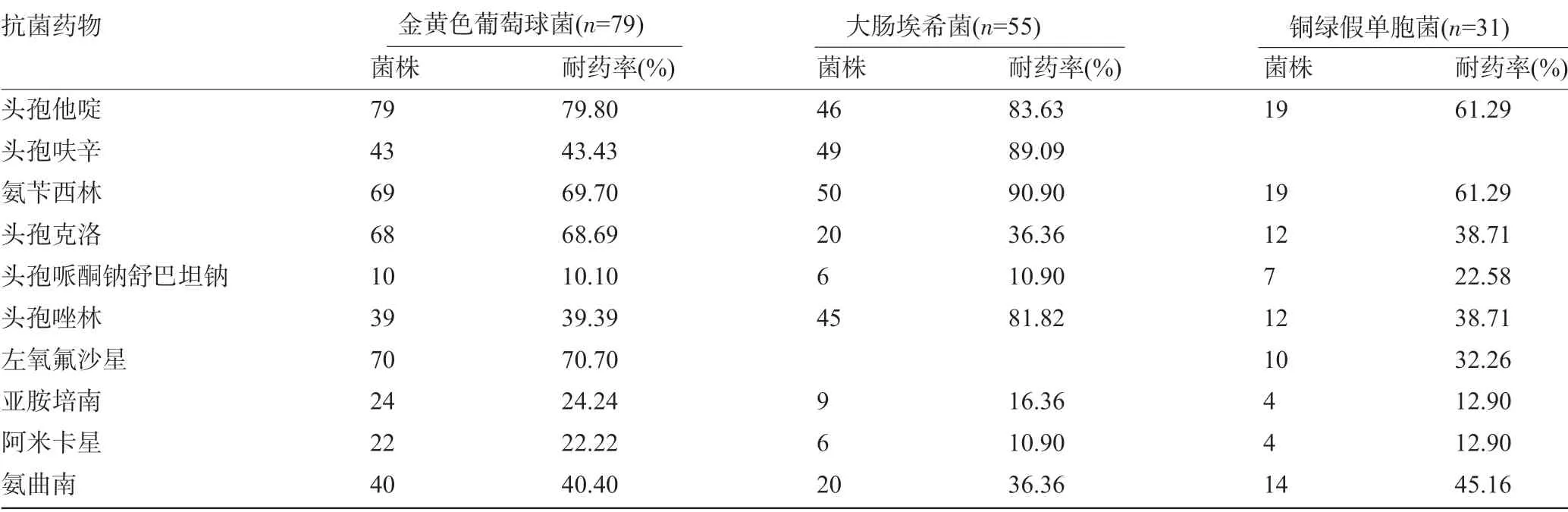
表3 主要革蘭陰性菌的耐藥性
3 討論
兒科是呼吸道感染的高發科室,兒童期反復呼吸道感染極易導致肺炎等下呼吸道感染,對兒童的健康安全造成嚴重威脅,這也逐漸成為目前嬰幼兒死亡的主要原因之一,在嬰幼兒死亡原因中,呼吸道感染僅次于先天性心臟病以及惡性腫瘤,而在感染性疾病中更是高居首位。由于小兒的部分重要的器官尚未發育成熟,在針對呼吸道感染的治療中,對抗菌藥物的選擇尤其要考慮到藥物對肝腎等重要臟器的損害。患兒重要臟器功能發育不成熟、肝酶分泌不足、腎臟清除能力較差,如果選用毒性較大的抗菌藥物,那么可能對患兒造成嚴重的不良后果[6]。RRI是兒科的常見疾病,如果不能得到及時正確的治療,則可引發哮喘、心肌炎等嚴重問題,對患兒機體的生長發育將造成不可逆的損傷。2歲以下小兒發生RRI概率最高[7-9],隨著年齡的增長,兒童機體免疫功能漸趨成熟,發病率逐漸呈現出下降趨勢。有關統計表明,較易發生呼吸道感染的患兒,每年發生呼吸道感染的次數是健康兒童的4倍甚至更多,患兒常伴有體重下降、食欲不振、盜汗等表現。
臨床治療RRI仍以藥物治療為主。臨床所用治療藥物較多,青霉素、頭孢呋辛、頭孢他啶、氨芐西林等均為臨床常用抗菌藥物。由于反復感染,則需要反復使用抗菌藥物,這就必然導致部分病原菌耐藥性的增高,臨床治療效果也必將隨著耐藥性的增高而降低,不良反應發生率也將隨之增高。因此,合理使用抗生素,減少抗菌藥物不合理應用是目前臨床治療的關鍵。臨床分析RRI患兒病原菌分布與耐藥情況對提高臨床合理用藥的有效性具有重要的意義[10]。本研究通過對60例RRI患兒臨床資料的分析,總結其耐藥性,以期對臨床合理用藥提供客觀的依據。研究顯示,導致RRI的病原菌主要有金黃色葡萄球菌、肺炎鏈球菌、表皮葡萄胎球菌等革蘭陽性菌;另外還包括流感嗜血桿菌、大腸埃希菌、銅綠假單胞菌等格蘭陰性菌。在分離得出的革蘭陽性菌中,金黃色葡萄球菌耐藥性從高到低依次為青霉素G、氨芐西林、紅霉素;肺炎鏈球菌耐藥率從高到低依次為青霉素G、紅霉素、克林霉素、氨芐西林。在分離得出的革蘭陰性菌中,流血嗜血桿菌耐藥性從高到低依次為頭孢他啶、左氧氟沙星、氨芐西林、頭孢克洛;大腸埃希菌耐藥率從高到低依次為氨芐西林、頭孢呋辛、頭孢他啶、頭孢唑林;銅綠假單胞菌耐藥率從高到低依次為氨芐西林、頭孢他啶。本研究中所討論的抗菌藥物中,呋喃妥因、萬古霉素、頭孢哌酮鈉舒巴坦鈉、亞胺培南、阿米卡星仍為敏感抗菌藥物。抗菌藥物的不合理應用,促使新的耐藥菌株產生,革蘭陰性菌外膜含有的脂類A是內毒素產生毒性的主要成分,外膜破壞可加重內毒素的釋放,從而加重病情[11-13]。RRI患兒的呼吸道感染病原菌譜較廣,多數患兒曾使用過大量廣譜抗菌藥物治療。近年來由于廣譜抗菌藥物的不合理應用,導致兒童的正常菌群生態平衡被打破,菌群失調現象層出不窮。同時由此導致的病原菌耐藥情況較為復雜,根據臨床經驗選擇抗菌藥物不僅造成浪費,還延誤治療時機,導致菌群失調、細菌耐藥、藥物不良反應等不良后果,為治療帶來更大的困難。因此,在為RRI患兒使用抗菌藥物之前進行病原微生物培養,參照病原微生物檢測情況及藥敏實驗結果合理選擇抗菌藥物,同時結合患兒的身體狀況、免疫情況等針對性的選擇對病原菌敏感及抗菌譜較窄的抗菌藥物[14],并盡可能的減少第3、4代頭孢菌素的使用,將有效推遲和延緩耐藥性的發生[15]。RRI患兒多免疫功能低下,因此其治療應給予合理的護理保健,均衡應用,適當進行身體鍛煉,提高患兒適應能力及機體抵抗能力,提高臨床治療效果。
綜上所述,RRI 患兒主要感染病原菌為革蘭陰性菌,臨床用藥應根據病原菌分布情況及耐藥特性合理選擇抗菌藥物,減少抗菌藥物濫用情況,臨床治療中注意提高抗菌藥物在RRI患兒治療中的合理應用情況。

