保留肋間臂神經對改良式乳腺癌根治術后患者肩關節功能及遠期預后的影響
劉崢,楊基鵬,任思媛,謝春華
珠海市人民醫院普外科,廣東 珠海519000
乳腺癌是女性常見的惡性腫瘤,近年來發病率逐年上升,且發病年齡越來越趨于年輕化。乳腺癌的治療主要以手術為主,目前臨床常用的術式有乳腺癌根治術、擴大根治術、保乳切除術及乳腺癌改良根治術(modified radical mastectomy for breast cancer,MRM-BC)[1]。在治療Ⅰ、Ⅱ期及部分Ⅲ期乳腺癌時,MRM-BC已成為近年來備受臨床關注的首選手術方案。但傳統的MRM-BC以保留患者胸長神經及胸背神經為主,忽視該區域的感覺神經(intercostobrachial never,ICBN)作用而被切除,可能導致患者上臂感覺麻木、疼痛、淋巴水腫、肩關節功能障礙等,降低術后生活質量[2-3]。隨著近年來人們對乳腺癌術后生活質量要求的提高,術中保留ICBN得到普遍認可。雖然已有眾多研究提出乳腺癌改良根治術保留ICBN的益處,但仍有部分醫師對手術保留ICBN所帶來的實際益處持懷疑態度,且缺乏針對保留ICBN術后患者肩關節功能及遠期預后的回顧性研究[4-5]。基于此種背景,本研究探討MRM-BC保留ICBN對患者臨床療效、肩關節功能、術后疼痛、預后的影響。
1 對象與方法
1.1 研究對象
選擇2012年2月至2015年5月珠海市人民醫院收治的166例乳腺癌患者為研究對象。納入標準:①參考美國癌癥聯合會乳腺癌分期標準(第七版)[6]確診為乳腺癌;②腫瘤經鉬靶和B超、磁共振成像(MRI)等影像檢查證實為單發腫瘤;③TNM分期為Ⅰ~Ⅱ期;④術前未采取放療或新輔助化療。排除標準:①炎性乳腺癌等預后較差的特殊乳腺癌;②術前淋巴結分期為N2期及以上;③術前接受過內分泌治療、放化療;④既往患側患有肩周炎、心絞痛、肢體功能障礙;⑤雙側、多中心乳腺癌,生存期不可預計;⑥妊娠期、哺乳期或男性乳腺癌。采用隨機數字表法將166例乳腺癌患者分為觀察組和對照組,各83例。對照組患者,年齡35~70歲,平均(56.33±6.64)歲;腫瘤直徑0.9~3.0 cm,平均(1.73±0.60)cm;病理分型:乳頭狀癌20例,單純癌10例,黏液腺癌6例,浸潤性導管癌47例。觀察組患者,年齡35~72歲,平均(56.36±6.67)歲;腫瘤直徑0.8~3.0 cm,平均(1.75±0.62)cm;病理分型:乳頭狀癌21例,單純癌11例,黏液腺癌6例,浸潤性導管癌45例。兩組患者基線特征比較,差異均無統計學意義(P>0.05),具有可比性。
1.2 手術方法
所有患者均采用MRM-BC治療。①觀察組麻醉成功后,取橫形切口,行腋窩淋巴結清掃術(axillary lymph node dissection,ALND)過程中,首先對腋靜脈周圍區域的脂肪組織進行有效清除,再由腋部內上側逐漸向外下側進行淋巴結徹底清掃,在第2肋間位置與患者胸小肌外側緣后方交點,應用手指鈍性分離,可見ICBN從胸壁穿出,直徑1.5~3.0 mm。沿神經走行剪開淺面軟組織,直至遠端上臂內側,用濕絲線拉起ICBN,妥善保護后,清除其周圍淋巴結,ICBN多為2支,部分可能是1支或是3支。②對照組切除ICBN,在手術操作中計劃保留ICBN,但術中發現患者腋窩淋巴結腫大或有粘連及合并腋臭者,則在行ALNB時連同ICBN一并切除。
1.3 觀察指標
①皮膚感覺障礙:檢查患者患側上臂輕觸覺以及針刺覺,觸覺和痛覺檢查顯示均正常為感覺正常;患者無觸覺(麻木)、感覺明顯缺失或觸摸皮膚有灼熱、痛覺為感覺異常。觸覺經手指觸摸檢查,痛覺使用感覺計測量,并與健側作對比。②手術療效:統計兩組患者的手術時間、住院天數、術中出血量、清除病灶數。③肩關節功能障礙:觀察患者術后患側肩關節是否有上肢上舉、外展、負重受限,肌力低下,精細運動困難等功能障礙。④術后疼痛:疼痛程度參照中國抗癌協會乳腺癌診治指南與規范(2011版)[7],記錄患者術后疼痛程度、部位及疼痛類型。⑤隨訪3年,統計兩組患者1年、3年生存率,局部復發率,遠處轉移率。
1.4 統計學方法
采用SPSS 21.0軟件進行統計學分析,計量資料以均數±標準差(±s)表示,組間比較采用t檢驗,計數資料以例數及率(%)表示,組間比較采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 圍手術期指標的比較
兩組患者手術時間、住院天數、術中出血量及清除病灶數比較,差異均無統計學意義(P>0.05)。(表 1)
表1 兩組患者圍手術期指標的比較(±s)

表1 兩組患者圍手術期指標的比較(±s)
組別觀察組(n=83)對照組(n=83)t值P值手術時間(min)93.12±7.89 92.09±8.01 0.835 0.405住院天數(d)6.12±1.66 6.04±1.72 0.305 0.761術中出血量(ml)45.74±10.65 43.71±10.58 1.232 0.220清除病灶數16.09±7.01 17.01±7.22 0.833 0.406
2.2 術后皮膚感覺障礙和肩關節運動障礙發生情況的比較
觀察組患者術后1個月皮膚感覺障礙、肩關節運動障礙發生率分別為14.46%(12/83)、3.61%(3/83),均低于對照組的33.73%(28/83)、14.46%(12/83),差異均有統計學意義(χ2=8.432、5.936,P<0.05)。(表2)

表2 兩組患者術后 1個月皮膚感覺障礙發生情況
2.3 術后疼痛發生情況的比較
觀察組患者術后1周、1個月、3個月、12個月疼痛發生率均低于對照組,差異均有統計學意義(P<0.05)。(表3)
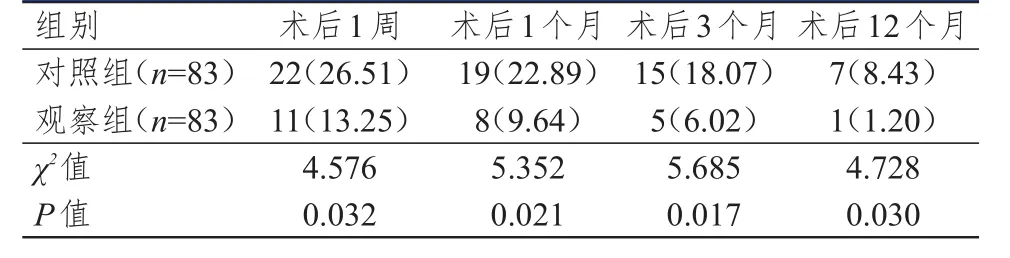
表3 兩組患者術后疼痛發生情況的比較[ n(%)]
2.4 術后 1年、3年局部復發、遠處轉移、生存情況的比較
術后隨訪1年、3年,兩組患者局部復發、遠處轉移發生率及生存率比較,差異均無統計學意義(P>0.05)。(表4)
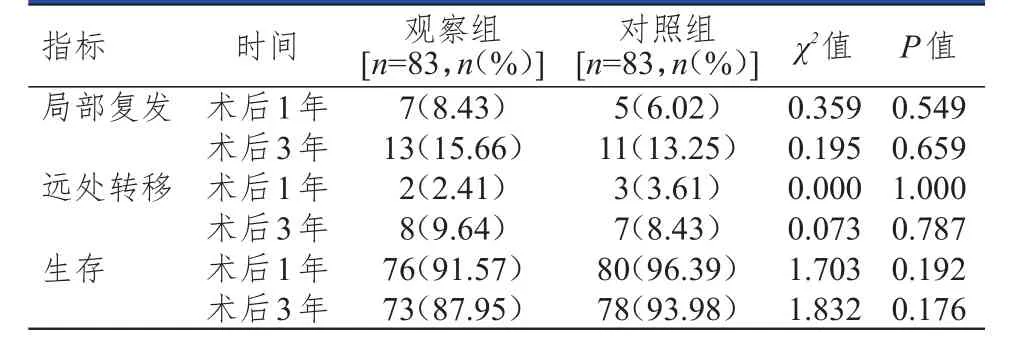
表4 兩組患者術后 1年、3年局部復發、遠處轉移、生存情況的比較
2.5 生存曲線
兩組患者術后1年、3年生存情況比較,差異均無統計學意義(χ2=0.958、1.173,P>0.05)。(圖1)

圖1 觀察組( n=83)與對照組( n=83)患者的生存曲線
3 討論
近年來,乳腺癌外科手術治療在理念和技術上均取得了巨大進步,追求微創美學元素、高生活質量、個體化是現代乳腺外科的發展趨勢[6-7]。在這一背景下,微創、美觀又安全可靠的MRM-BC逐漸受到臨床醫師與乳腺癌患者的廣泛認可,成為近年來治療乳腺癌的重要手術方式[8-9]。有研究表明,乳腺癌患者選擇MRM-BC治療,妥善保留患者ICBN,術后效果顯著,且術后復發率、轉移率、不良反應發生率均較低,術后無胸大肌以及上臂功能損傷[10-12]。ICBN是主司上臂內側、腋底及側胸壁的單純皮膚感覺神經,在術中切斷ICBN后產生的麻木、燒灼、疼痛等皮膚感覺障礙很難通過藥物控制,很大程度影響患者的生活質量及心理健康,造成術后長期心理不適,進而影響術后康復[13-14]。近年來隨著臨床對ICBN研究的不斷增多和深入,術中保留ICBN不會增加MRM-BC手術難度、延長手術操作時間,對遠期局部復發及轉移率亦不會產生不利影響,同時減少術后皮膚感覺障礙、術后疼痛的發生,得到了臨床廣泛的認可和支持[15-16]。本研究結果發現,觀察組和對照組手術時間、住院時間、術中出血量及病灶清除數量比較,差異均無統計學意義(P>0.05),表明術中保留ICBN不會增加手術難度,并能夠取得良好的臨床療效,能有效清除腫瘤病灶。
觀察組患者皮膚感覺障礙率低于對照組,與孫素紅等[17]在文獻中報道一致,該研究中,保留ICBN組患者患側上臂內側及腋下皮膚感覺異常率為9.30%,明顯低于切除組患者的85.29%,表明通過保留ICBN能減少術后皮膚感覺障礙的發生。并且,在本組病例中,觀察組患者術后肩關節運動功能障礙發生率低于對照組。肩關節運動障礙主要為臂外展或旋前、旋后幅度明顯縮小,ICBN為皮膚感覺神經,臨床尚無報道顯示其存在運動神經纖維,但臨床實際發現仍有極少部分肋間臂神經有折返穿入胸肌,但其運動支配功能尚待臨床進一步證實。本研究觀察組患者肩關節運動異常發生率低于對照組(P<0.05),可能與折返功能有關,也可能與切除ICBN至肩關節使周圍皮膚感覺障礙,影響患者術后功能鍛煉有關。
Kumar等[18]將100例乳腺癌患者隨機分為ICBN保留組和ICBN切除組,3個月后,麥吉爾疼痛問卷和視覺模擬量表主觀評估顯示,ICBN保留組患者無癥狀率為68.2%,高于ICBN切除組的31.8%(P<0.05)。范永紅等[19]研究報道,經統一術后康復訓練,保留ICBN組患者術后1年患側上肢疼痛的發生率為5.7%,低于切除組患者的85.0%(P<0.05),說明保留ICBN能夠減少感覺疼痛的發生。本研究觀察組患者術后1周、1個月、3個月、12個月疼痛發生率均低于對照組,差異均有統計學意義(P<0.05),以上結果均顯示,術中保留ICBN可降低術后疼痛的發生率,具有長期術后減痛的優點。
進一步分析遠期預后,術后隨訪1年、3年,兩組患者局部復發、遠處轉移發生率及生存率比較,差異均無統計學意義(P>0.05)。趙璐等[20]對乳腺癌患者(72例)進行術后6~18個月隨訪報道,ALND保留患者與切除患者生存率均為100%。同期,楊朋來[21]的隨機對照研究發現,通過熟練技術操作,保留ICBN不僅對生存率不產生影響,且或可能延長生存時間。
綜上所述,對乳腺癌患者實施MRM-BC治療保留ICBN可在不影響手術質量的前提下,減輕患者術后皮膚感覺及肩關節運動障礙,以獲得理想的近期效果;且具有長期術后減痛的優點,術中保留ICBN不影響患者術后1年、3年生存率,局部復發、遠處轉移率低,遠期生存質量良好。

