顯微手術與開顱手術治療腦膠質瘤的臨床療效及對神經肽、MMP 2和MMP 9水平的影響
陶治鶴,胡偉,毛進鵬
天門市第一人民醫院神經外科,湖北 天門431700
膠質細胞瘤是一種臨床較為常見的、原發性顱內中樞神經系統惡性腫瘤[1],多由大腦和脊髓膠質細胞癌變形成,發病率約占顱腦腫瘤的50%[2-3]。外科手術是治療腦膠質瘤的主要手段,由于傳統的開顱手術存在肉眼辨識度低的特點,不利于正常組織的保留和腫瘤組織的切除[4],因此顯微手術在顱腦手術中的應用越來越多[5-6],并且在術后配合放療和化療后,患者的生活質量和生存期得到有效提高和延長[7]。精氨酸升壓素(arginine vasopressin,AVP)、催產素(oxytocin,OT)、β-內啡肽(β-endorphin,β-EP)等神經肽是一類內源性活性物質,對于神經系統可起到一定的保護作用,手術等侵襲性操作能夠使神經肽水平降低,造成患者術后神經功能損傷[8]。本文比較了顯微手術與開顱手術治療腦膠質瘤的臨床療效及對神經肽和腫瘤標志物水平的影響,旨在為臨床治療方案的選擇提供依據,現報道如下。
1 資料與方法
1.1 一般資料
選擇2016年2月至2018年2月天門市第一人民醫院收治的腦膠質瘤患者。納入標準:①根據患者病史及影像學資料,符合《腦干膠質瘤綜合診療中國專家共識》中腦膠質瘤的診斷標準;②入院時病程為5個月左右,需要采取手術治療;③接受手術治療,且手術耐受性良好。排除標準:①合并心力衰竭、嚴重心律失常者;②合并嚴重肝腎功能疾病及精神障礙者;③對手術使用藥物過敏者;④手術耐受性較差,無法按時隨訪者。依據納入和排除標準,本研究共納入84例患者。根據手術方式的不同將患者分為顯微手術組和開顱手術組。兩組患者的年齡、性別、抽煙情況、飲酒情況、病程及腫瘤部位比較,差異均無統計學意義(P>0.05)(表1),具有可比性。
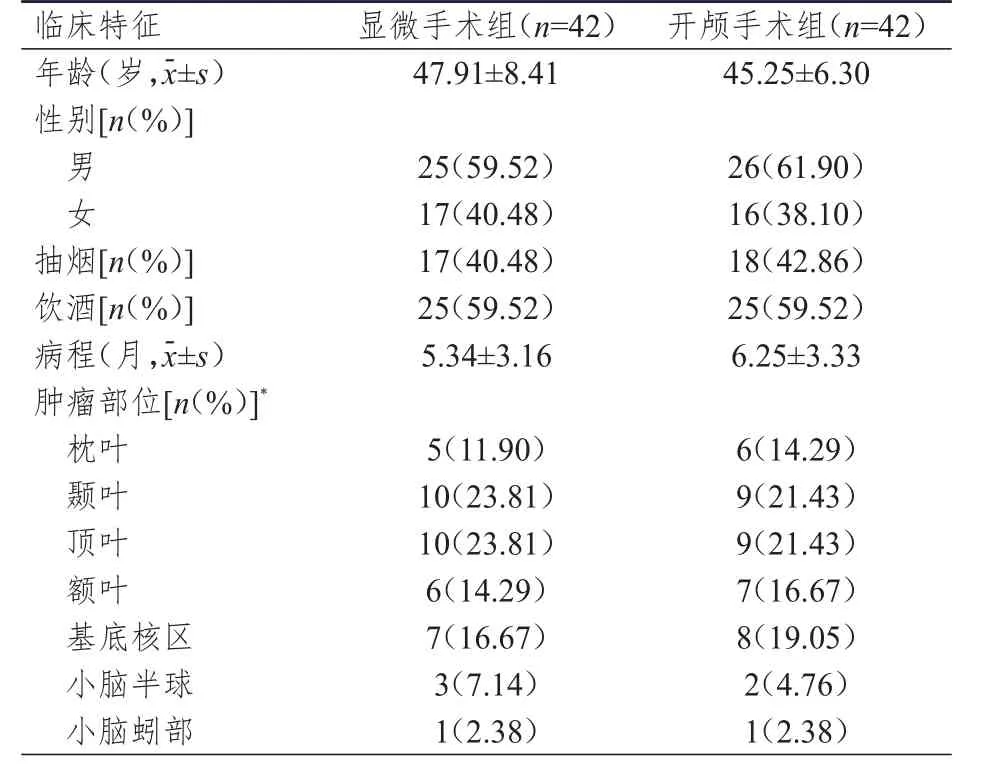
表1 兩組患者的臨床特征
1.2 治療方法
顯微手術組:根據術前影像學資料設計手術切口,既要充分暴露腫瘤,又要減少不必要的腦組織暴露,以最大程度地保護神經功能。術前30 min靜脈滴注20%甘露醇250 ml加地塞米松10 mg,減輕腦水腫。手術選擇離腦膠質瘤最近的腦溝或腦裂入路,松解入路腦溝、腦裂表面的蛛網膜,釋放腦脊液,降低顱內壓,常規開顱后,在顯微鏡下實施腫瘤切除,對于腫瘤分界不清或腫瘤較大者先行瘤內切除,然后內減壓,沿著周圍膠質增生帶逐一切除。
開顱手術組:患者術前全身麻醉,首先需行顱腦開窗術,充分暴露膠質瘤中心及周圍浸潤部分,術者通過主觀視覺及治療經驗判斷病變組織與正常組織的界限,對分界不清、體積較大的腫瘤,先在瘤內進行切除,減壓后再對周邊增生病變組織進行分塊切除。
1.3 觀察指標
記錄并比較兩組患者的手術時間及術后恢復時間。比較兩組患者的臨床療效:手術治療后病灶消失為有效,病灶體積縮小>50%為好轉,病灶體積縮小≤50%或病灶體積增大為無效。總有效率=(有效+好轉)例數/總例數×100%。分別于術前1天、術后12個月行腰椎穿刺取腦脊液5 ml,使用放射免疫法檢測AVP、OT、β-EP水平。分別于術前、術后12個月采集患者血液5 ml,3500 r/min離心10 min,取上層血漿置于Ep管。采用酶聯免疫吸附測定(enzyme-linked immunosorbent assay,ELISA)試劑盒檢測腫瘤標志物[基質金屬蛋白酶(matrix metalloproteinase,MMP)2和MMP9]水平,具體操作根據說明書進行。
1.4 統計學方法
采用SPSS 23.0軟件對數據進行統計分析。計量資料以均數±標準差(±s)表示,組間比較采用t檢驗;計數資料以例數和率(%)表示,組間比較采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 臨床療效的比較
顯微手術組患者的總有效率為90.48%(38/42),高于開顱手術組的73.81%(31/42),差異有統計學意義(χ2=3.977,P=0.046)。(表2)

表2 兩組患者的臨床療效
2.2 手術時間及術后恢復時間的比較
顯微手術組患者的手術時間及術后恢復時間均明顯短于開顱手術組,差異均有統計學意義(P<0.01)。(表3)
表3 兩組患者手術時間及術后恢復時間的比較(±s)
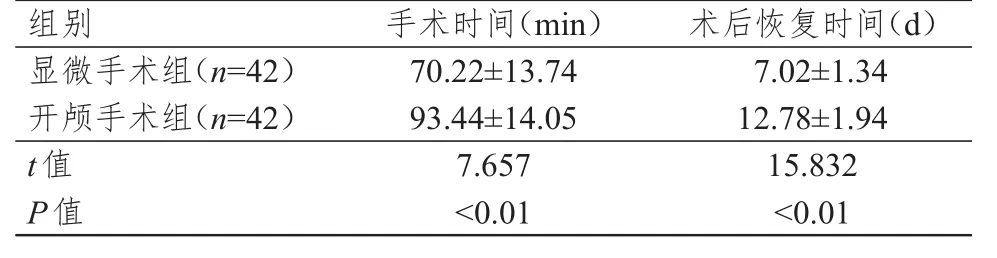
表3 兩組患者手術時間及術后恢復時間的比較(±s)
組別顯微手術組(n=42)開顱手術組(n=42)t值P值手術時間(min)70.22±13.74 93.44±14.05 7.657<0.01術后恢復時間(d)7.02±1.34 12.78±1.94 15.832<0.01
2.3 腦脊液AVP、OT、β-EP水平的比較
治療前,兩組患者的腦脊液AVP、OT、β-EP水平比較,差異均無統計學意義(P>0.05)。治療后,兩組患者的腦脊液AVP、OT、β-EP水平均低于本組治療前,差異均有統計學意義(P<0.05)。治療后,顯微手術組患者的腦脊液AVP、OT、β-EP水平均高于開顱手術組,差異均有統計學意義(P<0.05)。(表4)
表4 治療前后兩組患者腦脊液AVP、OT、β-EP水平的比較(ng/L,±s)

表4 治療前后兩組患者腦脊液AVP、OT、β-EP水平的比較(ng/L,±s)
注:a與本組治療前比較,P<0.05;b與開顱手術組治療后比較,P<0.05
指標AVP OT β-EP時間治療前治療后治療前治療后治療前治療后顯微手術組(n=42)21.11±4.74 15.27±3.83a b 9.41±2.15 7.07±1.13a b 96.38±8.01 82.19±4.25a b開顱手術組(n=42)21.44±4.05 11.07±8.13a 9.29±2.17 4.78±1.04a 97.26±9.02 63.17±4.41a
2.4 血漿MMP 2、MMP 9水平的比較
治療前,兩組患者的血漿MMP2、MMP9水平比較,差異均無統計學意義(P>0.05)。治療后,兩組患者的血漿MMP2、MMP9水平均低于本組治療前,差異均有統計學意義(P<0.05)。治療后,顯微手術組患者的血漿MMP2、MMP9水平均低于開顱手術組,差異均有統計學意義(P<0.05)。(表5)
表5 治療前后兩組患者血漿MMP 2、MMP 9水平的比較(ng/ml,±s)

表5 治療前后兩組患者血漿MMP 2、MMP 9水平的比較(ng/ml,±s)
注:a與本組治療前比較,P<0.05;b與開顱手術組治療后比較,P<0.05
指標MMP2 MMP9時間治療前治療后治療前治療后顯微手術組(n=42)176.21±36.28 132.01±36.15a b 1149.01±127.86 755.15±82.81a b開顱手術組(n=42)178.24±37.32 149.42±37.37a 1150.91±128.67 851.01±71.98a
3 討論
目前對于腦膠質瘤的首選治療方式是外科切除手術,手術切除聯合術后放療和(或)化療是治療腦膠質瘤的有效手段[2,4]。傳統外科手術需先行顱腦開窗術,使得膠質瘤中心及周圍浸潤區域充分暴露,然后神經外科醫師通過主觀視覺及治療經驗進行瘤體切除,但是手術切除過程中容易殘留病灶組織以及損壞正常組織[9];且手術創面大,造成腦功能損傷的概率較大,從而對患者術后康復及生活質量產生不利影響。隨著顯微手術的開展,術者在內窺顯微鏡下進行切除手術,術中能夠更精準地切除病變組織,盡最大努力保留正常組織及血管,減少不必要的損傷,保護神經系統的完整及其功能的正常[6]。而微創術對患者的神經功能損傷小且術后患者恢復快,與顯微手術治療的精準切除與較快完成具有一定的關系。
AVP、OT、β-EP是一類內源性活性物質,對神經系統具有一定的保護作用,手術等侵襲性操作可造成患者神經功能損傷,引起腦神經肽水平降低[8]。膠質瘤的侵襲是一個多步驟的復雜過程,包括腫瘤細胞黏附、細胞外基質降解及腫瘤細胞遷移等[10-11]。MMP是最主要的細胞外基質降解酶,其中MMP2表達最多[12-13]。研究表明,MMP與膠質瘤的侵襲、轉移及預后具有密切聯系,可作為膠質瘤的腫瘤標志物[14-15]。
本研究結果表明,顯微手術組患者的總有效率為90.48%,高于開顱手術組的73.81%(P<0.05),提示外科手術切除的方式能夠有效治療腦膠質瘤患者,且顯微手術組的臨床療效更好。本研究結果還顯示,治療后兩組患者的AVP、OT、β-EP水平均低于本組治療前,但顯微手術組的上述指標均高于開顱手術組,提示顯微手術有利于患者神經肽水平的恢復。治療后,顯微手術組患者的MMP2和MMP9水平均低于開顱手術組,可能由于顯微手術對腫瘤組織的精準切除,導致相應的腫瘤標志物降低更為顯著。
綜上所述,顯微手術對腦膠質瘤患者的臨床療效較傳統開顱手術更理想,更有利于腦脊液神經肽水平的恢復,且能夠降低MMP2和MMP9水平。

