關節鏡輔助背闊肌肌腱轉位三角固定法治療巨大后上肩袖撕裂
季 康,陳 剛,潘界恩,徐紅偉,李 金,范國明
巨大肩袖撕裂常導致肩關節疼痛和外展、前屈、外旋功能障礙并發展為肩袖關節病[1]。Warner et al(2001年)報道巨大后上肩袖撕裂占肩袖修補者的40%。Gerber et al(1988年)最早描述了將背闊肌肌腱轉位用于治療巨大后上肩袖撕裂。該方法在重建肩關節功能和活動度上提供了良好的臨床效果[2-5]。早期研究多為開放手術,后來關節鏡輔助下的背闊肌肌腱轉移技術逐步發展[2,6],但肌腱轉位后的固定方法一直存在爭議[7-8]。2016年3月~2018年8月,我科采用關節鏡輔助背闊肌肌腱轉位三角固定法聯合肩袖部分修補治療11例巨大后上肩袖撕裂患者,療效滿意,報道如下。
1材料與方法
1.1 病例資料納入標準:① 經6個月非手術治療無效;② Hamada分級Ⅰ、Ⅱ級;③ MRI檢查顯示肩袖回縮Patte分級Ⅲ度,肌肉萎縮Thomazeau分級Ⅱ、Ⅲ度;④ 查體肩關節主動前屈、外展均<90°,落臂試驗陽性,外旋遲滯試驗陽性。排除標準:① 肩關節不穩定;② 炎性關節病;③ 肩胛下肌功能障礙;④ 腋神經損傷。本組11例,男4例,女7例,年齡42~76歲。病程9~21個月。右肩9例,左肩2例。手術均由同一名肩關節外科醫師主刀。
1.2 手術方法全身麻醉聯合局部頸叢阻滯麻醉。患者健側臥位。患肢使用牽引架做外展45°、前屈15°牽引。行肩關節鏡常規后方、前方及外側入路。將關節鏡沿后入路進入盂肱關節和肩峰下間隙,鏡下見岡上肌、岡下肌全層撕裂,回縮到關節盂邊緣或內側,組織易碎或有瘢痕。肩外展≤60°時,肩袖經過充分松解不能移動到足印區。做肩峰下、三角肌下滑囊清理,不做前肩峰成形。2例肩胛下肌Lafosse分型Ⅰ度損傷患者,在小結節足印區予以1枚? 4.5 mm錨釘單排修補;其余9例患者肩胛下肌未見損傷。清理大結節足印區,打磨去除骨贅,予以表面新鮮化。所有患者后上方肩袖在充分松解后無法完全修補,在大結節內側靠近軟骨偏后處置入1枚? 4.5 mm錨釘,縫合修補部分岡下肌肌腱。松開牽引,患肢上舉,以腋窩前后壁連線中點向遠端做5~6 cm縱向直切口,切開深筋膜后,緊貼背闊肌表面鈍性分離至肱骨止點處,注意保護前方血管神經。仔細分離出背闊肌與大圓肌肌腱間隙。于肱骨止點處銳性切斷背闊肌肌腱,肌腱末端予以2根FiberWire編織縫合。維持縫線牽引張力,充分松解背闊肌肌腹,將肌腱在體外比對下可拉至大結節位置。分離出肱三頭肌長頭肌腱與三角肌間隙,將背闊肌肌腱通過間隙拉入肩峰下。再將患肢恢復牽引,使用1枚Pushlock外排錨釘引入肌腱牽引線,將肌腱末端固定于大結節前部緊貼肩胛下肌肌腱處,使肌腱覆蓋大結節肩袖足印區。使用內側后方錨釘上另一根縫線縫合固定肌腱內側后角,再于大結節外側偏后處置入1枚? 4.5 mm錨釘,縫合固定肌腱外側后角,形成三角固定。不放置引流,沖洗后關閉切口。
1.3 術后處理患者術后即開始使用外展15°抱枕6周,以保護轉位的肌腱組織,減輕疼痛和炎癥反應,維持附屬關節的活動度。6周內每天取下支具活動如下:① 肩關節鐘擺樣畫圈和十字訓練各20次;② <90°的被動外展15次;③ 被動外旋活動10次。6周后每天活動如下:① 爬墻主動活動鍛煉30次;② 盂肱關節的全范圍被動活動,包括桌面滑行30次,訓練棍輔助下外展120° 20次;③ 肩關節前屈和外旋活動,包括肩關節主動前屈和外展90°主動外旋各15次。3個月后開始肌肉力量訓練,使用彈力繩每天做肘關節屈伸30次,聳肩20次,內、外旋各20次;并開始逐步通過日常活動來增強肩關節外展、前屈力量和肩關節周圍肌肉耐力。
1.4 評價指標① Constant-Murley評分(CMS)評估日常活動;② 美國加州大學肩關節評分系統(UCLA)評估主動前屈活動度和前屈肌力;③ 美國肩肘外科評分(ASES)評價肩關節功能和疼痛改善效果;④ VAS評分評估疼痛情況;⑤ 肩袖生活質量評分(RC-QOL)評價生活質量;⑥ 肩關節主動前屈、外展和體側外旋角度評價肩關節活動度。

2結果
患者均獲得隨訪,時間9~21個月。未發生感染、血管神經損傷、肌腱固定失效等并發癥。末次隨訪時,CMS、UCLA、ASES、RC-QOL評分均較術前增加,VAS評分較術前降低,肩關節主動前屈、外展、體側外旋角度均較術前增大,差異均有統計學意義(P<0.05),見表1。
典型病例見圖1~3。
表1 術前和末次隨訪時臨床療效比較
3討論
3.1 巨大后上肩袖撕裂術式的選擇巨大后上肩袖撕裂的手術治療難度高,文獻顯示其修補失敗率為44%~91%[9-10],翻修失敗率更高[11]。常見手術方案包括關節鏡清理、部分修補、肌腱轉位、反肩置換等[12-14]。肌腱轉位手術中背闊肌肌腱應用最為廣泛,因為背闊肌肌腱松解后存在33 cm的潛在轉位距離,肌腱牽拉方向接近岡下肌,轉位后血管神經蒂移位距離短,對血供和神經支配無影響。本研究顯示,關節鏡輔助背闊肌肌腱轉位三角固定法聯合肩袖部分修補治療巨大后上肩袖撕裂,術后患者疼痛緩解,肩關節功能改善,肩關節的主動活動范圍擴大,生活質量得到改善。其他臨床研究也證實背闊肌肌腱轉位是治療巨大后上肩袖撕裂的有效方法。Namdari et al[15]系統性回顧分析了1992~2010年采用背闊肌肌腱轉位治療不可修補肩袖撕裂的10項研究,頻率加權CMS評分從術前45.9分上升到末次隨訪的73.2分,前屈角度從術前101.9°增加到末次隨訪的137.4°,外旋角度從術前16.8°增加到末次隨訪的26.7°。

圖1 患者,女,70歲,右肩關節疼痛伴活動受限12個月,Hamada分級Ⅰ級,Patte分級Ⅲ度,Thomazeau分級Ⅱ度,主動前屈48°、外展41°,行關節鏡輔助背闊肌肌腱轉位三角固定法聯合肩袖部分修補治療 A.術前正位、軸位X線片,顯示肩關節輕度退變,肱骨頭向上移位; B.術前MRI,顯示岡上肌、岡下肌肌腱撕裂,斷端回縮到關節盂內側;C.術中所見,編織好的背闊肌肌腱拉入肩峰下間隙并固定于肱骨大結節上; D.術后X線片,顯示肱骨頭-肩峰距離增加;E.術后5個月MRI,顯示轉位后走向改變的背闊肌及固定在大結節處的背闊肌肌腱
3.2 背闊肌轉位效應的生物力學機制① 肌腱轉位到大結節后產生類似間隔器效果;② 肌腱轉位固定后重建前后肩袖力偶平衡,肌腱自身張力產生被動下壓肱骨頭的作用,使外展、前屈時三角肌的力量更有效;③ 背闊肌的主動收縮動力效果。肌電圖研究記錄到轉位后的背闊肌在肩關節外旋、外展和內收中都存在協同收縮[16]。Ling et al(2009年)的生物力學研究提示,轉位肌腱自身張力主要對肩關節外展起作用,而其主動收縮功能改善了肩關節前屈和外旋活動。
3.3 背闊肌轉位的固定方法背闊肌肌腱厚度只有1 mm[17],轉位后在肱骨大結節處的固定方法有多種,可將肌腱完全展開平鋪在大結節表面,甚至覆蓋部分外側骨面[7],也可將肌腱編織成束,使用懸吊鋼板固定在骨隧道中[8]。我們使用的三角固定方法是將背闊肌肌腱從寬而扁的形狀卷攏成條狀,更適合大結節足印區大小,增加了肌腱厚度,間隔器機制效應更強,利于肱骨頭下移。另同時采用內后側的錨釘縫線行肩袖部分修補,兩種手術效果疊加,臨床效果更好。這與Valenti et al[8]的研究結果一致。
3.4 關節鏡輔助的優勢傳統開放背闊肌肌腱轉位手術使用雙切口,上方切口需要剝離部分三角肌止點或者行肩峰截骨[18]以顯露大結節并固定肌腱,創傷較大。本研究手術使用關節鏡技術完成滑囊清理、肩袖部分修補以及轉位肌腱固定等操作,創傷較小。其他研究顯示關節鏡輔助下背闊肌肌腱轉位手術同樣獲得良好療效[2,6,19]。
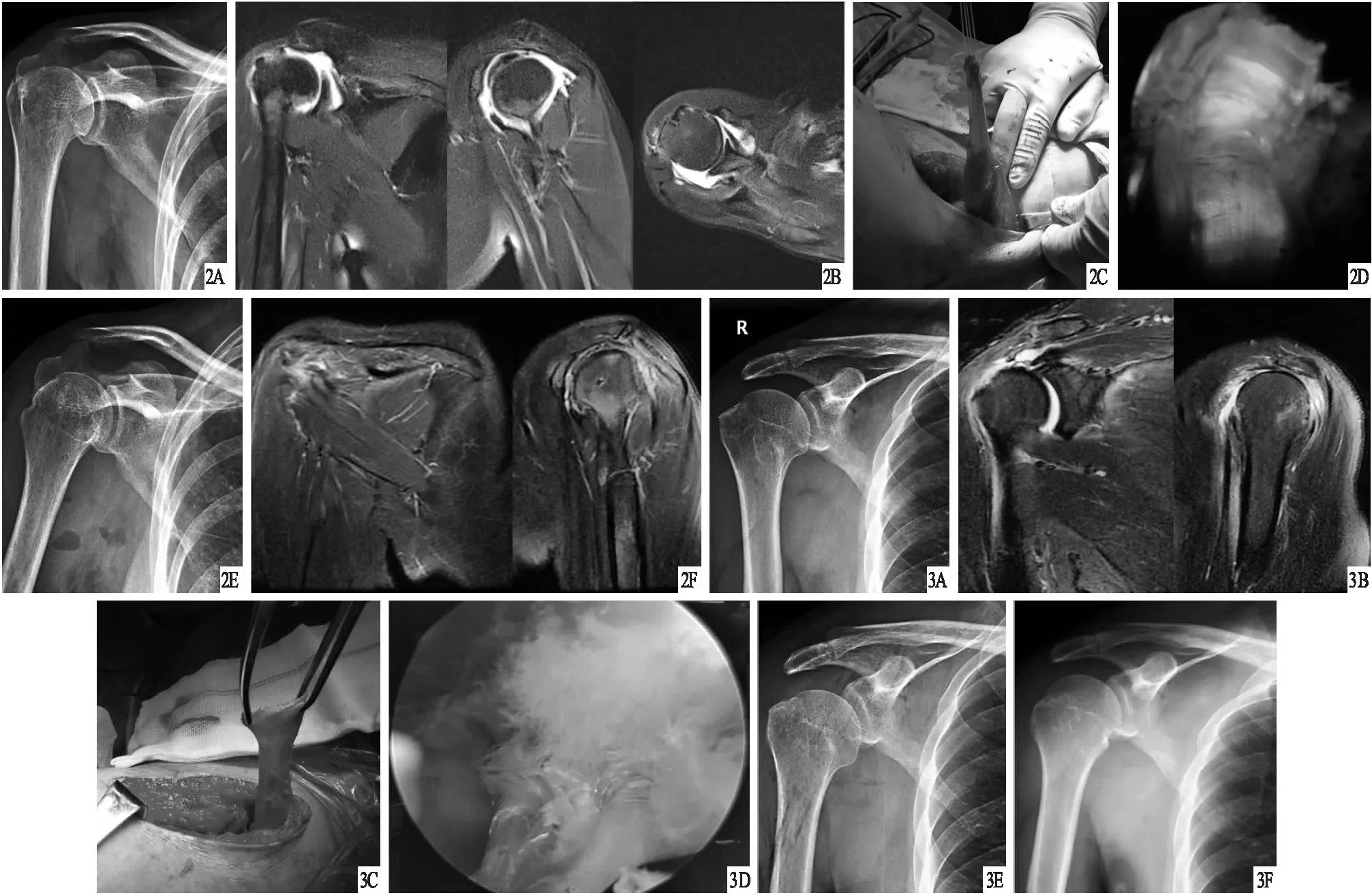
圖2 患者,女,46歲,右肩疼痛伴活動受限14個月,Hamada分級Ⅰ級,Patte分級Ⅲ度, Thomazeau分級Ⅱ度,主動前屈78°、外展63°,行關節鏡輔助背闊肌肌腱轉位三角固定法聯合肩袖部分修補治療 A.術前正位X線片,顯示肱骨頭輕度上移; B.術前MRI,顯示岡上肌、岡下肌肌腱撕裂,肩胛下肌肌腱完整,關節腔積液;C.術中所見,腋窩切口取下的背闊肌腱; D.關節鏡下見引入肩峰下間隙的背闊肌肌腱;E.術后X線片,顯示肱骨頭-肩峰距離增加;F.術后8個月MRI,顯示轉位后的背闊肌肌腱 圖3 患者,男,57歲,右肩關節疼痛伴活動受限10個月,Hamada分級Ⅰ級,Patte分級Ⅲ度,Thomazeau分級Ⅱ度,主動前屈77°、外展64°,行關節鏡輔助背闊肌肌腱轉位三角固定法聯合肩袖部分修補治療 A.術前正位X線片,顯示肱骨大結節輕度骨贅增生;B.術前MRI,顯示岡上肌、岡下肌肌腱撕裂,回縮至關節盂處,肱骨頭上移;C.術中所見,腋窩切口取下的背闊肌腱; D.關節鏡下見固定于肱骨大結節處的背闊肌肌腱; E.術后1 d X線片,顯示肱骨頭-肩峰距離增加;F.術后6個月X線片,顯示肱骨頭-肩峰距離與術后1 d X線片比較未減小,關節未見退變
3.5 手術操作風險術中獲取肌腱步驟風險較高,因為背闊肌肱骨止點難以顯露且鄰近血管神經。① 橈神經距背闊肌肱骨止點內側上緣平均2.9 cm、下緣平均2.7 cm,尺神經、肱動靜脈等也都位于附近,取腱時易損傷。② 胸背神經在距背闊肌肱骨止點內側平均13.1 cm處,前方進入肌腹松解肌肉時易損傷。③ 肌腱緊鄰腋神經后支,在轉位過程中易損傷腋神經后支。
本研究不足之處:納入研究的病例較少,統計結果可能出現偏倚;手術前后力量的對比如使用上肢可舉起重物重量的計量指標可能更為精確。

