顏氏降脂方治療脾虛痰瘀型血脂異常的臨床療效及對患者頸動脈斑塊的影響※
劉 珺 王 博 顏瓊枝 孔令越 郭樂杭 王 莉 范俊飛 韓天雄 夏 韻 顏乾麟
(同濟大學附屬第十人民醫院中醫科,上海 200072)
血脂異常是臨床常見的一類脂質代謝異常疾病。近年來,隨著人們生活水平的提高,生活方式及飲食結構也在發生變化,血脂異常的發病率也逐漸升高,且發病年齡趨向年輕化[1]。血脂異常的臨床癥狀雖不甚明顯,但卻是冠心病、原發性高血壓、腦血管病、糖尿病等疾病的獨立的、重要的危險因素[2-4]。血脂異常是導致動脈粥樣硬化(AS)的重要因素,而AS在心腦血管事件中起到至關重要的作用。降脂治療是穩定斑塊的主要措施,也是心腦血管疾病一級預防及二級預防的基石。西醫降脂藥療效肯定,但仍有一定的不良反應。國醫大師顏德馨教授創立“氣血學說”理論,提出從氣血辨證論治血脂異常,認為血脂異常的基本病機為“脾虛痰瘀”,并自創顏氏降脂方,經數十年臨床實踐證實,其在調節血脂、穩定斑塊方面有較好效果,不良反應少,但循證醫學證據較少。2016-01—2018-03,我們采用顏氏降脂方治療脾虛痰瘀型血脂異常60例,并與血脂康膠囊治療60例對照,觀察臨床療效及對患者頸動脈斑塊的影響,結果如下。
1 資料與方法
1.1 一般資料 全部120例均為同濟大學附屬第十人民醫院中醫科門診(56例)及住院(64例)血脂異常患者,按照隨機數字表法分為2組。治療組60例,男35例,女25例;年齡26~65歲,平均(57.12±7.79)歲;病程0.58~4.83年,平均(2.98±0.95)年;有頸動脈斑塊31例。對照組60例,男27例,女33例;年齡39~65歲,平均(57.82±5.91)歲;病程1.00~5.75年,平均(2.66±0.91)年;有頸動脈斑塊29例。2組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 病例選擇
1.2.1 診斷標準 西醫診斷參照《中國成人血脂異常防治指南》[5]確診。在正常飲食情況下,檢測禁食12~14 h后的血脂水平,血清膽固醇(TC)≥6.22 mmol/L,或血清甘油三酯(TG)≥2.26 mmol/L,或血清高密度脂蛋白膽固醇(HDL-C)<1.04 mmol/L,或血清低密度脂蛋白膽固醇(LDL-C)≥4.14 mmol/L。參照《中醫臨床診療術語:證候部分》[6]及《中藥新藥臨床研究指導原則(試行)》[7]辨證為脾虛痰瘀型。主癥:眩暈,倦怠乏力,肢體沉重;次癥:頭重如裹,形體肥胖,胸悶,口淡;舌苔薄白或滑膩,舌質紫黯,邊尖見瘀點瘀斑,脈澀或滑。具備主癥2項、次癥≥1項,或主癥1項、次癥≥2項,參照舌脈確診。
1.2.2 納入標準 符合西醫血脂異常診斷及中醫脾虛痰瘀辨證標準者;年齡18~65歲;曾服用調脂藥物,且停藥2周以上,但血脂水平仍達“升高”標準;患者對試驗內容知情同意,自愿簽署知情同意書。
1.2.3 排除標準 家族性血脂異常者;因其他疾病或藥物引起的繼發性血脂異常者;曾有腦血管意外、急性心肌梗死,或經皮冠狀動脈介入(PCI)術后等需長期服用降脂藥物者;合并有嚴重心律失常者;合并心力衰竭,美國紐約心臟病協會(NYHA)心功能分級Ⅲ級及以上者;控制不良的高血壓3級者;體質量指數(BMI)>31;正在使用甲狀腺素、肝素以及其他影響血脂代謝藥物者;有嚴重或不穩定性心、腎、肝、血液系統、內分泌等內科疾病者;有酒精、藥物依賴,精神病、惡性腫瘤或糖尿病者;妊娠期或哺乳期婦女;計劃在試驗期間懷孕或使其配偶懷孕者;過敏體質者;3個月內參與其他臨床試驗者。
1.3 治療方法
1.3.1 治療組 予顏氏降脂方治療。藥物組成:黃芪15 g,蒼術9 g,白術9 g,生蒲黃(包煎)12 g,丹參15 g,海藻9 g,虎杖9 g。日1劑,水煎2次共取汁360 mL,分早、晚2次服。
1.3.2 對照組 予血脂康膠囊(北京北大維信生物科技有限公司,國藥準字Z10950029)0.6 g,日2次口服。
1.3.3 療程及其他 2組均治療12周后統計臨床療效。2組均保持原飲食習慣及生活方式,且試驗期間不使用其他影響血脂代謝的藥物。出現不良反應及時跟蹤處理,若不能繼續接受試驗者,予以終止,并記錄原因。
1.4 觀察指標 觀察2組治療前后TC、TG、HDL-C、LDL-C水平,中醫證候,頸動脈內膜-中層厚度(IMT)、頸動脈斑塊面積,以及不良反應情況。①治療前后抽取靜脈血,抽血前1 d禁煙酒及高脂飲食,空腹12~14 h,次日晨起抽取靜脈血,2 500 r/min離心10 min,取血清,采用酶法(試劑盒均購自羅氏公司),全自動生化分析儀(羅氏Cobas c701)檢測TC、TG、HDL-C、LDL-C。②中醫證候情況參照《中醫臨床診療術語:證候部分》[6]制訂,將主要癥狀眩暈、倦怠乏力、肢體沉重,次要癥狀頭重如裹、形體肥胖、胸悶、口淡,按癥狀輕重程度分為正常、輕度、中度、重度4個等級進行評定。③IMT及頸動脈斑塊面積采用美國GE公司LOGIQ5型彩色多普勒超聲診斷儀測定,探頭頻率為6~13 MHz。患者取仰臥位,頭部偏向檢查區對側,充分暴露檢查側頸部,依次測量頸總動脈、頸內動脈、頸外動脈及其分叉部,觀察血管走向分布、管徑、管壁及斑塊大小。對頸內動脈、頸總動脈主干部和頸動脈壺腹部3個位置的雙側共6處進行檢測,每側分別取3處,平均值作為IMT。本研究將粥樣硬化斑塊定義為局限性回聲結構突出管腔[8],IMT≥1.3 mm。斑塊面積簡單計算方法[9]:取最大斑塊或距頸動脈分叉處最近斑塊最長徑與最大厚度的乘積(mm2)。
1.5 療效標準 顯效:實驗室各項血脂指標檢查恢復正常,或達到以下任一項者,即TC下降≥20%,TG下降≥40%,HDL-C上升≥0.26 mmol/L,LDL-C下降≥20%;有效:以下任一項達標者,即TC下降≥10%、<20%,TG下降≥20%、<40%,HDL-C上升≥0.104 mmol/L、<0.26 mmol/L,LDL-C下降≥10%、<20%;無效:均未達到上述標準者[6]。

2 結 果
2.1 2組臨床療效比較 見表1。

表1 2組臨床療效比較 例(%)
與對照組比較,*P>0.05
由表1可見,2組總有效率比較差異無統計學意義(P>0.05),2組臨床療效相當。
2.2 2組治療前后TC、TG、LDL-C及HDL-C水平比較 見表2。
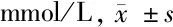

治療組(n=60)治療前治療后對照組(n=60)治療前治療后TC5.46±1.254.09±1.20?5.33±1.084.33±1.08?TG3.13±1.522.07±0.79?△3.55±2.152.81±1.82?LDL-C3.12±1.221.58±0.58?3.01±1.071.64±0.68?HDL-C1.13±0.331.75±0.47?1.04±0.281.60±0.47?
與本組治療前比較,*P<0.05;與對照組治療后比較,△P<0.05
由表2可見,治療后2組TC、TG、LDL-C均較本組治療前降低(P<0.05),HDL-C均升高(P<0.05),且治療組TG低于對照組(P<0.05)。2組治療后TC、LDL-C、HDL-C組間比較差異均無統計學意義(P>0.05)。
2.3 2組治療前后中醫證候變化比較 見表3。
表3數據經秩和檢驗,治療后治療組眩暈、倦怠乏力、肢體沉重、頭重如裹、形體肥胖、胸悶、口淡癥狀均較本組治療前改善(P<0.05),治療后對照組眩暈、倦怠乏力、肢體沉重、頭重如裹、胸悶、口淡癥狀均較本組治療前改善(P<0.05),且治療組眩暈、倦怠乏力、肢體沉重、頭重如裹、胸悶、口淡改善優于對照組(P<0.05)。

表3 2組治療前后中醫證候變化比較 例
與本組治療前比較,*P<0.05;與對照組治療后比較,△P<0.05
2.4 2組治療前后頸動脈IMT、頸動脈斑塊面積比較 見表4。
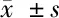

治療組(n=31)治療前治療后對照組(n=29)治療前治療后頸動脈IMT(mm)1.82±0.441.66±0.381.72±0.481.68±0.47頸動脈斑塊面積(mm2)25.64±8.6023.37±7.4226.77±7.6023.83±7.57
由表4可見,2組治療前后頸動脈IMT、頸動脈斑塊面積組間、組內比較差異均無統計學意義(P>0.05)。
2.5 2組安全性評價及不良反應情況 2組尿常規、糞常規、心電圖均無異常,均未見嚴重肝腎功能損害。對照組出現丙氨酸氨基轉移酶升高2例,胃腸道不適5例,頭暈加重1例,口干2例,不良反應發生率16.7%;治療組未出現不良反應。治療組不良反應發生率低于對照組(P<0.05)。
3 討 論
血脂異常導致血液黏度增加,脂質可附著于紅細胞和血小板表面,使細胞間黏附性、紅細胞聚集性增加,從而導致血流緩慢,形成AS,甚則造成血栓形成,導致心腦血管終點事件發生。在長期持續的血脂異常情況下,大量血漿TC及LDL-C直接損傷動脈內膜,改變白細胞和內皮細胞表面的特性[4]。研究證實,血漿LDL、極低密度脂蛋白(VLDL)水平的持續升高和HDL水平的降低與AS的發生呈正相關[5]。研究表明,血清TG升高與缺血性心臟病有關,而高TG水平與小而密LDL形成有關,抑制小而密LDL可穩定AS,即TG升高亦是導致早期AS的危險因素[10]。因此,通過適當地降低TC、TG,升高HDL,可改善及延緩AS的程度。頸動脈是人體重要的供血動脈之一,其中IMT是早期頸動脈AS的指標,不僅能夠反映局部頸動脈AS情況,同時也被認為是早期全身AS的指標[11-12]。頸部血管超聲檢查是臨床觀察動脈管壁病理變化的主要手段,也是準確率較高的一種無創檢查。超聲直接測量頸動脈IMT和頸動脈斑塊面積,不僅能夠精確評估頸動脈管狹窄程度,而且能夠按照表面特征和內部回聲對AS定性分類。
中醫學并無血脂異常的病名,大多散見于“眩暈”“痰濁”“胸痹”“中風”“心悸”等病的記載中。首屆國醫大師顏德馨教授指出“氣為百病之長,血為百病之胎”,提出了“怪病必瘀,久病必瘀”的新觀念,進一步創立了“以衡法調氣血”治療疑難雜癥的新治則,為中醫學理論的傳承及發展提出了新的切入點[13-15]。顏德馨教授提出,血脂異常為本虛標實之證,脾(氣)虛為本,痰瘀為標。血脂異常患者從事腦力勞動者居多,該類患者多嗜食肥甘,或飲食偏嗜,缺少鍛煉,形體肥胖,加之工作勞累或思慮太過,損傷脾氣。脾虛失其健運,水谷精微不能正常化生,變生痰濕,注入血脈,痰濕痹阻血脈經絡,且氣虛運血無力而血瘀,痰瘀互結是血脂異常的主要病理因素,一旦形成又能反過來阻滯氣機,妨礙氣血。痰瘀阻于腦絡,清陽不升,則眩暈、頭重如裹、頭痛;阻于胸中則胸悶、胸痛、心悸氣短、舌質紫黯、瘀斑瘀點;停于經絡,則氣血運行不暢,出現肢體沉重、麻木,甚至偏癱中風。故臨床血脂異常雖以痰瘀為表象,但痰瘀的產生是脾失健運的結果,從脾論治血脂異常有固本清源之意。從氣血辨證血脂異常,以調氣活血為核心的衡法論治,在血脂異常的診療中更緊貼臨床實際[16]。本研究采用血脂康膠囊作為對照藥物,其為“紅曲”提取物,具有除濕祛痰、活血化瘀、健脾消食作用,其以祛痰活血為主,健脾為輔,適用于脾虛痰瘀阻滯型血脂異常。2組針對證型相同,故具有可比性。但顏氏降脂方以健脾為主,兼顧痰瘀,更體現了中醫治病求本特色。
顏氏降脂方方中黃芪為補氣之要藥,健脾補氣,氣充則血行;蒼術為運脾要藥,朱丹溪謂其能治“六郁”,《本草正義》說其善行,“能徹上徹下,燥濕而宣化痰飲”,其藥性走而不守;白術健脾益氣,燥濕利水,以補為主,守而不走。黃芪、白術伍蒼術健脾行氣燥濕,動靜結合,補而不滯,復脾升清降濁之能,可謂治本。生蒲黃、丹參活血化瘀;海藻軟堅化痰,三者配合可祛痰消瘀,是謂治標。全方體現了標本兼治的治療思路。現代藥理研究表明,蒼術具有保肝、抗炎、免疫調節作用[18];白術具有抗炎、保肝作用,并能調節脂質代謝,降低TC、TG、LDL-C,升高HDL-C[19];生蒲黃含有較多的植物固醇,可與膽固醇競爭脂化酶,減少膽固醇的吸收[20]。
本研究結果表明,2組總有效率比較差異無統計學意義(P>0.05),2組臨床療效相當。治療后2組TC、TG、LDL-C均較本組治療前降低(P<0.05),HDL-C均升高(P<0.05),且治療組TG低于對照組(P<0.05)。治療組眩暈、倦怠乏力、肢體沉重、頭重如裹、胸悶、口淡改善優于對照組(P<0.05),不良反應發生率低于對照組(P<0.05)。說明顏氏降脂方對血脂異常患者臨床癥狀有較好的改善作用,且不良反應少,可增加患者治療的信心并提高依從性,達到持久穩斑的治療目的。在治療期間,顏氏降脂方組患者頸動脈IMT及頸動脈斑塊面積較治療前降低,但比較差異無統計學意義(P>0.05),推測可能與治療療程較短有關。
綜上所述,顏氏降脂方可有效改善血脂異常,安全性好,是較為有效安全的降血脂藥物之一。本研究未發現其有逆轉斑塊的作用,推測與用藥時間較短有關。今后本課題組將進一步完善長期用藥條件,觀察顏氏降脂方穩定斑塊的療效。

