針刺、穴位注射聯合疏肝解郁活血湯治療肝郁氣滯型青光眼視神經萎縮臨床觀察※
劉嘉立 朱 鶯
(上海中醫藥大學附屬上海市中醫醫院眼科,上海 200071)
青光眼是一種伴有眼壓升高的慢性視神經病變,以進行性視網膜神經節細胞(retinal ganglion cell,RGC)軸突變性和死亡為特征,導致典型的視神經頭部損傷,引起視神經萎縮和明顯的視野缺損,是繼白內障之后第二大致盲性眼病。目前,青光眼的臨床治療包括藥物或手術控制眼壓,以減緩視神經損傷的進展[1]。然而,在臨床中有一部分患者雖眼壓正常或眼壓已降至正常,但仍不能阻止其視神經進行性損傷。因此,尋求減輕或阻止青光眼引起的視網膜神經損傷的有效方法具有十分重要的意義。2016-01—2018-12,我們采用針刺、穴位注射聯合疏肝解郁活血湯治療青光眼視神經萎縮患者30例(30眼),并與甲鈷胺治療29例(30眼)對照,觀察對患者視力、視野的影響及臨床療效,結果如下。
1 資料與方法
1.1 一般資料 全部59例(60眼)均為我院眼科門診肝郁氣滯型青光眼視神經萎縮患者,按照隨機數字表法分為2組。治療組30例(30眼),男13例,女17例;年齡27~75歲,平均(57.53±14.13)歲;病程1個月~4年,平均(8.18±2.38)個月;開角型青光眼12例(12眼),原發性閉角型青光眼12例(12眼),繼發性閉角型青光眼6例(6眼);患病部位:左眼10例,右眼20例。對照組29例(30眼),男13例,女16例;年齡30~75歲,平均(61.93±10.88)歲;病程1個月~3.5年,平均(8.22±2.31)個月;開角型青光眼12例(12眼),原發性閉角型青光眼9例(10眼),繼發性閉角型青光眼8例(8眼);患病部位:左眼21例,右眼7例,雙眼1例。2組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 病例選擇
1.2.1 西醫診斷標準 參照《眼科學》[2]及《中醫病證診斷療效標準》[3],患者有青光眼病史合并有視神經萎縮,診斷要點:①視力逐漸下降,且不能矯正;②眼底可見視神經乳頭色淡或蒼白,邊界清楚或模糊,典型的青光眼性視盤凹陷;③視野檢查表現為青光眼性視野缺損;④瞳孔直接對光反應遲鈍或消失;⑤視覺誘發電位檢查陽性;⑥全身檢查除外顱內占位性病變和神經脫髓鞘病變。
1.2.2 中醫辨證標準 參照《中醫眼科學》[4],辨證為肝郁氣滯型:①視物昏朦,視盤色淡或蒼白,或視盤生理凹陷擴大加深如杯狀,血管向鼻側移動,動靜脈變細;②兼見情志抑郁,胸脅或少腹脹痛,口干口苦;③舌紅,苔薄白或薄黃,脈弦或細弦。
1.2.3 納入標準 ①符合西醫青光眼視神經萎縮診斷標準;②符合中醫肝郁氣滯型辨證標準;③年齡27~75歲,經手術或藥物治療后眼壓穩定,控制在正常范圍,能夠堅持門診治療者;④對視野及視網膜電圖檢查認知能力正常;⑤患者簽署知情同意書;⑥本研究經醫院醫學倫理委員會審查通過。
1.2.4 排除標準 ①合并影響視功能疾病者,如黃斑變性、高度近視、視網膜脫離等眼科疾病;②患有嚴重心、肝、腎等重要臟器器質性病變者;③有精神障礙或精神病史者;④無法配合完成治療者。
1.3 治療方法
1.3.1 治療組 予針刺、穴位注射聯合疏肝解郁活血湯治療。①針刺治療。取穴:竅明穴(枕視皮質對應區)及患側太陽、球后、睛明、合谷、足三里、瞳子髎、陽白、頭維、神門、攢竹、四白、風池。選用0.25 mm×25 mm針灸針進行針刺治療。竅明穴針刺方法:自一側枕骨粗隆上0.5 cm處向另一側枕骨粗隆上方排針,斜刺6~10針,留針5~6 min后,行捻轉手法,捻轉頻率為240次/min,不提插,有麻脹針感后,再留針5~6 min,再行針1次,留針1次,即可起針。其余各穴行常規針刺,平補平瀉,留針30 min。每日1次。②穴位注射(患眼)。針刺結束后用2 mL一次性注射器抽取復方樟柳堿注射液(華潤紫竹藥業有限公司,國藥準字H20000495)2 mL,于患側太陽穴部位斜刺進針約1 cm后皮下推注2 mL,注射完畢可以看到有一個較大的皮丘,囑患者按壓1 min即可。穴位注射從每個療程第1 d開始,連續治療14 d后暫停至下個療程開始。在進行注射時要特別注意進針手法,不可直刺或深刺。當患者眼部有活動性出血時或眼壓控制不理想時,不可以進行穴位注射。③中藥治療。予疏肝解郁活血湯,藥物組成:柴胡20 g,郁金15 g,香附10 g,川芎10 g,當歸15 g,白芍10 g,桃仁10 g,紅花3 g,白術10 g,茯苓15 g,炙甘草6 g,薄荷3 g,檳榔10 g,毛冬青10 g。兼見苔黃、脈數等熱象者,加牡丹皮、炒梔子各15 g以清肝熱;頭痛甚者,加石決明15 g、菊花15 g、石膏10 g、白芷10 g以清熱止痛;伴惡心、嘔吐者,加赭石、竹茹各10 g以清熱降逆止嘔;目珠脹硬,黑睛混濁,眼壓升高者,加豬苓15 g、澤瀉15 g、通草10 g以利水瀉熱。日1劑,水煎取汁200 mL,分早、晚2次口服。
1.3.2 對照組 予甲鈷胺片[衛材(中國)藥業有限公司,國藥準字H20143107]0.5 mg,每日3次口服。
1.3.3 療程 2組均28 d為1個療程,共治療3個療程。
1.4 觀察指標 比較2組治療前后患眼視力及視野改善情況。①視力:采用國際標準對數視力表檢查,受檢者距視力表5 m,采用小數記錄法記錄。②視野:采用OCTOPUS 900全視野計(瑞士HAAG-STREIT公司)進行檢查。嚴格按照儀器使用說明書,由同一醫護人員在同一機器上進行,記錄平均光敏感度(MS)和平均缺損值(MD)。MS數值越大提示視靈敏度越高,MD數值越大提示缺損度越高。
1.5 療效標準 參照《中醫病證診斷療效標準》[3]。顯效:視力中心的暗點顯著縮小或消失,視力提高>4行;好轉:視力中心的暗點出現縮小并轉變成相對暗點,視力提高2~4行;無效:視力無明顯改善或提高1行。

2 結 果
2.1 2組療效比較 見表1。
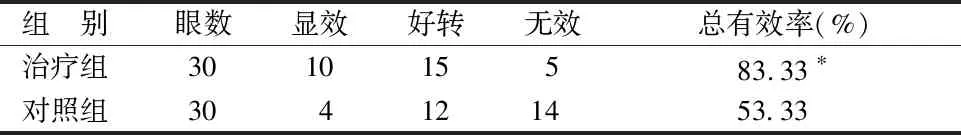
表1 2組療效比較 眼數
與對照組比較,*P<0.05
由表1可見,2組總有效率比較差異有統計學意義(P<0.05),治療組療效優于對照組。
2.2 2組治療前后視力比較 見表2。
由表2可見,治療1、2、3個療程后,2組視力較治療前均改善(P<0.05),且治療組視力改善情況均優于對照組同期(P<0.05)。

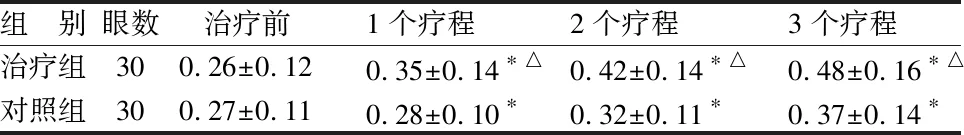
組 別眼數治療前1個療程2個療程3個療程治療組300.26±0.120.35±0.14?△0.42±0.14?△0.48±0.16?△對照組300.27±0.110.28±0.10?0.32±0.11?0.37±0.14?
與本組治療前比較,*P<0.05;與對照組同期比較,△P<0.05
2.3 2組治療前后MS、MD比較 見表3。
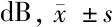

治療組(30眼)治療前治療后對照組(30眼)治療前治療后MS14.91±3.3020.94±3.33?△14.82±3.7116.89±3.36?MD13.52±2.2610.14±2.95?△13.23±2.3312.26±2.81?
與本組治療前比較,*P<0.05;與對照組治療后比較,△P<0.05
由表3可見,治療后2組MS均升高(P<0.05),MD均降低(P<0.05),且治療組治療后MS高于對照組(P<0.05),MD低于對照組(P<0.05)。
3 討 論
青光眼是指與眼壓升高有關的以視網膜神經纖維萎縮、視盤凹陷和視野缺損為主要特征的一組疾病,為臨床常見病和主要致盲眼病。青光眼患者RGC的凋亡導致進行性視野喪失是青光眼引起不可逆失明的主要原因[5]。有研究發現,眼壓升高和老化是青光眼的主要危險因素,可加速RGC的凋亡[6]。有學者推測,RGC是通過各種損傷機制而受損的,包括缺血、氧化應激、興奮性毒性、軸突轉運缺陷和神經炎癥等[7],不論何種原因引起,其最終結局均是引起RGC凋亡或死亡。在青光眼治療方面,西醫主要通過手術、激光、降壓滴眼液的方法降低患者眼壓,保護患者視野。但臨床中發現,部分患者盡管眼壓控制在正常范圍內,仍不能阻止視神經逐漸萎縮的發生或發展。近年來,中醫以中藥、針灸等療法治療青光眼視神經萎縮,在降低眼壓及改善視功能方面取得了一定療效[8]。
青光眼屬中醫學“內障”范疇。開角型青光眼在中醫學中稱為“青風內障”,本病初起時病情輕,病勢緩,視力下降不明顯,極易被患者忽略,當發展至行走碰物撞人,視野縮窄,已損害目系時,邪堅病固,治療就極為困難。閉角型青光眼在中醫學中稱為“綠風內障”,該病發病急,病情危重,應盡早及時治療,若被延誤,患眼極易失明。由此可見,不論閉角型還是開角型青光眼均能致盲,即從現代醫學來看相當于引起視神經萎縮而致盲。青光眼致視神經萎縮屬中醫學“暴盲”范疇。其病機是目系因六淫外感、情志內傷或外傷等致患眼突然盲而不見。其中情志內傷,肝失條達,氣機郁滯,上壅目系,神光受遏,目系郁閉,可致自覺視力下降,眼球后隱痛或眼球脹痛,眼底典型青光眼視神經萎縮表現。還伴有情志不舒,胸脅疼痛,頭暈目眩,心煩口苦,舌紅,苔黃,脈弦細,辨證屬肝郁氣滯型。治宜疏肝解郁,活血通絡。疏肝解郁活血方中柴胡疏肝解郁,使肝氣得以調達;郁金、香附、川芎疏肝解郁,調暢氣血,以助活血之功;當歸甘辛苦溫,養血和血;白芍酸苦微寒,養血斂陰,柔肝緩急;桃仁、紅花破血行血,力主活血化瘀;白術、茯苓健脾祛濕,使運化有權,氣血有源;炙甘草益氣補中,緩肝之急;加入薄荷少許,疏散郁遏之氣,透達肝經郁熱;檳榔、毛冬青行氣利水,活血通脈,加強降眼壓的作用。全方配伍得當,疏肝理氣,化瘀生新,活血通絡,寓通于補,以達肝氣通于目,目得血養而能視的目的。現代藥理學研究證實,當歸中阿魏酸成分能夠顯著降低血小板表面活性,降低血液黏稠度,改善視網膜微循環,同時在促進視網膜細胞增殖方面亦具有確切作用[9];丹參能拮抗視網膜缺血再灌注損傷,保護視神經[10];川芎嗪可明顯抑制慢性高眼壓大鼠RGC凋亡,從而發揮RGC保護作用[11]。本研究針刺主穴取“竅明穴”(枕視皮質對應區)[12],以枕骨粗隆上0.5 cm為下界,向上、左、右各2 cm的區域有督脈、足太陽膀胱經、足少陽膽經3條經脈從中經過,與眼的視覺功能關系密切。臨床研究發現,針刺該區域可疏通眼部經絡,調和氣血,對視皮質中樞的功能產生影響,從而對目系疾病起到治療作用[13]。太陽、球后、睛明、攢竹是針灸治療視神經萎縮使用較多的眼周穴位,針刺眼周穴位能夠疏通眼部經絡,使氣血上通于目,使目得血養而能視,充分體現了“腧穴所在,主治所在”的選穴原則。又取足三里、四白、頭維生化氣血,疏經通絡;瞳子髎、陽白、風池活血通絡,加速頭部血液循環,營養視神經,從而減少RGC的凋亡或死亡,促進視神經纖維的恢復;針刺合谷、神門可達到取清走衰、宣泄氣中之熱、升清降濁、疏風散表、宣通氣血之功。諸穴共用,使周身之氣血、五臟六腑之精氣與眼部氣血相交通,起到治療目疾的作用。此外,本研究還采用穴位注射方法,其用藥復方樟柳堿注射液的主要藥理作用為緩解血管痙攣,增加血流量,促進缺血組織迅速恢復[14],通過將藥物注射到太陽穴及穴位周圍顳淺動脈旁皮下自主神經末梢,經眼部局部有效吸收,能夠有效改善患者神經血供,調節代謝,促進已經萎縮的部分視神經恢復,從而提高患者的視覺功能[15]。在針刺、中藥治療的基礎上聯合穴位局部注射,更加增強了活血化瘀、營養視神經的作用,從而進一步加速視神經損傷達到最大程度的恢復。
本研究結果顯示,治療組總有效率83.33%,明顯高于對照組(53.33%,P<0.05),治療組療效均優于對照組。治療后2組視力均改善(P<0.05),且治療組治療后視力改善情況優于對照組(P<0.05)。視野方面,治療后2組MS升高(P<0.05),MD降低(P<0.05),且治療組治療后MS、MD改善情況優于對照組(P<0.05)。由此可見,針刺、穴位注射聯合疏肝解郁活血湯治療肝郁氣滯型青光眼視神經萎縮療效確切,能改善患者視野,提高視力,療效優于單純西藥治療。通過臨床觀察我們發現,患者治療時間的長短與療效有較大的關系,治療時間越長,臨床療效越好、越穩定。另外,不論患者治療結果有效還是無效,治療組所有患者的眼壓均能得到一定的控制,沒有升高,但對照組存在個別患者眼壓不穩定,有不同程度的升高。由于本研究所選的樣本數量較少,尚不能對其眼壓不穩定的原因得出相應的明確結論。今后還需要在臨床中進行更深入的觀察驗證,并探討其作用機制。

