2008—2018年廣州市結核病患者就診延遲影響因素分析
沈鴻程 杜雨華 張廣川 吳桂鋒 劉健雄 李鐵鋼
早發現、早診斷、早治療是控制結核病的關鍵措施,全國第五次結核病流行病學抽樣調查結果顯示,有癥狀的肺結核患者超過50%未就診[1]。結核病患者從出現癥狀到就診期間傳染性較強,其就診延遲大大增加了人群感染結核病的風險[2],結核病患者及時就診對于結核病防控至關重要。廣州市人口密集,結核病患者基數大,而目前缺乏針對廣州市結核病患者就診延遲情況的相關研究。本研究擬通過分析2008—2018年廣州市結核病患者就診延遲情況、變化趨勢及就診延遲的影響因素,為加強結核病防控提供科學依據。
資料和方法
一、資料來源
資料來源于《中國疾病預防控制信息系統》的子系統《結核病管理信息系統》。從該系統導出2008年1月1日至2018年12月31日廣州市登記確診的125 596例結核病患者的相關信息,其中395例由于癥狀出現日期和(或)首診日期缺失被剔除,共計125 201例患者納入研究分析,就診延遲例數為61 656例。
125 201例肺結核患者中,年齡26~54歲,中位年齡為38歲;以非本地戶籍(82.49%,103 281/125 201)、漢族(98.27%,123 034/125 201)為主;男85 282例,女39 919例,男∶女=2.14∶1; 職業為家政/家務/待業人員構成比最高(23.59%,29 537/125 201);患者來源主要為轉診和因癥就診,分別占45.40%(56 845/125 201)和42.49%(53 194/125 201)。患者分類中肺結核占95.08%(119 043/125 201),肺外結核占4.92%(6158/125 201)。
二、研究內容
納入本研究的信息包括患者的戶籍、性別、年齡、民族、職業、患者分類、患者來源、患者首次癥狀出現日期及首診日期、并發癥等。戶籍分為本地戶籍及非本地戶籍;年齡組分為<25、25~、45~、≥65歲;民族分為漢族及少數民族;職業根據性質相近分為兒童、學生、商業服務、教師/醫務人員/干部、工人/民工、農民、離退休人員、家政/家務/待業、其他職業(包括牧民、漁民、海員、長途駕駛員和其他無法界定的職業);患者來源包括健康檢查、接觸者檢查、因癥就診、因癥推薦、轉診、追蹤、其他(包括監獄、看守所、羈押人員外出就診等);患者分類根據結核病發病部位分為2類:肺結核和肺外結核,肺結核包括肺結核病原學陽性及陰性患者,肺外結核包括結核性胸膜炎(注:《WS 196—2017 結核病分類》于2018年5月正式實施前,衛生部門分類標準仍舊采用舊的結核病分類標準)及肺部以外器官及部位的結核病。各變量在logistic 回歸模型中的賦值情況見表1。按照就診延遲天數分類,就診延遲定義為結核病患者自出現臨床癥狀之日起至首次到醫療機構就診的間隔時間超過2周[3]。

表1 logistic回歸模型中變量賦值情況
三、統計學處理
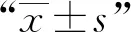
結 果
一、就診延遲率及延遲者構成特征

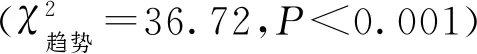
二、影響就診延遲的單因素分析
單因素分析結果顯示,本地戶籍及非本地戶籍患者就診延遲率差異無統計學意義;不同性別、年齡、民族、職業、患者來源、患者分類、并發癥間的就診延遲率差異均有統計學意義。女性的就診延遲率高于男性;≥65歲組就診延遲率最高,<25歲組最低;少數民族的就診延遲率高于漢族;職業分類中,兒童、農民、離退休人員的就診延遲率排名前三;患者來源中追蹤的患者就診延遲率最高;患者分類中肺外結核的就診延遲率較高;有并發癥的患者就診延遲率高于無并發癥的患者。見表4。
三、影響就診延遲的多因素分析
多因素分析結果顯示,戶籍、性別、年齡、民族、職業、患者來源、患者分類、并發癥為結核病患者就診延遲的影響因素。2008—2018年廣州市結核病患者中,女性的就診延遲風險較男性高;與<25歲年齡組相比,25~歲組、45~歲組、≥65歲組就診延遲風險較高;兒童、農民、工人/民工的就診延遲風險較教師/醫務人員/干部高,商業服務人員的就診延遲風險較低;通過追蹤發現的患者比健康檢查發現的患者就診延遲風險高;與肺結核患者相比,肺外結核患者的就診延遲風險更高;有并發癥的就診者就診延遲風險較高。見表5。

表2 2008—2018年廣州市不同性別和年齡結核病患者就診延遲率
注表中括號外數值為“就診延遲率(%)”,括號內數值分子為“就診延遲患者例數”,分母為“患者總例數”
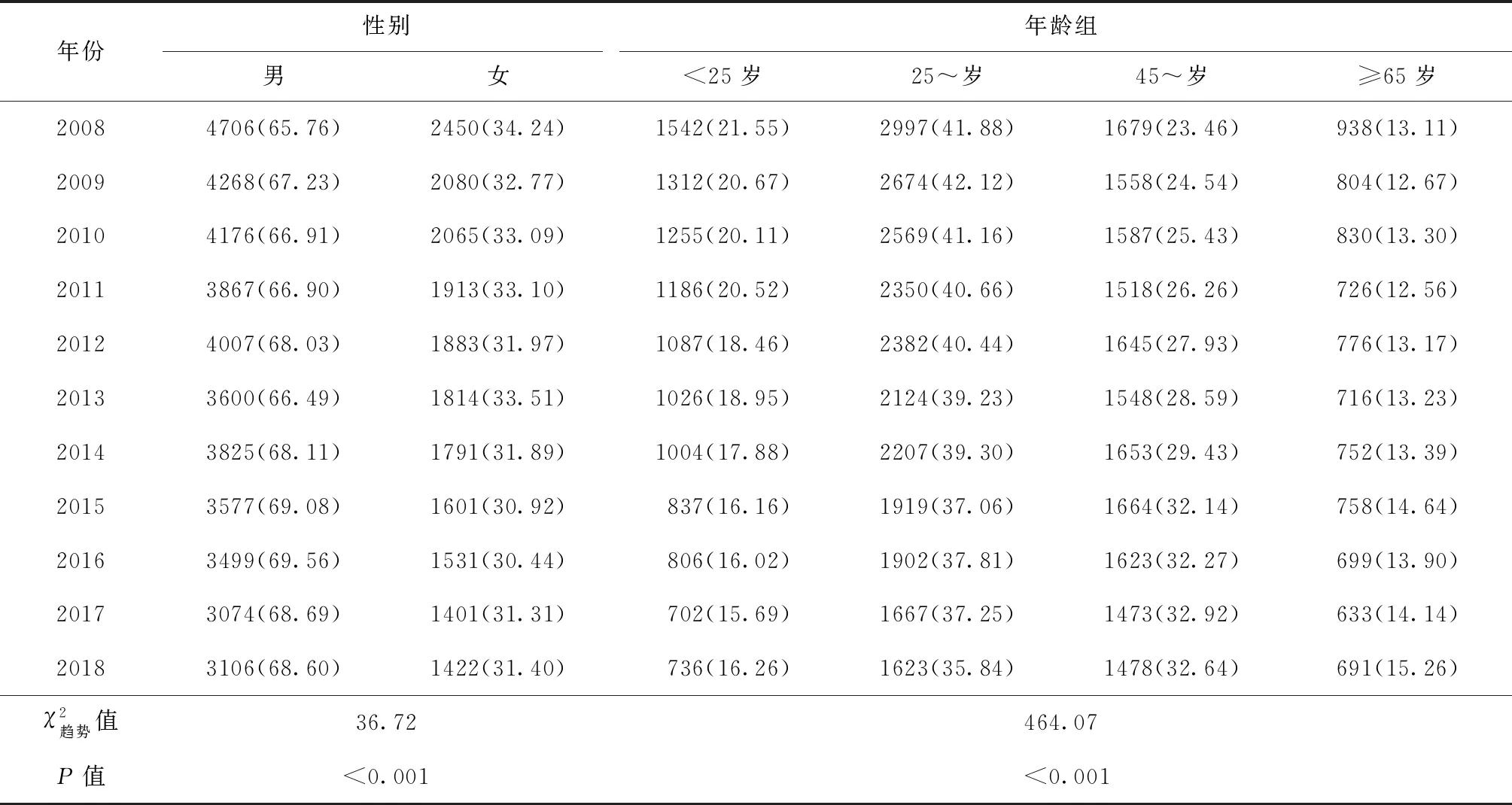
表3 2008—2018年廣州市結核病患者就診延遲構成比變化趨勢 [例(構成比,%)]
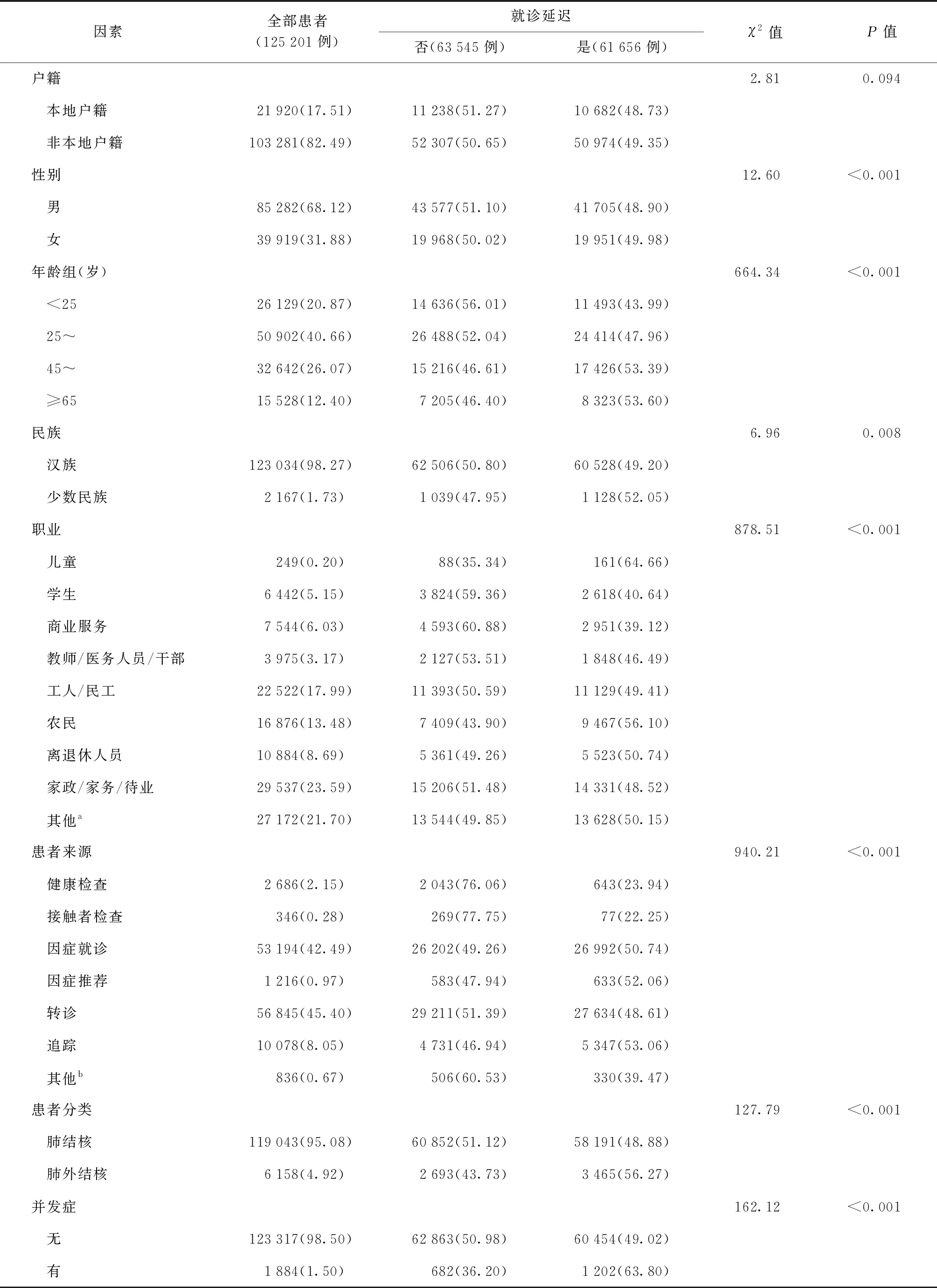
表4 2008—2018年廣州市結核病患者就診延遲的單因素分析 [例(構成比,%)]
注a:職業中的“其他”包括牧民、漁民、海員、長途駕駛員和其他無法界定的職業;b:患者來源的“其他”包括監獄、看守所、羈押人員外出就診等
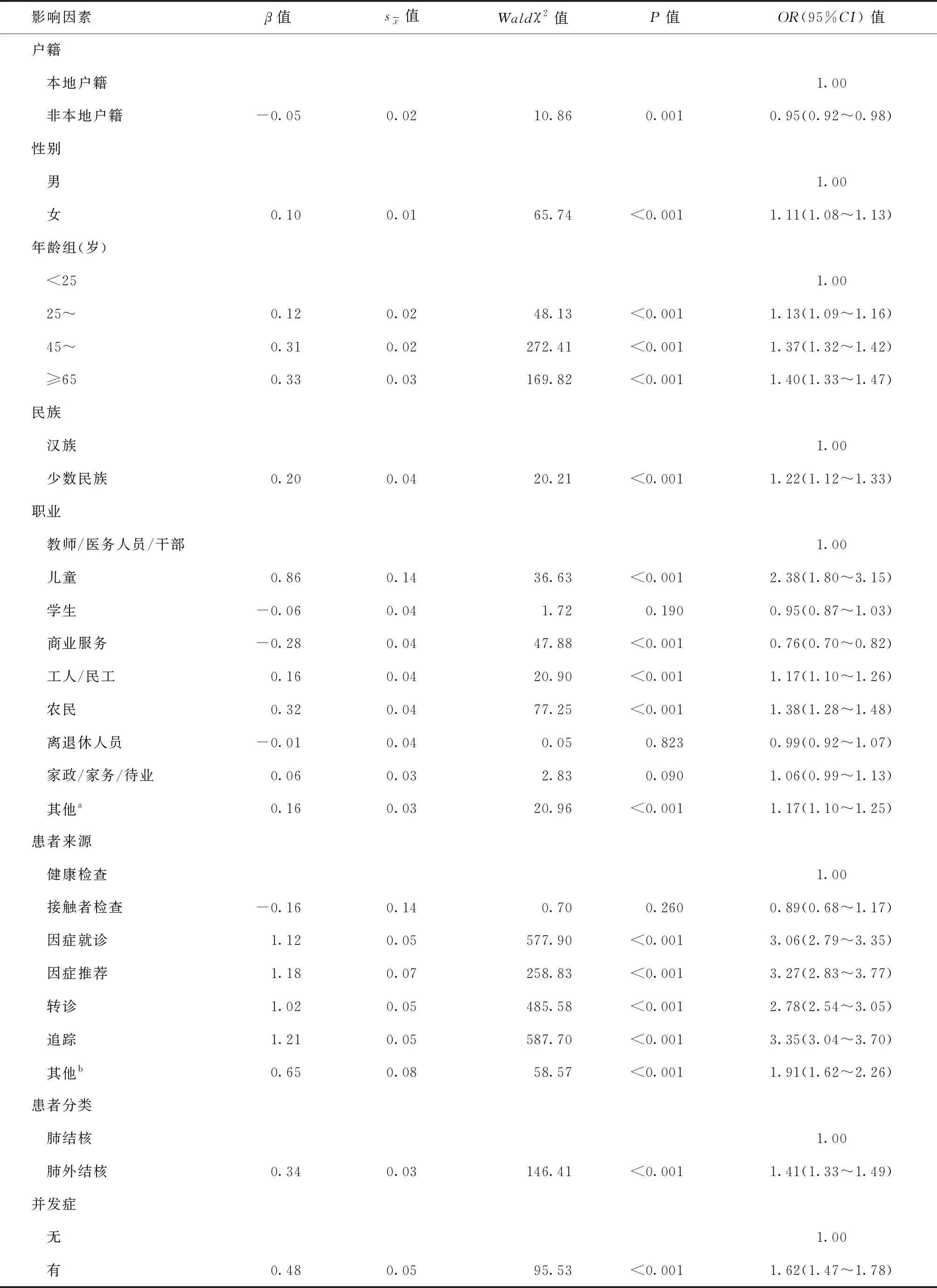
表5 2008—2018年廣州市結核病患者就診延遲的多因素logistic回歸分析
注a:職業中的“其他”包括牧民、漁民、海員、長途駕駛員和其他無法界定的職業;b:患者來源的“其他”包括監獄、看守所、羈押人員外出就診等
討 論
本研究發現,2008—2018年廣州市結核病患者就診天數的M(Q1,Q3)為13(2,38) d,該結果與深圳市(10 d)[4]、新疆生產建設兵團(13 d)[5]的研究數據相近,低于云南省(30 d)[6]及江蘇省南京市(32 d)[7],高于山東省濟南市(5 d)[8]等地的研究結果;與國外研究相比,低于埃塞俄比亞(30 d)[9]、葡萄牙(33 d)[10]的研究結果。從就診延遲率來看,廣州市低于陜西省漢中市(68.63%)[11],高于山東省濟南市(33.8%)[8]的研究結果。根據以上比較可以推測,國內外相關研究提示不同地區結核病患者的就診天數與就診延遲率存在差異,這與不同研究地區發病水平、衛生水平、醫療服務可及性有關。廣州市發病水平高、流動人口多,與之對應的是衛生水平高和醫療服務可及性高,加上主動篩查和提高群眾知曉率等有效做法,就診延遲水平在國內外處于中等水平。
研究發現,雖然2008—2018年廣州市結核病患者就診延遲率呈現下降趨勢,然而各年度均有接近50%的患者出現就診延遲,提示廣州市結核病患者就診延遲較為普遍,需要引起重視。進一步分析發現,45~組、≥65歲組所占比例逐漸增加,<25歲、25~歲組所占比例逐漸減少,暫不能明確是否與廣州市人口比例變化、老齡化水平、人群結核病知曉變化情況等相關[12-13],有待開展專項研究進一步分析。
多因素分析結果顯示,女性相對于男性更容易出現就診延遲,與國內相關研究結果一致[14],雖然男性結核病患者數量多,但是女性患者的就診延遲同樣不可忽視。研究發現,45~歲、≥65歲組更容易發生就診延遲,可能與中老年人群機體逐漸衰弱、機體免疫力低下,加上該人群結核病癥狀不典型,容易被誤診誤治進而導致就診延遲有關[15-16]。兒童免疫力發育不全,結核病起病隱匿,監護人重視不足等造成兒童結核病就診延遲風險較高,需要加大科普宣傳力度,提高大眾對兒童結核病的認識程度[17-18]。相關研究證實結核病患者職業是影響就診延遲的一個重要因素[19],本研究發現農民、工人/民工的就診延遲風險較高,這部分人群工作時間長、衛生服務可及程度低、結核病防治知識欠缺[20-22],容易造成就診延誤。商業服務就診延遲的風險較小,可能與從事商業服務的健康要求較高有關。
患者來源分析提示,追蹤、因癥推薦、因癥就診者的就診延遲率較高,與新疆生產建設兵團[5]、湖北省武漢市[23]等地的研究結果一致。這與我國目前結核病發現的模式密切相關。結核病患者出現癥狀后若先到非結核病防治機構就診,需要經過轉診轉介到結核病防治機構進行追蹤隨訪、診斷治療。全國第五次結核病流行病學調查指出,有癥狀的結核病患者首診單位為結核病防治機構的比例僅占6.9%[1],這就大大增加了患者的時間成本、經濟成本,提示需要通過綜合措施提高結核病患者的主動發現力度,加大結核病防治機構及定點醫療機構的宣傳力度,促進更多結核病患者主動到結核病防治專業機構進行首診。肺外結核發生在肺部以外,病變范圍廣、部位隱匿、起病緩慢,臨床癥狀存在非特異性[24-25],更容易發生就診延遲,應結合臨床狀況進行具體分析,加強鑒別診斷,以免引起各類并發癥。
本研究存在以下不足:未納入臨床癥狀、健康教育工作、家庭聚集性對于結核病就診延遲的影響,故不能反映影響就診延遲的所有因素,有待下一步開展專項調查。此外,2007—2017年廣州市仍然執行舊的結核病分類標準(《WS 196—2001 結核病分類》)及肺結核診斷標準(《WS 288—2008肺結核診斷》),直到2018年5月1日才開始執行新的結核病分類標準(《WS 196—2017 結核病分類》)和肺結核診斷標準(《WS 288—2017 肺結核診斷》),鑒于標準施行的滯后性,未對本研究分析產生影響。再者,近年來雖然大力推廣結核病分子生物學實驗室方法,然而能夠開展分子生物學檢測的醫療機構相對局限,本研究中的結核病診斷以傳統檢查方法為主,分子生物學實驗方法有待進一步推廣。
綜上所述,2008—2018年廣州市結核病患者就診延遲現象較為普遍,女性、中老年人群、兒童、農民等重點人群就診延遲率較高,需要進一步開展有針對性的健康教育,提高結核病防治服務的可及性,促進結核病患者就診延遲情況的改善,提高結核病患者的早發現、早診斷、早治療比例,進一步推動廣州市結核病防控工作的發展。

