內固定與人工關節置換治療糖尿病股骨粗隆間骨折患者的效果對比分析
[摘要] 目的 比較內固定術與人工關節置換術治療糖尿病合并股骨粗隆間骨折患者的臨床效果。方法 選取2016年4月—2019年1月在該院接受手術治療的糖尿病股骨粗隆間骨折患者共40例分為甲組和乙組,兩組患者在圍術期均接受血糖控制管理,在此基礎上,甲組采用人工關節置換術,乙組采用內固定術,比較兩組患者的血糖控制效果以及手術治療效果。結果 甲組的術中出血量、住院時長、術后血糖水平、不良反應發生率(9.52%)以及Harris評分優良率(95.24%)均明顯優于乙組。結論 人工關節置換術治療糖尿病股骨粗隆間骨折患者的臨床效果更為理想。
[關鍵詞] 內固定術;人工關節置換術;糖尿病;股骨粗隆間骨折
[中圖分類號] R687? ? ? ? ? [文獻標識碼] A? ? ? ? ? [文章編號] 1672-4062(2020)03(a)-0048-02
Comparative Observation of the Effects of Internal Fixation and Artificial Joint Replacement on Patients with Diabetic Femoral Intertrochanteric Fractures
XU Zhan-hui
Department of Orthopaedics, Mudanjiang Second People's Hospital, Mudanjiang, Heilongjiang Province, 157000 China
[Abstract] Objective To compare the clinical effects of internal fixation and artificial joint replacement in the treatment of diabetic patients with intertrochanteric fractures. Methods A total of 40 patients with diabetic femoral intertrochanteric fracture who underwent surgical treatment in our hospital from April 2016 to January 2019 were divided into group A and group B. Both groups received blood glucose control during the perioperative period. Based on this, group A used artificial joint replacement, and group B used internal fixation. The blood glucose control effect and surgical treatment effect of the two groups were compared. Results Intraoperative blood loss, length of hospital stay, postoperative blood glucose level, incidence of adverse reactions(9.52%) and Harris score excellent rate (95.24%)in group A were significantly better than those in group B. Conclusion The clinical effect of artificial joint replacement in patients with diabetic femoral intertrochanteric fracture is more ideal.
[Key words] Internal fixation; Artificial joint replacement; Diabetes; Femoral intertrochanteric fracture
糖尿病的臨床發病率較高,不僅會導致患者出現糖代謝異常,還可能引發骨代謝異常,增加骨質疏松癥的發生風險。相關臨床研究表明,糖尿病人群發生股骨粗隆間骨折的幾率更高,且治療難度更大,如果不采取有效措施加強圍術期血糖管理,還可能引發骨折延遲愈合等嚴重情況,不僅危害了患者的身心健康,也對其生活質量造成了不利的影響[1]。手術治療是目前臨床上治療股骨粗隆間骨折的常用手段,但由于糖尿病患者大多存在骨質疏松的情況,因此傳統內固定術的治療效果不佳,術后患者極易發生內固定失效或者髖內翻畸形等嚴重情況[2]。人工關節置換術主要通過植入人造假體來幫助患者恢復關節運動功能,不會對患者的骨折愈合過程產生任何影響,目前在臨床上的應用也越來越廣泛。該文選取2016年4月—2019年1月在該院接受手術治療的40例糖尿病股骨粗隆間骨折患者進行對照研究,旨在進一步比較內固定與人工關節置換治療糖尿病股骨粗隆間骨折患者的臨床效果。
1? 資料與方法
1.1? 一般資料
選取在該院接受手術治療的40例糖尿病股骨粗隆間骨折患者進行對照研究,所有患者均已簽署該次研究的知情同意書。其中男性23例,女性17例;年齡47~78歲,平均年齡(63.06±7.52)歲。依據手術方式的不同將兩組患者分為甲組(21例)和乙組(19例),兩組患者的基礎資料相比差異無統計學意義(P>0.05),具有可比性。該次研究已上報該院倫理委員會,且已得到批準。
1.2? 方法
兩組患者在圍術期均接受針對性的血糖控制管理,術前空腹血糖值(FPG)應控制在7.9 mmol/L以下,餐后2 h血糖值(2 hPG)水平應控制在10.0 mmol/L以下。如果血糖控制不達標,應推遲手術時間。術中需要密切觀測患者的血糖水平,并據此調整胰島素以及葡萄糖的用藥方案[3]。術后評估患者的病情,加強血糖監測以及飲食指導,保持血糖水平的穩定。在此基礎上甲組采用人工關節置換術進行治療,乙組采用內固定術進行治療。
1.3? 觀察指標
記錄兩組患者術中失血量以及住院時長。術后,監測兩組患者FPG、2 hPG水平,評估其血糖控制效果。同時統計兩組患者發生切口感染、下肢深靜脈血栓、泌尿系統感染以及骨折愈合不良的人數,計算不良反應發生率。術后6個月,應用Harris 髖關節評分標準對兩組患者的關節功能進行評估,分數>90分為優,81~90分為良,71~80分為中,≤70分為差,分別計算兩組的Harris 評分優良率。
1.4? 統計方法
通過SPSS 19.0統計學軟件進行統計學處理,計量資料用(x±s)表示,組間比較用t檢驗;計數資料采用[n(%)]表示,組間比較用χ2檢驗,以P<0.05為差異有統計學意義。
2? 結果
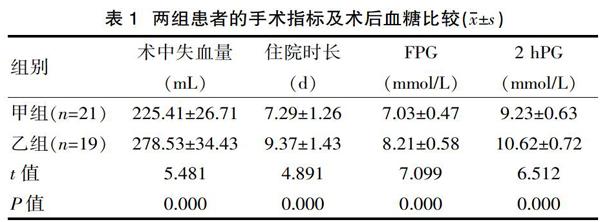
2.1? 兩組患者的手術指標及術后血糖
甲組患者的術中出血量顯著低于乙組,住院時長顯著短于乙組,且FPG、2 hPG水平顯著優于乙組(P<0.05),見表1。
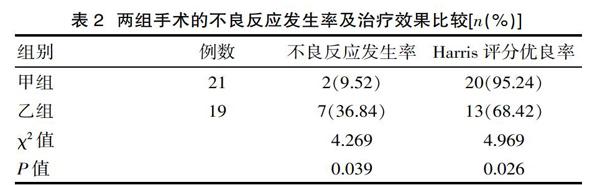
2.2? 兩組手術的不良反應發生率及治療效果
甲組的不良反應發生率顯著低于乙組,且Harris評分優良率明顯高于乙組(P<0.05),見表2。
3? 討論
近幾年來,隨著人們飲食習慣的變化,糖尿病的發生率也在不斷升高。該病屬于內分泌系統疾病,與股骨粗隆間骨折合并發生時,手術的風險更大,極易誘發高血糖高滲性昏迷、酮癥酸中毒以及低血糖休克等嚴重情況[4]。另一方面,糖尿病股骨粗隆間骨折患者大多為老年人,心理素質相對較差,極易對手術產生較大的恐懼心理,因此在選擇手術方式時,應以綜合創傷小、手術時間短、骨折固定牢固為主要標準。大部分糖尿病患者均存在骨質疏松的問題,因此應用傳統內固定術進行治療的效果不佳,有效固定以及解剖復位難以保障,且術后并發癥的發生率較高,不僅不利于患者骨折的恢復,也給患者帶來了極大的痛苦[5]。隨著醫學技術的不斷發展,近幾年來,人工關節置換術在臨床上的應用也越來越廣泛。該術式的安全性更高,能有效避免內固定物不穩定的問題,同時也不會對患者的骨折愈合造成影響,術后恢復更快,配合有效的血糖控制,能有效縮短患者的住院時間,且安全性更高,有利于患者關節功能的盡快恢復。該次研究結果表明,甲組患者的術中出血量顯著低于乙組,住院時長顯著短于乙組,FPG、2 hPG水平顯著優于乙組,同時不良反應發生率顯著低于乙組,且Harris評分優良率明顯高于乙組(P<0.05)。
綜上所述,人工關節置換術治療糖尿病合并股骨粗隆間骨折患者的臨床效果更為理想,且安全性較高,不僅有利于患者的關節功能的盡快恢復,對術后血糖控制也有著積極的影響。
[參考文獻]
[1]? 張龍,武曉穎.辛伐他汀對老年性股骨粗隆間骨折合并2型糖尿病患者骨質愈合的臨床研究[J].海南醫學院學報,2017, 23(5):648-650.
[2]? 張峰,高云華.老年股骨粗隆間骨折合并糖尿病的治療觀察[J].糖尿病新世界,2017,20(13):13-14.
[3]? 唐咸敏,李強,趙樹琦,等.不同內固定法在治療老年糖尿病患者股骨粗隆間骨折的近遠期效果比較[J].糖尿病新世界,2018,21(4):37-39.
[4]? 侯黎升,白雪東,何勍,等.老年股骨粗隆間骨折術后不愈合1例[J].中國骨與關節損傷雜志,2017,32(6):666-667.
[5]? 蒲曉鵬,許可,李玉福,等.1型糖尿病患者合并股骨粗隆間及股骨干骨折1例[J].臨床合理用藥雜志,2017,10(7):158-159.
(收稿日期:2019-12-05)
[作者簡介] 徐占輝(1979-),男,山東濰坊人,本科,副主任醫師,研究方向:骨科關節方面研究。

