導(dǎo)樂分娩鎮(zhèn)痛儀與椎管內(nèi)麻醉在產(chǎn)婦分娩中的臨床效果比較
喬艷花
天津市河西區(qū)婦產(chǎn)科醫(yī)院婦產(chǎn)科 (天津 300202)
分娩是女性特殊的生理過程,部分孕婦由于懼怕分娩時所產(chǎn)生的劇烈疼痛而選擇剖宮產(chǎn),這是導(dǎo)致剖宮產(chǎn)率上升的主要因素之一。隨著社會的不斷發(fā)展,醫(yī)療服務(wù)模式不斷改變,人們對分娩鎮(zhèn)痛的要求也不斷提高。椎管內(nèi)麻醉是目前產(chǎn)婦分娩過程中常用的鎮(zhèn)痛方法,鎮(zhèn)痛效果確切,但該方法為有創(chuàng)操作,對操作者技術(shù)要求較高,致使該方法無法在基層醫(yī)院廣泛應(yīng)用[1]。導(dǎo)樂分娩鎮(zhèn)痛儀是一種非藥物、無創(chuàng)傷的低頻神經(jīng)、肌肉刺激儀,操作簡單,且鎮(zhèn)痛效果良好[2]。基于此,本研究旨在比較導(dǎo)樂分娩鎮(zhèn)痛儀與椎管內(nèi)麻醉在產(chǎn)婦分娩中的臨床效果,現(xiàn)報道如下。
1 資料與方法
1.1 一般資料
回顧性分析2018年2月至2019年3月于我院進(jìn)行分娩的84例產(chǎn)婦的臨床資料,根據(jù)麻醉方案的不同分為對照組和試驗組,每組42例。對照組年齡23~32歲,平均(27.43±3.56)歲;孕周36~41周,平均(38.28±1.03)周;初產(chǎn)婦31例,經(jīng)產(chǎn)婦11例。試驗組年齡22~33歲,平均(27.81±3.49)歲;孕周36~40周,平均(38.14±0.97)周;初產(chǎn)婦30例,經(jīng)產(chǎn)婦12例。兩組一般資料比較,差異無統(tǒng)計學(xué)意義(P>0.05),具有可比性。納入標(biāo)準(zhǔn):足月單胎妊娠;產(chǎn)前B超及各項實驗室檢查指標(biāo)均正常;臨床資料與影像學(xué)資料均完整。排除標(biāo)準(zhǔn):合并妊娠糖尿病者;凝血功能障礙者;嚴(yán)重器官衰竭者。
1.2 方法
對照組給予椎管內(nèi)麻醉鎮(zhèn)痛:產(chǎn)婦宮口開至2~3 cm時,針對無羊水Ⅲ度污染者給予L3~4或L2~3硬外膜穿刺,向頭側(cè)置管3~4 cm,注入2%利多卡因(江蘇朗歐藥業(yè)有限公司,國藥準(zhǔn)字H32023258,規(guī)格:5 ml︰50 mg)3 ml,觀察5 min,確定無中毒癥狀及不良反應(yīng),注入2%利多卡因5 ml為首次沖擊量,針刺測試麻醉效果,調(diào)整麻醉平面在T10以下,硬外膜導(dǎo)管接鎮(zhèn)痛泵,以6~10 ml/h的速度注入2%利多卡因和0.1%羅哌卡因(河北一品藥業(yè),國藥準(zhǔn)字H20113463,規(guī)格:10 ml︰75 mg)混合液,直至宮口全開,關(guān)閉鎮(zhèn)痛泵。
試驗組給予導(dǎo)樂分娩鎮(zhèn)痛儀鎮(zhèn)痛:儀器選擇中國導(dǎo)樂集團生產(chǎn)的型號為GT-4A型導(dǎo)樂分娩鎮(zhèn)痛儀,產(chǎn)婦宮口開至2~3 cm時,連接導(dǎo)樂儀,根據(jù)產(chǎn)婦耐受程度調(diào)節(jié)電流強度,反復(fù)遞減,直至宮口全開時停用。
1.3 臨床評價
(1)采用視覺模擬評分法(visual analogue scale,VAS)[3]評估兩組宮口開6 cm時及宮口開9 cm時的疼痛程度,分值0~10分,評分與疼痛程度成正比。(2)記錄兩組各產(chǎn)程時間。(3)分別于第一產(chǎn)程及產(chǎn)后5 min,采集兩組空腹靜脈血3 ml,離心后通過酶聯(lián)免疫吸附法檢測疼痛應(yīng)激因子水平,包括神經(jīng)肽Y(NPY)及神經(jīng)生長因子(NGF)。
1.4 統(tǒng)計學(xué)處理
2 結(jié)果
2.1 VAS評分
兩組宮口開6 cm時及宮口開9 cm時的VAS評分比較,差異均無統(tǒng)計學(xué)意義(P>0.05),見表1。
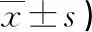
表1 兩組VAS評分比較(分,
2.2 產(chǎn)程
試驗組第一產(chǎn)程活躍期及第二產(chǎn)程時間均短于對照組,差異均有統(tǒng)計學(xué)意義(P<0.05);兩組第三產(chǎn)程時間比較,差異無統(tǒng)計學(xué)意義(P>0.05),見表2。

表2 兩組各產(chǎn)程時間比較
2.3 疼痛應(yīng)激因子
兩組第一產(chǎn)程及產(chǎn)后5 min時的NPY、NGF水平比較,差異均無統(tǒng)計學(xué)意義(P>0.05),見表3。
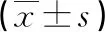
表3 兩組疼痛應(yīng)激因子水平比較
3 討論
在陰道分娩過程中,由于宮縮、胎頭下降擴張腹壁及宮頸組織,過度牽拉肌筋膜組織及盆底腹膜,引起中度以上的疼痛。據(jù)統(tǒng)計,95%以上的孕婦對分娩存在恐懼,90%以上的孕婦渴望分娩鎮(zhèn)痛,但由于我國分娩鎮(zhèn)痛尚處于起步階段,分娩鎮(zhèn)痛率仍較低,導(dǎo)致剖宮產(chǎn)率逐年上升[4],因此,選擇一種安全、有效、產(chǎn)婦易接受的分娩鎮(zhèn)痛方式以減輕產(chǎn)婦分娩疼痛,對提高自然分娩率并確保其安全顯得尤為重要。
椎管內(nèi)麻醉是于蛛網(wǎng)膜下腔或硬膜外腔一次性注入微量鎮(zhèn)痛藥物及小劑量麻醉藥物,對支配陰道和子宮的感覺神經(jīng)產(chǎn)生阻滯作用,達(dá)到鎮(zhèn)痛效果的方法;在阻滯鎮(zhèn)痛作用消失前,通過微量泵小劑量持續(xù)給藥,延長鎮(zhèn)痛時間,維持產(chǎn)婦良好體力及心理狀態(tài),在鎮(zhèn)痛過程中,產(chǎn)婦清醒,能夠感受到宮縮存在,宮口全開后停止給藥,減少麻醉藥物對腹壁和盆底肌力的影響,確保產(chǎn)婦能夠主動配合完成分娩過程,同時保證分娩安全性[5]。但該方式在臨床實際應(yīng)用中存在一定局限,椎管內(nèi)麻醉為有創(chuàng)操作,部分基層醫(yī)院由于技術(shù)有限無法進(jìn)行。
導(dǎo)樂分娩鎮(zhèn)痛儀是通過D-T波持續(xù)激活技術(shù),調(diào)動人體分泌阿片肽(鎮(zhèn)痛物質(zhì)),阻斷來自子宮底、子宮體和產(chǎn)道的痛感神經(jīng)傳導(dǎo)通路,使其擴散至水平方向,達(dá)到顯著、持續(xù)的鎮(zhèn)痛效果。該方式能夠讓產(chǎn)婦在舒適、母嬰安全的狀態(tài)下順利自然分娩,易于被產(chǎn)婦及家屬接受[6]。本研究結(jié)果顯示,兩組宮口開6 cm時及宮口開9 cm時VAS評分及兩組第一產(chǎn)程及產(chǎn)后5 min時NPY、NGF水平比較,差異無統(tǒng)計學(xué)意義(P>0.05),表明兩種分娩鎮(zhèn)痛方式在產(chǎn)婦分娩過程中的鎮(zhèn)痛效果相似;試驗組第一產(chǎn)程活躍期及第二產(chǎn)程時間均短于對照組(P<0.05),兩組第三產(chǎn)程時間無明顯差異(P>0.05),這是因為在椎管內(nèi)麻醉過程中,麻醉藥物可對陰部及盆底肌肉產(chǎn)生一定的阻滯作用,對子宮收縮產(chǎn)生影響,而第三產(chǎn)程給予足量促子宮收縮劑可獲得顯著的鎮(zhèn)痛效果。
綜上所述,導(dǎo)樂分娩鎮(zhèn)痛儀在產(chǎn)婦分娩過程中的鎮(zhèn)痛效果與椎管內(nèi)麻醉效果相似,且可縮短第一產(chǎn)程活躍期及第二產(chǎn)程。

