快速康復護理用于婦科腫瘤圍手術期的應用價值
黎彩霞,李六民,李博林,趙碧霞,胡迎春 (中山市小欖人民醫院婦產科,廣東 中山 528415)
婦科腫瘤分為良性與惡性,其中良性腫瘤是育齡期婦女常發性疾病,一般以20~40歲為高發,可發生于生殖道任何部位,以子宮肌瘤、卵巢腫瘤最為常見[1]。惡性腫瘤現如今發病率及死亡率逐年上升,卵巢癌、宮頸癌及子宮內膜癌等是婦產科臨床上常見的惡性腫瘤。而無論何種腫瘤類型,早發現、早治療均為最佳方法[2]。目前尚無特效藥物手段可以幫助患者恢復健康,臨床主要使用的手段為手術干預,以徹底切除腫瘤為目的,采取的手術方式以傳統開腹手術、微創腹腔鏡手術為主流的手術治療手段,以達到較好的康復效果[3]。而在患者圍手術期間的康復效果,決定了患者的術后情況。快速康復理念為促進術后恢復的綜合干預方案,是一種多模式優化方案,是指有循證醫學證據的,通過術前、術中和術后的一系列優化措施達到降低手術應激,加快患者術后康復,減少并發癥發生率,改善外科手術患者預后的一系列干預措施的總和。本文選取80例婦科腫瘤擬行婦科腫瘤手術患者為研究對象,探討快速康復用于婦科腫瘤圍手術期的應用價值。現報告如下。
1 資料與方法
1.1一般資料:選取2018年1月~2019年12月收治的80例婦科腫瘤擬行婦科腫瘤手術患者為研究對象,隨機分成對照組與試驗組各40例,對照組患病時間1.3個月~10.6年,平均(3.2±0.4)年,年齡29~71歲,平均(42.3±3.0)歲,接受微創腹腔鏡手術者31例(77.50%),接受傳統開腹手術者9例(22.50%)。術后病理診斷為惡性腫瘤者17例(42.50%);試驗組患病時間1.9個月~11.2年,平均(3.7±0.3)年,年齡27~75歲,平均(41.7±3.2)歲,接受微創腹腔鏡手術者30例(75.00%),接受傳統開腹手術者10例(25.00%)。術后病理診斷為惡性腫瘤者16例(40.00%)。兩組一般資料比較,差異無統計學意義(P>0.05)。本研究經本院醫學倫理委員會同意。納入標準[4]:婦科腫瘤診斷明確;符合手術指征;可配合手術治療;可配合術后康復干預;知情同意;依從性較高。排除標準[5]:認知、溝通、智力障礙;有手術、麻醉禁忌證;心理依從性極差;對醫護不信任;主動退出的患者。
1.2方法:對照組患者實施常規圍手術期康復護理干預:包括術前指導,幫助患者做好術前準備,待患者安返病房后,實施術后常規護理。試驗組患者實施快速康復護理:①術前:護理人員對患者的基本情況進行較為仔細的了解,并進行針對性的術前健康宣講及心理輔導。健康宣講主要幫助患者了解手術的基本流程,提升患者的認知,減少相關恐懼心理,提高對手術的配合度;心理輔導主要是提升患者在治療及護理過程中的配合度。②手術優化:主要方法為利于術后鎮痛的腰叢阻滯復合喉罩通氣下的快通道靜脈麻醉。③術后:早進食以縮短禁食時間,加強高蛋白質和維生素的攝入,多食水果、蔬菜;術后可以進行適當的活動,于術后1 d協助患者下肢肌肉按摩,并適當抬高患肢促血液循環。同時術后采取子午流注治療儀緩解非切口疼痛情況。于術后2 d指導患者肌張力訓練,包括屈伸關節、收縮股四頭肌等。協助患者早期下床活動,完成早期康復。
1.3評價標準[6]:對比分析兩組患者圍手術期指標,干預前、后醫院焦慮抑郁量表評分,并發癥發生情況及住院時間。圍手術期指標主要針對術后首次下床、腸鳴音恢復、排氣、排便、拆線時間。醫院焦慮抑郁量表以HAD代表評定抑郁和焦慮的狀況。A代表焦慮,D代表抑郁,每個項目均分為4級評分。總分0~7分代表無抑郁或焦慮,總分8~10分代表可能或“臨界”抑郁或焦慮,總分11~20分代表可能有明顯抑郁或焦慮。統計患者住院期間感染(包括切口感染、肺部感染、尿路感染)、導尿管相關性感染、下肢深靜脈血栓(DVT)等,并統計住院時間。

2 結果
2.1兩組患者圍手術期指標比較:試驗組患者術后首次下床、腸鳴音恢復、排氣、排便、拆線時間明顯短于對照組,差異具有統計學意義(P<0.001)。詳見表1。


組別例數術后首次下床(h)腸鳴音恢復(h)排氣(h)排便(h)拆線(d)試驗組4010.25±2.3612.83±1.8314.25±2.0116.43±2.525.63±0.97對照組4015.81±3.0217.56±2.1620.43±3.5722.96±3.287.38±1.18t值9.17510.5679.5409.9857.246P值0.0000.0000.0000.0000.000
2.2兩組患者干預前、后醫院焦慮抑郁量表評分比較:兩組患者在干預前醫院焦慮抑郁量表評分差異無統計學意義(P>0.05)。兩組患者經干預后HAD-D、HAD-A評分均明顯下降,其中試驗組患者HAD-D、HAD-A評分顯著低于對照組,經比較差異有統計學意義(P<0.001)。詳見表2。
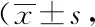

組別例數HAD-D干預前干預后t值P值HAD-A干預前干預后t值P值試驗組4013.86±1.258.42±0.6724.2590.00014.77±1.389.12±1.0320.7510.000對照組4013.91±1.1710.83±1.4210.5870.00014.78±1.4111.96±1.259.4650.000t值0.1859.7080.03211.089P值0.8540.0000.9750.000
2.3兩組患者并發癥發生情況及住院時間比較:試驗組患者住院期間并發癥發生率(2.50%)明顯少于對照組(20.00%),且試驗組患者住院時間明顯短于對照組,差異具有統計學意義(P<0.05)。詳見表3。
表3 兩組患者并發癥發生情況及住院時間比較

組別例數并發癥[例(%)]感染導尿管相關性感染DVT總計住院時間(x±s,d)試驗組4001(2.50)01(2.50)9.61±1.26對照組403(7.50)4(10.00)1(2.50)8(20.00)13.53±1.45χ2/t值6.13512.906P值0.0130.000
3 討論
在婦科腫瘤患者中,為保證治療效果,首選手術切除病變組織達到治愈,而無論腫瘤為良性還是惡性,均以手術治療也可以獲得較好的預后。在患者接受手術治療后,僅為康復的第一步,而術后的恢復直接關系到患者最終康復的效果。在常規的術后康復中,護理人員多遵醫囑完成日常護理工作,因此護理不夠全面。而快速康復理念作為新的、改良的圍術期治療辦法,最早由Henrik Kehlet丹麥外科醫生提出,顛覆了傳統圍手術期治療方案原則[7]。伴隨著此理念被臨床所接受,得到廣泛應用,獲得了較好的效果。自從快速康復外科首次應用到婦科手術并取得成功。此理念的優點:①促進患者術后胃腸功能盡早恢復;②增強患者肌肉強度及運動能力;③增加患者蛋白質攝入量及口服攝入能量;④降低患者術后并發癥的發病率;⑤促使患者術后快速康復,縮短住院時間。本研究中實施快速康復干預后,試驗組患者術后首次下床、腸鳴音恢復、排氣、排便、拆線時間明顯短于對照組,差異具有統計學意義(P<0.001);兩組患者在干預前醫院焦慮抑郁量表評分比較,差異無統計學意義(P>0.05)。兩組患者經干預后HAD-D、HAD-A評分均明顯下降,其中試驗組患者HAD-D、HAD-A評分顯著低于對照組(P<0.001);試驗組患者住院期間并發癥發生率(2.50%)明顯少于對照組(20.00%),且試驗組患者住院時間明顯短于對照組,差異具有統計學意義(P<0.05)。筆者認為,在臨床中,護理工作效果的重要性有目共睹,而目前護患比例失調、獎懲制度缺失為護理工作停滯不前的重要因素。因此在護理管理中,應注意彈性排班制度及明確的獎懲制度,以提升護理人員工作的積極性。本組研究結果與Philp S等研究[8]結果相近。
綜上所述,在婦科惡性腫瘤患者圍手術期間,實施快速康復干預,可明顯縮短患者術后首次下床、腸鳴音恢復、排氣、排便、拆線時間等圍手術期相關指標,減少患者住院期間的不良情緒,有效地降低了術后并發癥的發生,縮短了患者住院時間,效果理想。值得推廣。

