高流量濕化氧療聯合激素治療重癥哮喘效果及對氣道炎癥水平的影響
萬綺琪 甘華林 甘長友 鄧偉棠

【摘要】 目的:探究高流量濕化氧療聯合激素治療重癥哮喘的效果及對氣道炎癥水平的影響。方法:選擇2018年4月1日-2019年7月30日來本院就診的重癥哮喘患者60例,采用隨機數字表法將患者分為對照組和試驗組,各30例。所有患者均給予常規的綜合治療,對照組在常規綜合治療的基礎上采用鼻導管或面罩吸氧,試驗組在常規綜合治療的基礎上給予經鼻高流量濕化氧療。對比兩組輔助通氣后3、12、24、72 h的動脈血pH值、心率、動脈血氧分壓(PaO2)、動脈血二氧化碳分壓(PaCO2);比較兩組治療前后的氣道炎癥因子水平;比較兩組哮喘病情從危重度緩解到中度的時間、無創通氣無效改為有創機械通氣的發生率。結果:通氣后3、12、24、72 h,試驗組的pH、HR、PaO2以及PaCO2均優于對照組(P<0.05);治療后,試驗組的IL-25和ET-1水平均明顯比對照組更低(P<0.05);試驗組哮喘病情從危重度緩解到中度的時間短于對照組(P<0.05);試驗組無創通氣無效改為有創機械通氣的發生率明顯低于對照組(P<0.05)。結論:高流量濕化氧療聯合激素治療重癥哮喘效果突出,能夠有效改善患者的氣道炎癥水平。
【關鍵詞】 高流量濕化氧療 激素 重癥哮喘 炎癥水平
[Abstract] Objective: To investigate the effect of high flow humidification oxygen theropy combined with hormone on severe asthma and its effect on airway inflammation. Method: A total of 60 patients with severe asthma admitted to our hospital from April 1, 2018 to July 30, 2019 were selected. The patients were divided into control group and experimental group according to the radom number table method, 30 cases in each group. All patients received conventional comprehensive treatment, the control group received nasal catheter or mask oxygen on the basis of conventional comprehensive treatment, and the experimental group received transnasal high flow humidification oxygen on the basis of conventional comprehensive treatment. pH, heart rate, partial arterial oxygen pressure (PaO2) and partial arterial carbon dioxide pressure (PaCO2) of the two groups were compared at 3, 12, 24 and 72 h after assisted ventilation; the levels of airway inflammatory cytokines before and after treatment were compared between the two groups; the time from critical to moderate remission of asthma and the incidence of noninvasive mechanical ventilation instead of noninvasive ventilation were compared between the two groups. Result: At 3, 12, 24, 72 h after ventilation, pH, HR, PaO2 and PaCO2 in the experimental group were all better than those in the control group (P<0.05). After treatment, the levels IL-25 and ET-1 in the experimental group were significantly lower than those in the control group (P<0.05). The remission time from critical severity to moderate in the experimental group was shorter than that in the control group (P<0.05). The incidence of non-invasive ventilation in the experimental group was significantly lower than that in the control group (P<0.05). Conclusion: High flow of humidified oxygen therapy combined with hormone treatment of severe asthma is effective, can effectively improve the level of airway inflammation in patients.[Key words] High flow humidification oxygen therapy Hormone Severe asthma Inflammation levelsFirst-authors address: The Fourth Peoples Hospital of Nanhai District in Foshan City, Foshan 528000, China
哮喘是呼吸科常見的氣道炎性疾病,近年來隨著工業的不斷發展以及環境的不斷惡化,哮喘在臨床中的發病率越來越高,在世界范圍內都是一種多發病和常見病,目前全球的哮喘患者至少在3億以上,嚴重危害人們的身體健康和生命安全,同時也給社會帶來了巨大的經濟負擔。重癥哮喘是指哮喘嚴重急性發作的情況,相關的研究表明,對于輕度以及中度的支氣管哮喘大部分都能夠自行逆轉,或者積極給予對癥治療之后很好地控制癥狀,但是重癥哮喘卻難以通過單純的藥物治療來控制疾病[1-2]。重癥哮喘疾病難以控制,會對患者的生活質量甚至生命安全造成嚴重的危害,并且重癥哮喘患者會頻繁發作,所以需要非常高的醫療費用。雖然在總哮喘人數中,重癥哮喘所占的比例并不高,僅有5.99%,但是重癥哮喘患者花費的醫療費用卻在總哮喘患者花費的醫療費用中占一半的比重[3]。因此,臨床上對于重癥哮喘應該積極探索有效的治療手段,提高重癥哮喘的診斷治療水平,不僅能從整體上對哮喘這一疾病進行更好地控制,同時還能降低醫療成本。無創呼吸機是治療重癥哮喘的一種新型方法,其能夠在較短的時間內幫助患者解除組織缺氧的問題,從而改善患者的氧合,以更好地控制疾病,促進疾病快速痊愈。基于此,為了探究一種對重癥哮喘有效的治療手段,本次研究以60例重癥患者為對象進行研究,其中30例采用高流量濕化氧療聯合激素治療的效果顯著,現將研究結果報道如下。
1 資料與方法
1.1 一般資料 選擇2018年4月1日-2019年7月30日來本院就診的重癥哮喘患者60例,納入標準:符合2016年中華醫學會哮喘學組制定的《支氣管哮喘防治指南》中重癥哮喘的診斷標準,所有的患者均有明確的哮喘病史。排除標準:合并惡性腫瘤;合并COPD、心力衰竭等疾病者;認知障礙;精神疾病者。采用隨機數字表法將患者分為對照組和試驗組,各30例。本次研究經醫院倫理委員會批準,所有患者均對本次研究知情同意,并簽署了知情同意書。
1.2 方法 所有重癥哮喘患者入院之后均給予常規的綜合治療,給予糖皮質激素抗炎、特布他林祛痰,糖皮質激素選擇布地奈德混懸液(生產廠家:AstraZeneca Pty Ltd,批準文號:注冊證號H20140475,規格:2 mL︰1 mg),霧化吸入給藥,2 mL/次,2次/d;特布他林選擇硫酸特布他林霧化液(生產廠家:AstraZeneca AB,批準文號:注冊證號H20140108,規格:2 mL︰5 mg),霧化給藥,0.5 mg/次,3次/d。兩組均連續用藥兩周。對照組在常規綜合治療的基礎上采用鼻導管或面罩吸氧,試驗組在常規綜合治療的基礎上給予經鼻高流量濕化氧療。
1.3 觀察指標 (1)觀察對比兩組輔助通氣后3、12、24、72 h的動脈血pH值、心率、動脈血氧分壓(PaO2)、動脈血二氧化碳分壓(PaCO2)等。(2)比較兩組治療前后的氣道炎癥因子(IL-25、ET-1)水平。(3)比較兩組哮喘病情從危重度緩解到中度的時間。其中重度是指癥狀持續并限制日常活動,夜間癥狀頻繁,FEV1或者PEF<60%預計值;中度是指癥狀每天發作時會影響日常活動,夜間癥狀>1次/周,FEV1或者PEF在60%~80%預計值。(4)比較兩組無創通氣無效改為有創機械通氣的發生率。
1.4 統計學處理 采用SPSS 18.0軟件對所得數據進行統計分析,計量資料用(x±s)表示,比較采用t檢驗;計數資料以率(%)表示,比較采用字2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組一般資料比較 兩組患者一般資料比較,差異均無統計學意義(P>0.05),具有可比性,見表1。
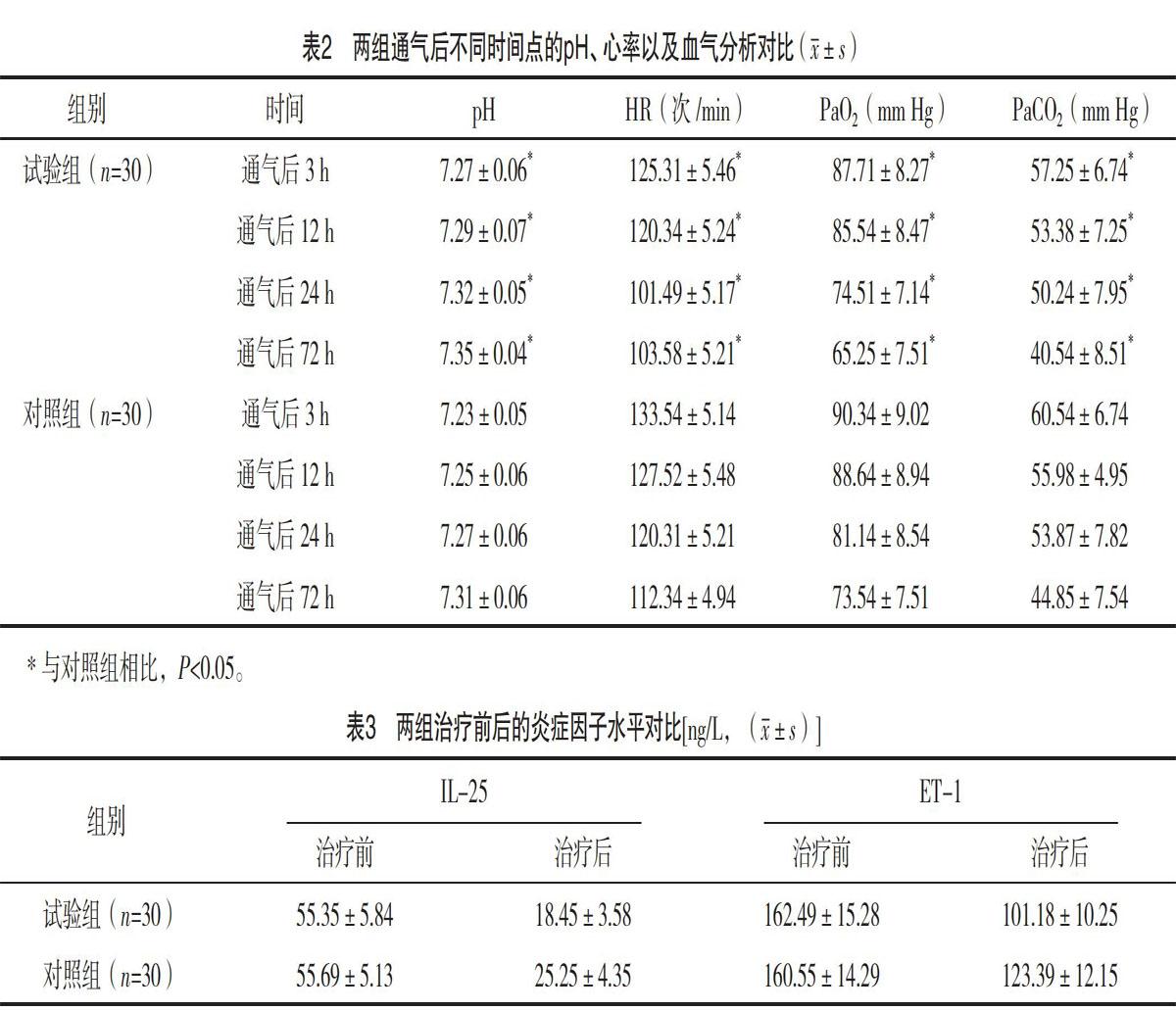
2.2 兩組通氣后不同時間點的pH、心率以及血氣分析對比 通氣后3、12、24、72 h,試驗組的pH、HR、PaO2以及PaCO2均優于對照組,差異均有統計學意義(P<0.05),見表2。
2.3 兩組治療前后的炎癥因子水平對比 治療前,兩組患者的炎性因子水平比較,差異均無統計學意義(P>0.05);治療后,試驗組患者的IL-25和ET-1均明顯比對照組的更低,差異均有統計學意義(P<0.05)。見表3。
2.4 兩組哮喘病情從危重度緩解到中度的時間比較 試驗組哮喘病情從危重度緩解到中度的時間為(3.51±0.57)d,對照組哮喘病情從危重度緩解到中度的時間為(5.68±0.84)d,試驗組的時間要明顯比對照組的更短,差異有統計學意義(P<0.05)。
2.5 兩組的無創通氣無效改為有創機械通氣的發生率對比 試驗組中僅有1例無創通氣無效改為有創機械通氣,氣管插管率為3.33%(1/30),對照組中有8例無創通氣無效改為有創機械通氣,氣管插管率為26.67%(8/30),試驗組的無創通氣無效率要明顯比對照組的更低,差異有統計學意義(P<0.05)。
3 討論
重癥哮喘是哮喘發展到非常嚴重的一種狀況,并且也是導致哮喘死亡的重要原因,重癥哮喘發作時可以在幾分鐘之內便危及患者的生命,并引發氣胸、肺部感染、肺衰竭等。臨床上一般采用藥物治療哮喘,主要通過激素類藥物對患者的氣道炎癥反應進行控制,從而控制疾病的進展。臨床上治療哮喘使用的藥物主要有兩類,分別為快速緩解藥物和長期控制藥物,其中快速緩解藥物常見的包括短效口服β2受體激動劑、甲基黃嘌呤、全身性皮質激素、短效吸入型β2受體激動劑、抗膽堿能藥物等,而長期控制用藥包括吸入型糖皮質激素、甲基黃嘌呤、白三烯調節劑、口服長效β2激動劑等[4-5]。
對于重癥哮喘患者,其治療難度非常大,采用一般的藥物治療難以取得良好的效果,而機械通氣則能夠為患者提供呼吸支持,在短時間內改善患者組織缺氧的情況。機械通氣分為兩類,有創和無創,其中有創需要將患者的氣管切開或者經過氣管插管,然后連接呼吸機,這會對患者造成一定的損傷,導致患者在治療的過程中出現各種并發癥,包括氣道黏膜損傷或者肺炎等,這在臨床上處理起來也比較麻煩[6]。而無創通氣是指通過口鼻面罩等無創的連接方式來連接呼吸機,近年來無創通氣在臨床中得到了較為廣泛的應用,已經慢慢取代無創通氣,現階段已經成為急性心源性肺氣腫以及哮喘急性發作等多種原因導致的呼吸衰竭的最主要治療手段。采用面罩等方式來進行無創機械通氣,雖然不會對患者造成損傷,但是也存在著一定的缺陷。例如對患者氣道的濕化不夠、吸氧濃度難以精準調節等,導致患者在治療過程中呼吸道干燥,痰液也容易變得黏稠而難以咳出,從而不利于患者疾病的康復,甚至還會對患者的面部造成壓迫進而出現破損,使得患者拒絕使用面罩通氣[7]。除此之外,采用面罩吸氧吸入的氧氣流量非常小,還遠遠達不到成人自主吸氣的吸氣峰流量,并且給患者造成的感受比較差,患者容易感到不舒適,也會影響患者的正常進食。
近年來,由于我國的醫學技術和醫學設備在不斷進步和發展,臨床上也出現了一些新型的無創呼吸支持手段。經鼻高流量濕化氧療近年來在臨床中得到了非常廣泛的應用,將其應用到臨床中,主要是通過鼻塞導管來輸送高流量的混合氣體,其使用的鼻塞導管非常柔軟,在使用的過程中并不會對患者的鼻部造成損傷,可輸送相對濕度100%的混合氣體,氣體的溫度也可保持在31~37 ℃,并且能夠對氧濃度和流量進行調節,調節的范圍非常廣,可以結合患者的實際需求來進行調節[8-10]。采用經鼻高流量濕化氧療可以對機體的鼻咽部進行沖刷,并產生一定的氣道正壓,以促進機體的肺泡開放,由于其提供的混合氣體是經過濕化和溫化的,所以可大大提升治療過程中患者的舒適度,大大提高患者對氧療的耐受,尤其是對于老年患者來說,能夠提高患者的接受程度[11]。對于重癥哮喘患者給予經鼻高流量濕化氧療,將濕化和加溫的氧氣提供給患者,能夠取得良好的糾正缺氧的效果,促使患者的呼吸參數改善,從而取得良好的治療效果。
對于重癥哮喘患者來說,患者在哮喘發作時的呼吸會加快并加深,此時水分就會加快流失,一些小支氣管內的痰液就會變得非常黏稠,從而不容易咳出,如果沒有及時咳出將會造成小支氣管的堵塞,從而使患者出現呼吸困難的情況[12]。而經鼻高流量濕化氧療能夠沖洗患者鼻咽部的無效腔,并濕化氣道,從而幫助患者將痰液有效排出。經鼻高流量濕化氧療能夠將混合氣體進行濕化和溫化,將干冷的氣體轉化為人體感覺到最舒適的溫度和濕度,這樣的氣體進入到人體之后不會對人體的氣道造成刺激,能夠有效確保機體的氣道纖毛運動保持良好的生理功能,此時氣道纖毛就能很好地發揮自身的作用來將氣道的分泌物排出,避免患者出現肺不張的情況,同時最直接的效果就是促進患者缺氧狀況的改善。相關的研究表明,和常規的氧療以及無創通氣相比,經鼻高流量濕化氧療表現出更大的優勢,其能夠有效提升患者的舒適度,減少炎性因子的釋放,降低缺氧對患者造成的損害,從而使患者疾病治療的周期縮短,這能夠有效降低患者的死亡率,減少各種危險事件的發生,促使患者的預后得到改善[13]。
哮喘本身就屬于一種氣道慢性炎癥性疾病,而這種氣道慢性炎癥會增加氣道的高反應性,導致人體出現反復的氣急、喘息、咳嗽和胸悶。炎癥不僅是造成哮喘發生的重要危險因素,同時也是導致哮喘急性發作的危險因素,氣道炎癥和哮喘的癥狀發展具有非常緊密的關系[14]。可以說,正是在炎癥介質的作用下才使得機體分泌黏液、腫脹、刺激神經以及出現上皮損傷,表現出各種哮喘的發病癥狀。因此,對于哮喘的治療,激素治療是基礎的治療,只不過對于重癥哮喘患者來說,僅僅依賴于激素治療取得的效果并不理想,但是激素依然是最基本的治療手段。由于哮喘的發生和炎癥反應有著密切的關聯,因此臨床上也可以通過炎癥因子的水平對哮喘的治療及預后進行評價。IL-25是一種促炎性因子,其主要是由Th2細胞分泌的,能夠促進嗜酸性粒細胞在機體氣道黏膜組織中浸潤,并將中性粒細胞激活,從而使機體的氣道炎性損傷加重[15]。因此,可以通過IL-25水平來了解哮喘患者的病情嚴重程度,也可以通過這一指標來了解患者的預后,IL-25水平越低,說明患者的炎性癥狀越輕,患者的預后越好。ET-1同樣是一種炎性因子,其可以反映血管內皮細胞功能,能夠收縮支氣管平滑肌和血管,同時促進氣道黏膜毛細血管通透性增強,最終引發氣道的高反應性,而氣道高反應性是哮喘的重要表現,會對機體的氣道組織造成損傷。因此,臨床上也可以通過ET-1水平來了解哮喘患者的預后[16]。
雖然經鼻高流量濕化氧療在重癥哮喘的治療中具有良好的效果,但是在實際使用的過程中也存在著一定的風險,對于臨床工作者來說,一定要對這些風險做到心中有數,并針對患者的實際情況選擇最佳的治療方案,如果選擇了經鼻高流量濕化氧療,則應該事先將可能出現的風險考慮進去,并制定最佳的預防措施。經鼻高流量濕化氧療作為一種新型的氧療方式能夠有效改善患者的氧合,但是在實際臨床應用中也存在著一定的風險,例如進行經鼻高流量濕化氧療而耽誤了插管的時機,這樣一來可能會導致患者死亡,增加重癥哮喘的死亡率。因此,在將經鼻高流量濕化氧療應用到重癥哮喘患者中,一定要對患者的各項指標進行密切觀察,如果一旦發現相關的指標始終得不到改善,那么應該及時調整治療方案,把握轉換治療方案的時機[17-19]。除此之外,在經鼻高流量濕化氧療相關設備和儀器的使用過程中,如果臨床操作不當也可能會給患者帶來安全隱患,因此在操作過程中一定要格外注意,在上機之前一定要和患者保持良好的溝通,將治療的操作步驟以及目的等告知患者,以提升患者的配合度,在患者高度配合的情況下操作。另外,一定要針對患者的實際情況來選擇合適型號的鼻塞,鼻塞的固定帶松緊一定要調節好,不能固定太緊,否則會大大影響患者的舒適感,甚至造成患者的皮膚損傷。在對吸入的氣體進行濕化時,一定要避免濕度過度或者濕化不足,并且按照患者的實際情況來吸痰,避免痰無法咳出而堵塞窒息[20-22]。在經鼻高流量濕化氧療過程中的管路一定要加強巡視,及時處理管路積水的情況,避免患者誤吸入氣管中而引起嗆咳。如果有患者是張口呼吸的,在使用經鼻高流量濕化氧療時一定要囑咐患者要閉口呼吸。在氧療過程中每次使用完相關的設備和裝置都要做好消毒,對于管路或者鼻導管都應該專人專用,避免患者在治療過程中出現交叉感染的情況而加重疾病的進展。
本研究結果顯示,通氣后3、12、24、72 h,試驗組的pH、HR、PaO2以及PaCO2均優于對照組,差異均有統計學意義(P<0.05),從這一結果就可以看出經鼻高流量濕化氧療聯合激素治療重癥哮喘具有良好的效果,能夠有效改善患者的缺氧狀態;治療前,兩組患者的炎性因子水平比較,差異均無統計學意義(P>0.05);治療后,試驗組患者的IL-25和ET-1均明顯比對照組的更低,差異均有統計學意義(P<0.05),從這一結果就可以看出經鼻高流量濕化氧療聯合激素治療重癥哮喘對于患者氣道炎性反應有很好地改善作用;試驗組哮喘病情從危重度緩解到中度的時間為(3.51±0.57)d,對照組為(5.68±0.84)d,試驗組的時間要明顯比對照組的更短,差異有統計學意義(P<0.05);試驗組無創通氣無效改為有創機械通氣的發生率為3.33%,明顯低于對照組的26.67%,差異有統計學意義(P<0.05),從這一結果可以看出經鼻高流量濕化氧療聯合激素治療重癥哮喘能夠促進重癥哮喘患者的癥狀盡快減輕,在更短的時間內轉化為中度,同時無創通氣的有效率得到了良好地控制。
綜上所述,經鼻高流量濕化氧療聯合激素治療重癥哮喘的效果良好,能夠有效改善患者的缺氧情況,促進患者的癥狀盡快緩解,改善患者氣道的炎癥反應癥狀,從而對疾病進行控制,取得良好的治療效果。因此,臨床上應該將經鼻高流量濕化氧療聯合激素治療作為重癥哮喘優選的治療方案,將其在臨床中進行推廣和應用。
參考文獻
[1]羅惠玲,黃祥云,趙靜山.無創呼吸機聯合藥物治療對重癥哮喘患者療效及肺功能的影響[J].實用臨床醫藥雜志,2016,20(17):38-40.
[2]趙學章.對重癥哮喘患者聯合使用特布他林、布地奈德及愛全樂進行霧化吸入治療的效果分析[J].當代醫藥論叢,2015,20(2):131-132.
[3]于玲.無創呼吸機正壓通氣聯合布地奈德霧化吸入治療重癥哮喘的臨床效果[J].中國醫療器械信息,2016,22(4x):77-78.
[4]董煥瑞.無創呼吸機治療重癥哮喘12例臨床效果分析[J].當代醫學,2015,14(15):20-21.
[5]彭暉.無創呼吸機治療重癥支氣管哮喘的臨床效果觀察[J]. 臨床合理用藥雜志,2018,17(7):126-127.
[6]劉軍.布地奈德與復方異丙托溴銨氣霧劑聯合霧化吸入治療急診重癥哮喘的療效[J].實用臨床醫學,2015,16(6):25.
[7]肖維慶,劉湘櫻,邢煥略.無創呼吸機輔助常規藥物治療重癥哮喘的療效及對肺功能的影響[J].廣州醫藥,2018,49(3):93-95.
[8]付娟.無創呼吸機輔助通氣對重癥哮喘患者臨床療效和肺功能的影響及機制[J].承德醫學院學報,2017,35(5):388-390.
[9]陳天玉,梁紅.孟魯斯特聯合霧化吸入治療支氣管哮喘臨床療效觀察[J].世界最新醫學信息文摘,2017,17(20):82,84.
[10]雷麗,張萍.無創呼吸機在支氣管哮喘合并肺炎患者中的應用效果[J].中外醫學研究,2017,15(22):31-32.
[11]羅慕華,楊冰心,吳明法.特布他林聯合布地奈德霧化吸入治療兒童支氣管哮喘的療效及對血清TNF-α、IL-6水平與肺功能的影響[J].齊齊哈爾醫學院學報,2017,38(8):882-883.
[12]趙云青.無創呼吸機聯合藥物治療重度支氣管哮喘急性發作的療效觀察[J].現代實用醫學,2018,21(8):1049-1050.
[13]馬秀紅.無創呼吸機正壓通氣聯合布地奈德混懸液霧化吸入治療45例重癥支氣管哮喘患者的回顧性研究[J].山西醫藥雜志,2018,47(10):1179-1181.
[14]李佩娥,李先志.無創呼吸機治療重癥哮喘23例臨床觀察[J].基層醫學論壇,2016,20(34):4798-4800.
[15]林月嬌.無創呼吸機CPAP模式間斷治療重癥支氣管哮喘的療效研究[J].中國現代藥物應用,2018,12(10):36-37.
[16]張孝飛,楊瑞祥,王里松,等.觀察無創呼吸機正壓通氣結合普米克令舒霧化吸入治療重癥支氣管哮喘臨床效果[J].中國保健營養,2016,26(17):101-102.
[17]曲艷平,苑波,田巖.無創呼吸機治療重癥哮喘46例臨床觀察[J].世界最新醫學信息文摘,2016,16(23):254-255.
[18]陶麗.布地奈德與復方異丙托溴銨氣霧劑聯合霧化吸入對急診重癥哮喘的臨床價值[J].數理醫藥學雜志,2016,29(1):81-82.
[19]王玲,王蓓蓓,崔巖.無創呼吸機聯合常規藥物對重癥哮喘的治療效果[J].中國衛生工程學,2019,18(1):31-33.
[20]于法明,姜東亮,趙云,等.無創呼吸機聯合布地奈德混懸液霧化吸入對重癥支氣管哮喘患者癥狀改善及肺功能的影響[J].中國衛生工程學,2018,26(1):141-143.
[21]洪原城,宋媛媛,黃種杰,等.無創通氣聯合霧化吸入早期治療對重癥哮喘患者臨床癥狀及血氣指標的影響[J].熱帶醫學雜志,2016,16(10):1278-1280.
[22]王佩芳.三聯藥物霧化吸入對重癥哮喘患者的臨床療效及安全性觀察[J].中國基層醫藥,2017,24(11):1719-1723.
(收稿日期:2019-09-27) (本文編輯:張爽)

