四川省醫用輻射危害評價與控制技術的研究結果
馬橋,文湘閩,劉德明(通信作者),劉明哲,劉冉,賀良國
1 四川省疾病預防控制中心職業與輻射衛生所 (四川成都 610041);
2 四川省放射衛生技術服務質量控制中心 (四川成都 610041);
3 成都理工大學地學核技術四川省重點實驗室 (四川成都 610059)
近幾十年,核與輻射技術在醫學中得到了大力發展及廣泛應用,在給患者帶來巨大健康效益的同時,國民接受的輻射劑量也在不斷增加[1]。鑒于醫療照射輻射防護、質量控制以及對患者健康的影響,特在我省開展醫用輻射安全監測評價與控制技術的關鍵問題研究,為制定醫用輻射安全監測相關標準,及時發現放射診療過程中存在的安全問題并及時預警,避免發生過量照射和醫用輻射事故,降低公眾劑量負擔,實現醫用輻射危害的風險評估提供依據。
1 材料與方法
1.1 主要研究內容
1.1.1 放射診斷患者劑量調查
在全省10個市30余家醫院中選擇各種診斷程序20個體位、1 510例患者進行劑量調查,并建立放射診斷患者參考水平DRL。體位選擇方面,按照不同類型設備和不同投照體位抽樣;設備方面,行普通X 線攝影及數字X 線攝影,選擇包括頭顱(PA、LAT)、胸部(PA、LAT)、腹部(AP)、骨盆(AP)、腰椎(PA、LAT)及胸椎(PA、LAT)等部位;CT 包括頭顱、胸部、腹部、腰椎等部位檢測;乳腺X 線攝影(平片、CR、DR)包括正位和側斜位的腺體平均劑量(AGD)檢測。
1.1.2 放射治療輸出劑量核查
采用LiF(Mg,Ti)粉末劑量計、指形電離室及非參考條件光子線束支架和測量模體對5條6 MV 光子線束進行劑量核查,并建立標準劑量曲線[2-5]。
1.1.3 調強放射治療(IMRT)質量控制
采用TW31014型0.015 cc 針尖電離室測量7臺醫用電子加速器IMRT 系統小野輸出因子[6-10],并與TPS 計算值比較。
1.2 主要研究方法
1.2.1 放射診斷患者劑量調查
(1)抽樣:在全省10個市30余家醫院開展調查,每臺設備同一體位抽樣患者不少于10例。(2)X 線診斷患者劑量調查:年齡20~70歲;男性體重(67.5±12.5)kg,女性體重(62.5±12.5)kg;測量部位包括頭顱(PA、LAT)、胸部(PA、LAT)、腹部(AP)、骨盆(AP)、腰椎(PA、LAT)及胸椎(PA、LAT);采用TLD 測量X 線攝影成人患者入射體表劑量(ESD)。(3)CT 患者劑量測量:采用CT 劑量儀在兩種標準劑量模體(頭模和體模)上測量頭顱、胸部、腹部、腰椎等部位的CT 劑量指數,再計算劑量長度乘積(DLP)。(4)乳腺X 線攝影患者劑量測量:采用乳腺專用劑量儀測量模體入射空氣比釋動能Ka,i,計算患者正位和側位的AGD。
1.2.2 IMRT 設備小野輸出因子測量
(1)TPS 計算小野輸出因子:將30 cm×30 cm×30 cm 均勻固體水模體,經CT 頭部常規條件,層厚2.5 mm 掃描,影像傳給TPS 制定放射治療計劃;參考6 MV X 線,SSD=100 cm,水下10 cm,處方劑量10 Gy 條件下,分別算出多葉光柵形成的10 cm×10 cm、6 cm×6 cm、4 cm×4 cm、3 cm×3 cm、2 cm×2 cm 照射野的監督劑量(MU);所有計算值分別歸一到10 cm×10 cm,計算出所有小野的輸出因子,并與標準值比較;要求對于6 cm×6 cm、4 cm×4 cm、3 cm×3 cm 照射野,TPS 計算輸出因子與標準值的相對偏差為±2%以內,對于2 cm×2 cm 照射野,相對偏差為±3%以內[11-13]。(2)UNIDOS 劑量儀和TW31014型0.015 cc 電離室測量小野輸出因子:將0.015 cc電離室加適配器后置于30 cm×30 cm×30 cm 標準水模中的電離室插孔內,SSD=100 cm,6 MV X 線束條件下,劑量儀分別測量水下10 cm 處10 cm×10 cm、6 cm×6 cm、4 cm×4 cm、3 cm×3 cm、2 cm×2 cm 照射野讀數,監督單位為300 MU,所有照射野讀數分別歸一到10 cm×10 cm 照射野,計算小野輸出因子,并與標準值比較。
2 結果
2.1 患者劑量調查
2.1.1 X 線攝影調查醫院基本情況
在全省內選擇了30余家醫院1 510例患者進行X 線攝影患者典型劑量測量,X 線機選取結果為一級醫院普通X線攝影占54.5%,進口設備占9.2%,二、三級醫院均使用數字X 線攝影,二級醫院進口設備占62.5%,三級醫院進口設備占72.7%,見表1。
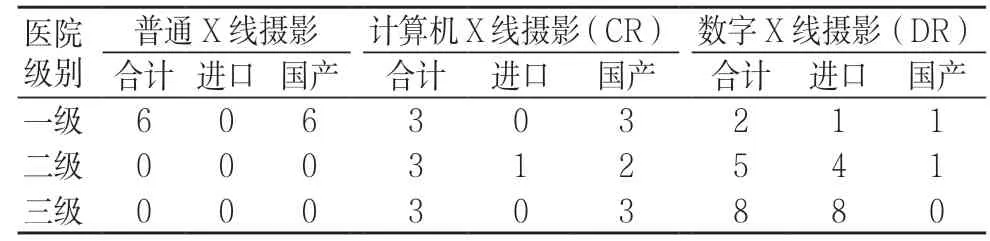
表1 各級醫院設備分類情況(家)
2.1.2 各部位受檢者體表劑量結果
一級醫院的頭顱(AP、LAT)、腹部、骨盆、腰椎(AP、LAT)、胸椎(AP)體表劑量高于二、三級醫院,見表2。
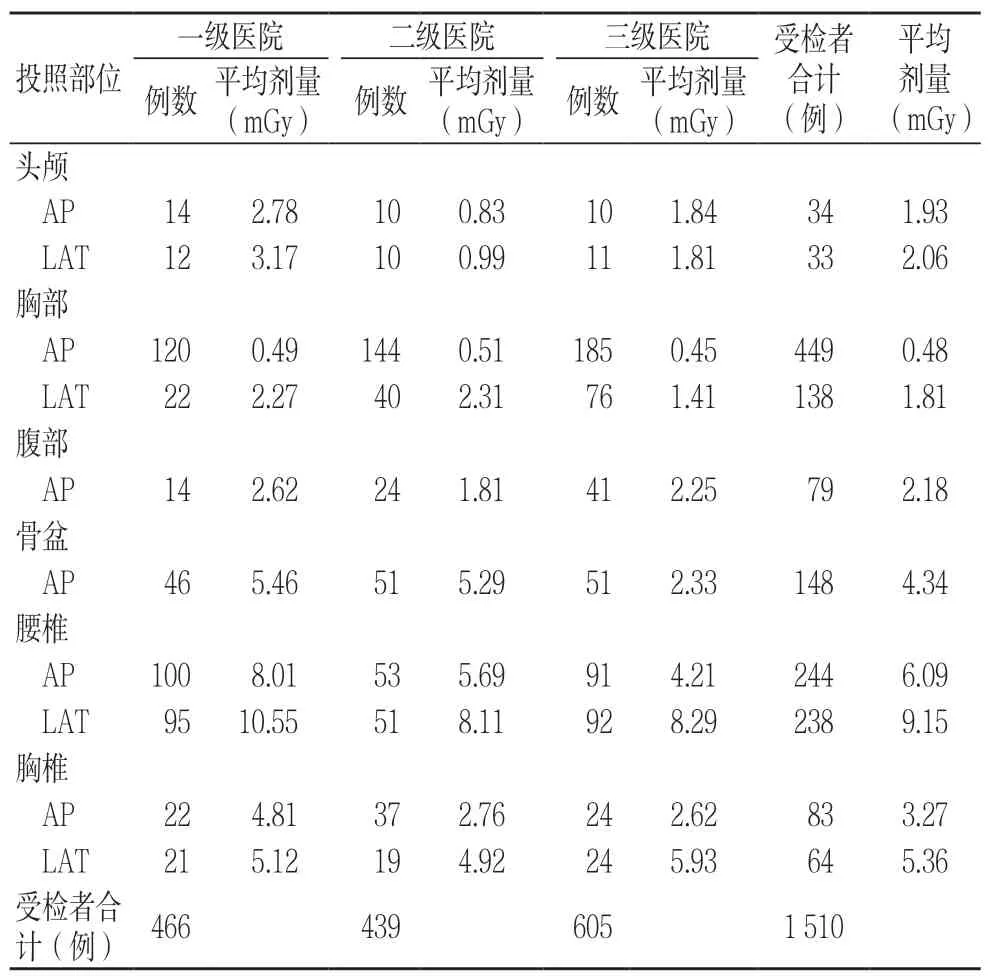
表2 不同級別醫院和不同投照體位受照患者人數及劑量分布情況
2.1.3 CT 機受檢者劑量調查
CT 機患者典型劑量分析包括頭部、胸部、腹部、腰椎4個部位,胸部、腹部、腰椎各調查100例,頭部調查110例,DLP 調查結果見表3。
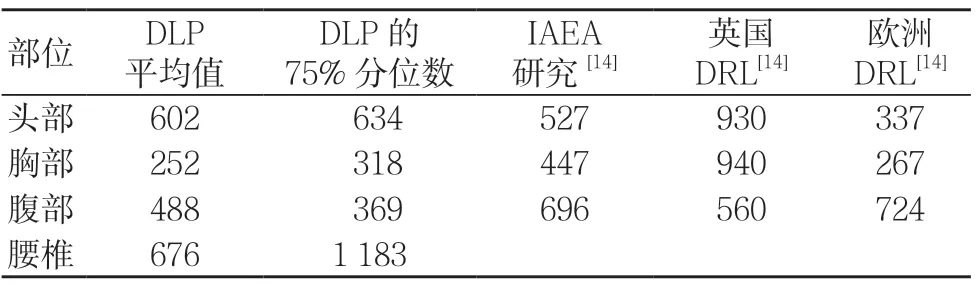
表3 CT 檢查的劑量水平與不同研究的結果比較(mGy·cm)
本次調查只抽取了螺旋CT 掃描部位中的一個序列,對于多序列的受檢者,應為多個序列之和,特別是胸部、腹部等增強掃描方案;采用步進式軸位掃描能降低腰椎CT 受檢者劑量的14%~40%,因此在制定螺旋掃描計劃時必須綜合考慮各項因素,盡量做到以最小的受照劑量來得到有價值的影像,實現醫療照射的最優化,結果見表4。

表4 多排螺旋CT(MDCT)單次受檢者有效劑量(ED)調查結果(mSv)
2.2 放射治療光子線束TLD 劑量核查
本研究完成了5條光子線束TLD 檢測,建立了非參考條件下放射治療(軸上)光子線束檢測方法;比較了TLD 方法和指形電離室方法對于輸出劑量(TPS 劑量為2.000 Gy)核查的相對偏差,TLD 核查方法和指形電離室方法與輸出劑量的偏差均在±7.0%以內,符合IAEA 限值要求[8];且采用TLD 方法檢測放射治療劑量僅需攜帶熱釋光劑量計和照射支架,現場檢測方法便于實施,能夠開展TPS 系統誤差檢測,提高放射治療輸出劑量準確性,結果見表5。
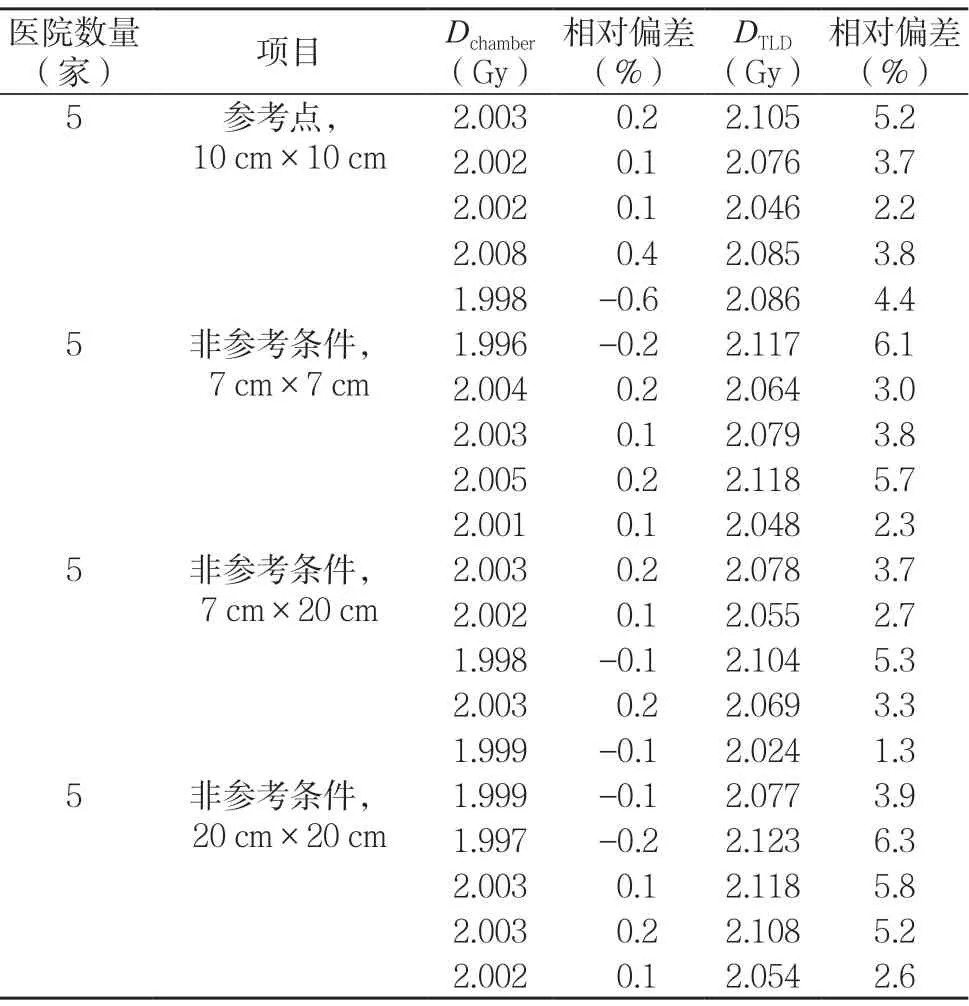
表5 非參考條件下放射治療(軸上)光子線束TLD和指形電離室測量劑量結果
2.3 IMRT 設備小野輸出因子測量
小野輸出因子TPS 計算值與標準值[10]偏差以及劑量儀測量值與標準值偏差均符合要求,劑量儀測量值比TPS 計算值優越,偏差較小,檢測結果見表6。
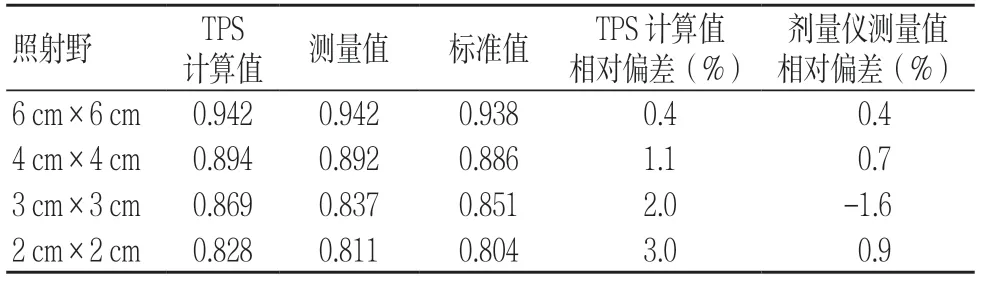
表6 小野輸出因子TPS 計算值和劑量儀測量值檢測結果
3 小結
通過在我省開展放射診斷劑量水平調查及在臨床中的推廣使用,對研究和制定我省放射診斷劑量指導水平、有效降低我省患者醫療照射集體劑量、降低腫瘤發生率具有重要意義。本研究通過分析醫用電子直線加速器光子線束TLD檢測方法、IMRT 小野輸出因子等測量方法發現,其可降低患者劑量,提高放射治療效果,從而減少醫源性輻射損傷的發生,保護廣大患者的健康權益。本研究遵守了醫療照射正當化和放射防護最優化的原則,優化了醫療照射程序,降低了患者的群體受照劑量,確保了放射診斷和治療的質量。

