快速康復外科護理模式預防剖宮產術后下肢深靜脈血栓形成的效果
張玲
河南淮濱縣人民醫院婦產科 淮濱 464400
快速康復外科(FTS)是基于循證醫學證據所采用的一系列圍術期優化措施,目的在于緩解手術患者生理、心理創傷的應激,加快胃腸等功能的恢復,縮短術后恢復時間,促進其早期康復。2018-12—2019-06間,我們對擇期剖宮產術的80例產婦分別實施常規護理和FTS護理。現對FTS護理模式預防術后DVT的效果進行探討,報告如下。
1 資料與方法
1.1一般資料本組80例產婦均符合腰硬聯合麻醉下剖宮產的指征。ASA I~Ⅱ級,無胎盤早剝、子宮破裂等急癥。排除:(1)有靜脈血栓病史、D-二聚體異常、靜脈曲張及血栓形成者。(2)有心、肝、腎等臟器功能嚴重受損和血液系統疾病、凝血功能障礙病史者。患者均簽署知情同意書,并經院醫學倫理委員會審批。隨機分為2組,各40例。康復組:年齡22~32歲,平均24.20歲。孕周37~41周,平均39.08周。BMI:21.5~25.6 kg/m2,平均23.86 kg/m2。初產婦29例,經產婦11例。對照組:年齡23~31歲,平均24.82歲。孕周38~41周,平均39.40周。BMI:21.8~25.3 kg/m2,平均23.70 kg/m2。初產婦30例,經產婦10例。2組產婦基本資料差異無統計學意義(P>0.05),有可比性。
1.2護理方法對照組行常規護理:完善各項術前檢查,做好健康宣教,保持病室潔靜。囑患者術前禁食12 h,禁飲6 h。預先調節手術間室溫至25 ℃。術中做好病情監測與護理配合。術后產婦四肢感覺恢復正常時,可鼓勵其早期適當自主活動。術后6 h內嚴禁飲食,6 h后可飲少量溫開水,待肛門恢復排氣后,可進流質飲食,并逐漸過渡到半流質直至正常飲食。術后24~48 h拔出導尿管,指導母乳喂養。康復組實施FTS護理。(1)術前護理:與手術、麻醉、康復及營養醫師一起,根據產婦的年齡、心理狀態、病情、營養狀況等制定FTS方案。加強對產婦及其家屬FTS相關知識的健康宣教,使其了解FTS的方法、優勢,以及可能出現的問題,以緩解術前心理應激。術前6~8 h口服12.5% 葡萄糖生理鹽水400 mL,術前2~4 h再飲用200 mL,然后禁飲食。完善術前凝血功能和凝血酶原時間檢測,遵醫囑預使用抗血栓藥物。術前30 min靜注抗生素預防感染。(2)術中干預:保持室溫26 ℃左右,將輸注液體及沖洗液預加溫至37 ℃~40 ℃,并應用加熱毯等,防止產婦發生低體溫。注意控制輸液速度、溫度及總量。配合麻醉師精確控制麻醉用藥劑量。利用嫻熟的經驗及輕柔、準確操作配合,縮短分娩時間。如果手術時間過長,可靜脈滴注右旋糖酐,避免DVT風險。(3)術后護理:麻醉復蘇期間由脛前向脛后做環狀按摩患者小腿,每個部位15 min。術后48 h以內,可通過自控鎮痛、音樂、暗示等方式,緩解宮縮痛、切口痛等不適,提高產婦舒適感[1-2]。麻醉清醒后可飲用50~80 mL溫開水,如無明顯腹痛、腹脹,術后6 h可進清淡、易消化流質飲食。注重營養均衡。每隔2 h協助產婦翻身1次,清醒后6 h幫助產婦取半坐臥位或左、右側臥位,每隔2 h需變換1次體位。術后24 h協助產婦在床上翻身。拔出導尿管后,若產婦生命體征穩定,指導其早期下床活動和自行翻身[3],同時開展膀胱功能鍛煉。
1.3觀察指標術后肛門恢復排氣時間、離床活動時間,以及下肢腫脹、DVT發生率和住院時間。
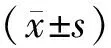
2 結果
2.1首次活動時間等指標康復組產婦術后離床活動時間、肛門恢復排氣時間及住院時間均短于對照組,術后下肢腫脹率和DVT發生率低于對照組,差異均有統計學意義(P<0.05),見表1。

表1 2組產婦首次活動時間等指標比較
注:組間比較,*P<0.05
2.2并發癥康復組產婦并發癥發生率低于對照組,差異有統計學意義(P<0.05),見表2。

表2 2組產婦并發癥比較[n(%)]
注:組間比較,*P<0.05
3 體會
產婦懷孕過程中本身由于生理反應可出現血流緩慢、血管內膜損傷、血液呈高凝狀態導致下肢靜脈血流受阻,加之剖宮產術前及術后禁飲食,攝入水分不足,加重血液濃縮狀態。此外,麻醉藥物、術中低體溫、手術創傷和術后長時間臥床,均能造成靜脈血流驅動力減弱,血流軸向運動減慢,血流停滯等,均增加DVT風險。
本觀察結果顯示,康復組產婦術后DVT的發生率均顯著低于對照組。說明針對DVT的常見誘因,通過術前宣教理念、縮短禁食飲時間,術中控制液體輸入量及保溫措施,以及術后早期下床活動及進流質飲食等FTS護理模式,有效促進了胃腸功能的恢復、促進了下肢血液循環,降低了DVT的發生率。
FTS是一個多學科協作的過程,其順利實施需要多學科相互協調、合作及患者和家屬的積極參與,依據循證醫學證據,制定全面、科學的快速康復護理方案[4]。同時,術中及術后快速康復團隊還要根據患者狀態對方案進行適時調整,使患者獲得最佳的治療和護理效果[5]。

