開腹手術與腹腔鏡手術治療宮外孕患者的效果
何玉艷
遼寧省海城市中心醫院婦產科 (遼寧海城 114200)
宮外孕是一種可能與精子游走、輸卵管功能異常、輸卵管周圍炎及輸卵管黏膜炎等因素有關的婦產科常見病,患者容易發生陰道流血、腹痛等情況,影響母嬰安全[1-2]。為解決宮外孕患者的上述問題,目前常采用腹腔鏡手術治療宮外孕患者,可在保證患者恢復進展的同時減少其安全風險。本研究旨在探討腹腔鏡手術治療宮外孕患者的效果,現報道如下。
1 資料與方法
1.1 一般資料
選取我院2017年2月至2018年8月收治的宮外孕患者56例,按臨床手術實施差異分為試驗組和對照組,各28例。試驗組年齡26~34歲,平均(29.08±2.74)歲;17例經產婦,11例初產婦;3例峽部妊娠,1例傘部妊娠,24例輸卵管壺腹部妊娠。對照組年齡26~33歲,平均(29.47±2.66)歲;18例經產婦,10例初產婦;4例峽部妊娠,1例傘部妊娠,23例輸卵管壺腹部妊娠。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經我院醫學倫理委員會審核批準。納入標準:(1)經陰道后穹窿穿刺、盆腔超聲、人絨毛膜促性腺激素(HCG)等檢查,符合宮外孕的診斷標準[2];(2)腎、肺、心及肝等器官功能良好;(3)臨床資料齊全,且知情同意。排除標準:(1)認知、理解、視聽等障礙患者或合并精神疾病患者;(2)治療途中配合能力較差或退出試驗患者。
1.2 方法
對照組行開腹手術:予以患者全身麻醉,于其下腹部位置做一切口(縱向),待積血清除后,應對其輸卵管進行暴露;施術醫師依照患者的生育需求予以其輸卵管取胚術(受孕部位)或輸卵管切除術,待其出血點結扎完成,再行腹腔沖洗及傷口縫合處理。
試驗組行腹腔鏡手術:予以患者足高頭低位與全身麻醉,于患者臍部下方位置進行穿刺處理,CO2氣體充入后,維持患者的腹內壓力為11~13 mmHg(1 mmHg=0.133 kPa);腹腔鏡內行套管針(橫向切口置入)推送操作,依照患者的生育需求予以其輸卵管取胚開窗術(受孕部位)或輸卵管切除術,待電凝止血完成,再行腹腔沖洗及傷口縫合處理。
1.3 臨床評價
于手術期間、手術后對患者住院時間、下床活動時間(術后首次下床活動時間)、術后腹痛消失時間、術后首次肝門排氣時間、術中出血量、手術時間、并發癥發生率等數據進行收集,并做組間對比。
1.4 統計學處理
2 結果
2.1 兩組臨床觀察情況比較
試驗組住院時間、下床活動時間、術后腹痛消失時間、肛門排氣時間、術中出血量、手術時間均優于對照組,差異有統計學意義(P<0.05),見表1。

表1 兩組臨床觀察情況比較
2.2 兩組并發癥情況比較
試驗組并發癥發生率低于對照組,差異有統計學意義(P<0.05),見表2。
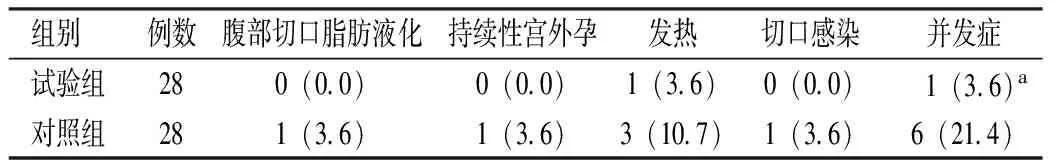
表2 兩組并發癥情況比較[例(%)]
注:與對照組比較,χ2=4.082,aP<0.05
3 討論
宮外孕是一種表現為陰道不規則出血、停經、暈厥及劇烈腹痛等癥狀的常見急腹癥,惡化后有發生失血性休克的風險[3]。近年來,宮外孕發病率隨著盆腔炎增加、人工流產率上升、初次性交年齡下降等不斷升高,引起廣泛關注[4]。對于宮外孕患者,通常采用開腹手術治療,普適性較佳,施術醫師相對更為熟悉,但常會導致患者出現住院時間較長、康復緩慢、出血量多、瘢痕明顯及疼痛較重等問題,影響患者預后[5]。
隨著醫學科技的發展及腹腔鏡技術的改進,應用腹腔鏡手術治療宮外孕患者更多,逐漸已取代傳統術式,總體效果明顯[6]。本研究結果顯示,試驗組住院時間、下床活動時間、術后腹痛消失時間、肛門排氣時間、術中出血量、手術時間、并發癥發生率均優于對照組(P<0.05),可知,腹腔鏡手術在宮外孕患者治療中的效果較傳統術式更佳,與張佳珍[7]的研究結論相似,其研究中將99例患者分為腹腔鏡組與傳統手術組,腹腔鏡組52例,傳統手術組47例,腹腔鏡組治療后住院天數、下床活動時間、肛門排氣時間、腹痛消失時間均短于對照組(P<0.05)。究其原因主要與腹腔鏡手術術后康復迅速、手術創傷小、術野清晰等有關,腹腔鏡手術可降低患者的不孕發生率,減少患者的手術出血量,減低患者的感染情況,同時可提升施術醫師的操作精準度,最終達到改善患者整體療效的目的[5]。
綜上所述,在宮外孕患者治療期間應用腹腔鏡手術,可保證患者的安全性與預后效果,加快患者的恢復速度,提升患者的手術質量。

