腹腔鏡子宮肌瘤剔除術治療子宮肌瘤患者的療效
曹彩霞
江西省都昌縣中醫院蔡嶺分院婦產科 (江西都昌 332621)
子宮肌瘤是婦產科常見的良性腫瘤,也是最常見的女性生殖器官腫瘤,多發生于30~50歲女性群體,主要是由于子宮平滑肌細胞增生引起[1]。其主要臨床癥狀為子宮出血、腹痛、白帶增多等,嚴重時可導致流產、不孕,給患者的身心健康帶來嚴重危害[2]。既往臨床多采用開腹子宮肌瘤剔除術治療該疾病患者,雖然療效值得肯定,但存在手術創傷大、術后并發癥發生風險高等缺點[3]。隨著內鏡技術的發展,腹腔鏡子宮肌瘤剔除術逐漸被應用于臨床治療子宮肌瘤患者中。該術式創傷小,有利于改善患者預后,在臨床應用廣泛。基于此,本研究旨在探討腹腔鏡子宮肌瘤剔除術治療子宮肌瘤患者的療效,現報道如下。
1 資料與方法
1.1 一般資料
選取2016年1月至2018年2月我院接受治療的50例子宮肌瘤患者作為研究對象,按照患者手術意愿分為試驗組和對照組,每組25例。對照組年齡29~53歲,平均(41.11±9.05)歲;病程1~6個月,平均(3.52±1.54)個月;漿膜下肌瘤8例,肌壁間肌瘤17例。試驗組年齡29~53歲,平均(41.18±8.91)歲;病程1~6個月,平均(3.48±1.63)個月;漿膜下肌瘤7例,肌壁間肌瘤18例。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究已通過我院醫學倫理委員會審核,且患者自愿簽署知情同意書。納入標準:經臨床癥狀與B超等檢查確診;臨床資料與影像學資料完整;無子宮手術史。排除標準:存在手術禁忌證;凝血功能障礙;合并彌漫性腹膜炎或腹腔內出血;心、肝、腎等重要器官衰竭;患有精神疾病。
1.2 方法
對照組采用開腹子宮肌瘤剔除術:常規消毒鋪巾,行腰硬聯合麻醉,于下腹合適位置做一縱行切口暴露子宮,觀察子宮肌瘤位置、大小、形態,而后切除;采用電凝止血,并用0.9%氯化鈉注射液沖洗腹腔,最后逐層縫合切口。
試驗組采用腹腔鏡子宮肌瘤剔除術:患者取傾斜15°~25°的頭低臀高位,常規消毒鋪巾,采用全身麻醉,于臍部附近穿刺并建立CO2氣腹,壓力10~13 mmHg(1 mmHg=0.133 kPa),于左麥氏點行1.0 cm切口,右麥氏點行0.5 cm切口,置入腹腔鏡,詳細探查子宮肌瘤與盆腔臟器情況;采用單級電鉤逐層切開子宮漿膜層及肌層至肌瘤表面,并采用齒抓鉗牽拉瘤核,經瘤體假包膜向下分離至肌瘤基底部,行雙極電凝離斷;直接剔取小肌瘤,采用取瘤器粉碎較大肌瘤并取出。采用電凝止血,并用0.9%氯化鈉注射液沖洗腹腔,最后縫合切口。
兩組術后均予以常規抗感染治療。
1.3 臨床評價
記錄兩組手術時間、術中出血量、術后排氣時間、住院時間。分別于術前1 d與術后1 d取患者靜脈血3 ml,采用放射免疫法檢測去甲腎上腺素(NE)水平,采用電化學發光法檢測皮質醇(Cor)水平。
1.4 統計學處理
2 結果
2.1 手術指標
試驗組手術時間、排氣時間及住院時間均短于對照組,術中出血量少于對照組,差異均有統計學意義(P<0.05),見表1。

表1 兩組手術指標比較
2.2 應激反應水平
術后,兩組的NE、Cor水平較術前均明顯升高,且試驗組低于對照組,差異均有統計學意義(P<0.05),見表2。
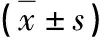
表2 手術前后兩組應激反應水平比較
注:與同組術前比較,aP<0.05
3 討論
子宮肌瘤是婦產科常見的良性腫瘤,多發于育齡期與育后女性群體,嚴重時可導致流產與不孕,給患者身心健康造成巨大影響。近年來,子宮肌瘤發病率呈現逐年上升趨勢。臨床上對于癥狀明顯且腫瘤存在惡變可能的患者主張行手術切除治療。傳統的開腹子宮肌瘤剔除術在臨床應用廣泛,可有效切除腫瘤,治療效果顯著;但該術式切口大,可導致較嚴重的應激反應,進而影響患者術后恢復。
腹腔鏡子宮肌瘤剔除術屬微創手術,其優勢在于創傷小、恢復快。近年來,該術式在臨床治療子宮肌瘤的應用也愈發廣泛。本研究結果顯示,試驗組手術時間、排氣時間及住院時間均短于對照組,術中出血量少于對照組,差異均有統計學意義(P<0.05);術后,兩組NE、Cor水平較術前明顯升高,且試驗組低于對照組,差異均有統計學意義(P<0.05);說明與開腹手術相比,腹腔鏡手術效率高、創傷小、術后患者恢復快。NE是由腎上腺髓質合成分泌的一種激素,在正常情況下其表達水平較低,當人體產生應激反應時會明顯升高;Cor屬于一種糖皮質激素,被稱為“應激激素”,其表達水平與應激反應程度呈正比[4]。腹腔鏡手術引起的應激反應較輕的原因在于:腹腔鏡手術切口較小,無需暴露腹部臟器;腹腔鏡可提供清晰的手術視野,有利于醫師操作,進而提高手術效率;術中只針對病灶區域進行操作,故而對其他組織損傷小;在腹腔鏡引導下可精確切除病灶,且不會對周圍組織產生較大損傷[5]。本研究結論與陳欣[6]的研究結論相似。
綜上所述,應用腹腔鏡子宮肌瘤剔除術治療子宮肌瘤患者的療效顯著,具有手術時間短、術中創傷小、術后應激反應輕、術后患者恢復較快等優勢。

