誤診為神經根型頸椎病2例
王錦泳,周志賢
(東莞市人民醫院康復醫學科,廣東東莞 523000)
頸椎病為臨床常見病、多發病,大部分患者均有頸項部疼痛、上肢麻木或放射痛等癥狀,但部分患者的癥狀及臨床體征不一定能真實反應病情,給臨床診斷上帶來一定的難度,誤診情況屢見不鮮。本文報道2例誤診為神經根型頸椎病患者,例1為高頸段脊髓血管畸形,例2考慮脊柱骨軟骨瘤。現將誤診過程總結報道如下,以資參考:
1 臨床資料
例1:張某某,女,21歲。2018年9月3日,因“頸項部疼痛、左上肢麻木半年余,右上肢麻木10余天”首次就診,患者長期伏案工作,疼痛以左肩、左上臂前外側為主,曾多次到社區門診就診考慮“混合型頸椎病”,對癥治療后癥狀無明顯緩解。10余天前,患者出現右上肢麻木不適伴頭暈,無肢體乏力,再次當地醫院行針灸及推拿治療后稍緩解,但效果持續時間短,疼痛反復發作;9月3日晨起時,雙上肢疼痛難以忍受,要求行針灸推拿及物理治療。查體:步態正常,頸項部局部肌肉輕微壓痛,活動稍受限,雙上肢肌力5級,右側霍夫曼征可疑陽性,右上肢淺感覺較左側稍減弱(患者自訴疼痛導致感覺不一),腱反射雙側對稱。因患者不配合,未查軀干及下肢體征。翻閱患者既往病例資料,分別于2018年4月23日和26日因左上肢疼痛分別就診于本院神經內科及急診手外科門診,均以“止痛”、“肌松”、“營養神經”等對癥治療,多次建議患者完善頸椎MRI,但患者未配合查。本次就診考慮患者病情加重,要求完善頸椎MRI檢查,9-3日傍晚檢查結果如圖1所示:中腦、延髓前方可見多發增粗迂曲血管,T1、T2均呈流空低信號改變,管徑較寬約6 mm,并沿椎管向下延伸至C6椎體,以C4最為明顯,呈不規則線狀分布,頸髓受壓,最后診斷為血管畸形。考慮患者脊髓內病變,針灸難以奏效,推拿手法存在一定的風險,故轉入脊柱骨科就診。
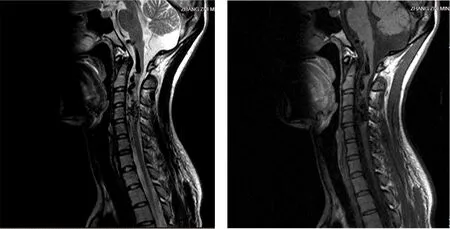
圖1 例1患者的頸椎MRI檢查圖片
例2:陳某某,女,37歲。2019年1月14日,因“左側頸項部酸痛伴左上肢麻木半年余,加重1月”首次就診。患者曾于當地醫院X線檢查未見明顯異常,考慮“頸椎病”,遂行多次針灸治療,癥狀無明顯改善。查體:四肢肌力5級,肌張力正常,反射、感覺基本對稱,但左上肢霍夫曼征可疑陽性。患者當日曾于骨科就診并于第2天行頸椎MR檢查,結果見圖2:C4-5左側椎板見一小團塊灶,T1主要呈等信號,T2主要呈稍高信號,邊緣較清,大小約15 mm×11 mm,病灶突入椎管并推壓頸髓,相應左側惻隱窩變窄。C4-5層面病灶性質不能確定。患者再次完善頸椎CT平掃+四維成像,結果如圖3:C4左側椎板見不規則骨樣密度影,病變與椎板相連,與C5左側椎板形成假關節,并向椎管突入并推壓頸髓,相應左側惻隱窩變窄,考慮骨軟骨瘤可能性較大。
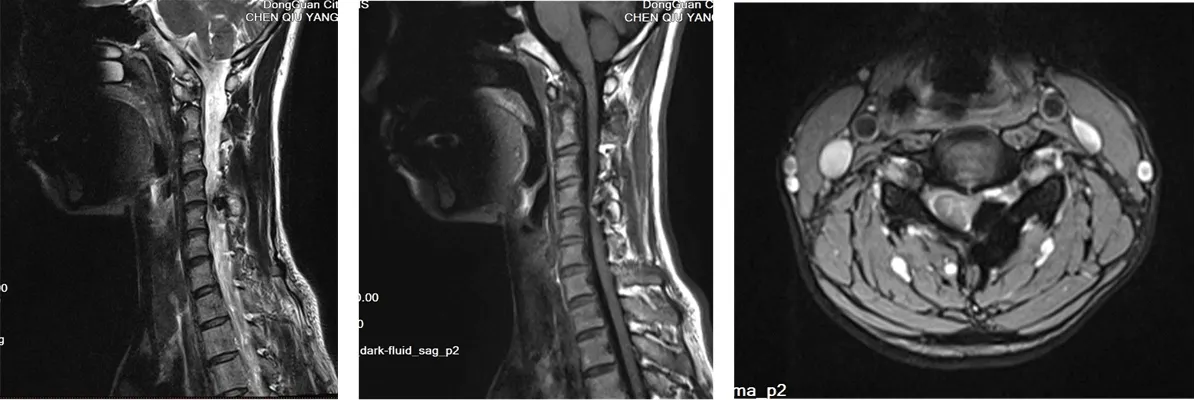
圖2 例2患者行頸椎MRI檢查圖片
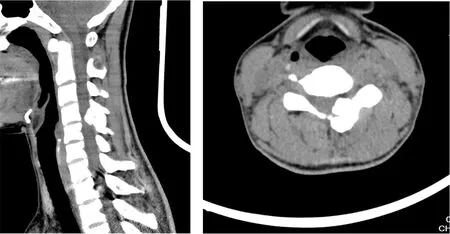
圖3 例2患者行CT檢查圖片
以上2例患者頸椎MRI均可見明顯頸髓受壓,值得注意的是,其臨床癥狀及體征均不能完全反應其真實病情:2例均無明顯肌力的減弱、肌張力變化,無異常步態,無明確的病理征等錐體束受損情況,故初發病時容易被診斷為“頸椎病”,治療效果不理想。
2 討論
脊髓血管畸形發病率低,缺乏特異性的臨床癥狀,特別是慢性病程者。疼痛為常見癥狀,可為首發癥狀,亦可在病程中反復出現,亦可有麻木、偏癱、感覺障礙或括約肌功能障礙等不同表現[1]。患者就診時,以不同的臨床癥狀容易被誤診為脊髓炎、頸椎間盤突出癥等疾病。例1患者的臨床表現和體征均與神經根型頸椎病較為相似,但完善頸椎MRI后提示:中腦、延髓前方可見多發增粗迂曲血管,并沿椎管向下延伸至C6椎體,出現典型流空現象,頸髓明顯受壓。故而,如未仔細詢問病史和前后對比患者臨床癥狀、體征的變化,易被診斷為頸椎病,患者多次在它院行針灸推拿及物理治療均無明顯效果。
例2患者為頸椎骨軟骨瘤壓迫頸髓,亦屬罕見,骨軟骨瘤為良性腫瘤,多見于青少年,好發于四肢長骨干骺端,少發生于脊柱[2]。當腫瘤逐漸增大,局部骨質、神經或者脊髓受壓才會出現疼痛、肢體麻木、偏癱或者自主神經功能障礙等非特異性癥狀;有許多患者沒有任何癥狀,甚至終生無癥狀[3]。例2患者病程長,左側肢體麻木癥狀逐漸加重,直到偏身麻木方始就診,查體未見明顯有特異性的陽性體征,臨床表現與一般頸椎病相類似,頸椎X線未見異常,故初診按頸椎病治療,效果較差。在我院完善頸椎CT可見不規則骨樣密度影,病變與椎板相連,與C5左側椎板形成假關節,并向椎管突入并推壓頸髓;頸椎MR提示病灶突入椎管并推壓頸髓,相應左側側隱窩變窄,明確診斷為骨軟骨瘤。
遺憾的是,以上2例患者未在本院再次就診或住院進一步治療,追蹤至今仍無相關就診記錄,無法進一步了解其病情變化和治療轉歸情況。
通過回顧此2例特殊的“頸椎病”誤診患者,提示臨床在診療時應詳細詢問病史,認真進行體格檢查,不能先入為主地診斷為“頸椎病”。如發現患者體征與臨床癥狀不相符合或者經多次治療后均無明顯療效時,應及時轉診到上級醫院完善相關檢查明確病情,盡量減少漏診、誤診。

