心悅膠囊對PCI后AMI患者心功能的影響及可能機制
杜愛玲,劉晨輝,宋吉哲,劉曉紅,李敬田,季泰令
濰坊醫學院附屬醫院,山東濰坊 261031
急性心肌梗死(AMI)是目前心血管疾病的主要死因之一。實現缺血心肌再灌注,盡早開通梗死相關罪犯血管,是AMI主要的有效治療途徑,尤其隨著經皮冠狀動脈介入術(PCI)的廣泛應用,AMI患者預后得到極大改善,病死率降低。但AMI患者PCI后心肌血流再灌注,即使冠狀動脈造影顯示為TIMI血流3級,仍然有部分患者不能達到真正的心肌組織水平再灌注;AMI后心肌急性缺血損傷壞死所造成的心功能損害,仍然在病變血管再通后存在,心室重構、心力衰竭仍在影響AMI患者的遠期預后。我國心力衰竭患者的發病率呈逐年上升趨勢,研究顯示,我國住院心衰患者的死亡率在4.1%[1]。如何改善介入后AMI患者心功能是目前關注的熱點。2017年1月~2018年6月,我們以實施PCI后的130例AMI患者為研究對象,觀察心悅膠囊對AMI患者的心功能的影響,并探討其可能機制。現報告如下。
1 資料與方法
1.1 臨床資料 選取2017年1月~2018年6月于我院成功實施急診PCI后的AMI患者130例。納入標準:符合急性ST段抬高型心肌梗死(STEMI)和急性非ST段抬高型心肌梗死(NSTEMI)診斷標準的患者,STEMI和NSTEMI診斷標準分別參照中華醫學會心血管病學分會、中華心血管病雜志編輯委員會2015年公布的《急性ST段抬高型心肌梗死診斷和治療指南》[2]和2012年公布的《非ST段抬高急性冠狀動脈綜合征診斷和治療指南》[3],年齡≥40歲及≤75歲,發病后12 h內成功實施PCI治療(罪犯血管完全血運重建,TIMI分級為3級);中醫辨證屬氣虛血瘀證,癥狀表現為胸部疼痛、悶滯,活動后加重,伴乏力、心悸、出汗等;簽署知情同意書。排除標準:拒絕行急診PCI治療、PCI治療失敗、PCI后需要機械輔助治療者、急性期住院期間死亡者;在急診PCI前已給予靜脈溶栓治療者;排除合并其他臟器功能不全、其他心臟疾病、血液系統等疾病、惡性腫瘤、結締組織疾病、慢性呼吸道疾病等患者;妊娠期或哺乳期婦女。剔除以下患者,包括:未服藥、未按規定用藥、誤診。脫落:未有完成臨床試驗觀察期的入組病例,包括:主動退出、依從性差影響藥物效果評價、失訪等。中止試驗:因試驗藥物原因所致病情持續惡化,出現嚴重并發癥或不良反應。但已開始服藥治療的患者均納入不良反應比較。采用隨機數字表法將其分為觀察組66例和對照組64例,其中剔除中斷心悅膠囊藥物應用的患者4例(觀察組),失訪患者4例(觀察組2例,對照組2例),最后納入研究的患者122例,但已開始服藥治療的患者均納入不良反應比較。最終分組情況為觀察組60例、對照組62例。觀察組男43例、女17例,年齡(63.20±9.20)歲;合并高血壓38例,合并糖尿病24例;STEMI 40例,NSTEMI 20例;Killip分級Ⅰ級36例,Ⅱ級16例,Ⅲ級5例,Ⅳ級3例。對照組男48例、女14例,年齡(60.02±10.10)歲;合并高血壓37例,合并糖尿病27例;STEMI 39例,NSTEMI 23例;Killip分級Ⅰ級36例,Ⅱ級16例,Ⅲ級6例,Ⅳ級4例。兩組上述一般資料比較差異均無統計學意義,具有可比性。本研究通過我院醫學倫理委員會審核批準。
1.2 治療方法 對照組給予常規的西醫藥物治療(抗血小板藥物、β受體阻滯劑、ACEI/ARB、他汀類藥物、硝酸酯類藥物,以及根據并發癥和伴發病而選用的西藥降壓、降糖、抗心律失常、糾正心衰等藥物),觀察組在常規西醫藥物治療的基礎上加用中成藥心悅膠囊(由吉林省集安益盛藥業股份有限公司提供,國藥準字號為Z20030073),2粒/次,3次/d,口服,連服6個月。
1.3 心功能分級的評定 所有入組的PCI后AMI患者應用Killip分級法[4]評估心功能分級如下:Ⅰ級為患者無肺部啰音和第三心音;Ⅱ級為患者有肺部濕啰音,但是濕啰音的范圍小于1/2 肺野或有第三心音;Ⅲ級為患者肺部濕啰音的范圍超過1/2 肺野;Ⅳ級為患者出現心源性休克。隨訪期治療6個月后患者應用紐約心臟協會心功能分級法(NYHA)評估心功能分級[5],固定3位我院心內科臨床經驗豐富的醫師,對所有入組患者進行系統全面的評定,及時記錄評定結果,如出現結果不一致,則再次評定直至結果相同。
1.4 超聲心動圖監測 對所有入組的PCI術后患者分別在PCI后第2天及治療6個月后行心臟超聲檢查。由同一名經驗豐富的超聲科醫師操作及報告結果,連續記錄3個或以上心動周期的動態圖像,記錄患者心房心室內徑大小、心臟瓣膜功能(包括面積、有無反流、形態結構異常等)、室壁運動、左室射血分數(LVEF)、左室舒張末期容積(LVEDV)及左室收縮末期容積(LVESV)。
1.5 外周血樣本采集及指標檢測 分別于急診PCI后第2日清晨及治療6個月后清晨,對所有入組PCI術后患者空腹采集肘靜脈血10 mL,室溫靜置2 h,3 000 r/min離心5 min,分離血清備用。血清NT-proBNP檢測采用微粒子酶聯免疫法,核轉錄因子-κB p65(NF-κB p65)、誘導型一氧化氮合酶(iNOS)、腫瘤壞死因子α(TNF-α)、白細胞介素10(IL-10)均采用雙抗體夾心酶聯免疫吸附檢測技術(ELISA),一氧化氮(NO)采用硝酸還原酶法檢測,丙二醛(MDA)采用硫代巴比妥酸(TBA法)檢測,超氧化物歧化酶(SOD)采用羥胺法檢測,上述指標的檢測均按照試劑盒說明書操作步驟操作。
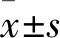
2 結果
2.1 兩組心功能相關指標比較 觀察組與對照組治療前NT-proBNP水平分別為(3 356.37±2 109.72)、(3 305.28±2 219.27)pg/mL,治療6個月后分別為(1 077.84±924.30)、(1 678.15±1 313.91)pg/mL,兩組治療前NT-proBNP比較差異無統計學意義(P>0.05);治療6個月后,兩組NT-proBNP均低于治療前(P均<0.05),但觀察組NT-proBNP水平低于對照組(P<0.05)。
2.2 兩組超聲心動圖指標變化比較 兩組治療前LVEDV、LVESV、LVEF比較無統計學差異(P均>0.05);治療6個月后,兩組LVEF均高于治療前(P均<0.05),LVEDV、LVESV均低于治療前(P均<0.05);治療6個月后,觀察組LVEF高于對照組(P<0.05),LVEDV、LVESV低于對照組(P均<0.05)。見表1。

表1 兩組超聲心動圖指標比較
注:與同組治療前比較,▲P<0.05;與對照組治療后比較,#P<0.05。
2.3 兩組心功能分級比較 治療6個月后,觀察組NYHA心功能分級Ⅰ級46例、Ⅱ級11例、Ⅲ級2例、Ⅳ級1例,對照組分別為45、12、3、2例,兩組NYHA心功能分級差異無統計學意義(P>0.05)。
2.4 兩組外周血NF-κB-iNOS-NO信號通路指標變化比較 治療6個月后,兩組NO、NF-κB p65、iNOS低于治療前(P均<0.05);治療6個月后,觀察組NO、NF-κB p65、iNOS低于對照組(P均<0.05)。見表2。

表2 兩組NF-κB-iNOS-NO信號通路變化比較
注:與同組治療前比較,▲P<0.05;與對照組治療后比較,#P<0.05。
2.5 兩組細胞因子變化及氧化應激指標的比較 治療6個月后,兩組TNF-α、MDA低于治療前(P均<0.05),IL-10、SOD高于治療前(P均<0.05);治療6個月后,觀察組TNF-α、MDA低于對照組(P均<0.05),IL-10、SOD高于對照組(P均<0.05)。見表3。

表3 兩組細胞因子及氧化應激指標變化比較
注:與同組治療前比較,▲P<0.05;與對照組治療后比較,#P<0.05。
2.6 外周血NF-κB-iNOS-NO信號通路與細胞因子及氧化應激指標的相關性 Spearman 相關分析結果顯示,NF-κB p65表達與TNF-α、MDA呈正相關(r分別為0.349、0.415,P均<0.05),與IL-10、SOD呈負相關(r分別為-0.305、-0.317,P均<0.05);iNOS表達與TNF-α呈正相關(r=0.429,P<0.05),與IL-10、SOD呈負相關(r分別為-0.288、-0.276,P均<0.05);NO表達與MDA呈正相關(r=0.327,P<0.05)。
2.7 心功能指標與外周血NF-κB-iNOS-NO信號通路、細胞因子及氧化應激指標的相關性 患者NT-proBNP水平與NF-κBp65、iNOS、NO、TNF-α、MDA呈正相關(P均<0.05),與IL-10、SOD呈負相關(P均<0.05);LVEF與NF-κB p65、iNOS、NO、TNF-α、MDA呈負相關(P均<0.05),與IL-10、SOD呈正相關(P均<0.05);LVEDV與NF-κB p65、TNF-α、MDA呈正相關(P均<0.05),與IL-10呈負相關(P<0.05);LVESV與NF-κBp65、NO、TNF-α、MDA呈正相關(P均<0.05),與IL-10呈負相關(P<0.05)。見表4。

表4 心功能指標與NF-κB-iNOS-NO信號通路、細胞因子及氧化應激指標的相關性
2.8 兩組MACE發生率比較 對入組患者進行6個月隨訪,隨訪期間,觀察組與對照組MACE(主要不良心血管事件)發生率分別為:新發或原有心力衰竭加重的發生率為3.3%(2例)和4.8%(3例),心血管死亡發生率為0和1.6%(1例),惡性心律失常發生率為0和1.6%(1例),非計劃內再血管化治療發生率為3.3%(2例)和6.5%(4例),再發急性心肌梗死發生率為1.6%(1例)和3.2%(2例),心源性休克發生率為1.6%(1例)和3.2%(2例),再發心絞痛發生率為1.6%(1例)和8%(5例)。觀察組與對照組MACE總發生率分別13.33%(8例)和29.03%(18例)。兩組在單一的MACE發生率方面差異無統計學意義(P均>0.05),在MACE總發生率方面,觀察組發生率較對照組降低,差異有統計學意義(P<0.05)。
2.9 不良反應發生率比較 對所有入組患者進行6個月隨訪,隨訪期間,觀察組與對照組不良反應發生率分別為:血小板減少發生率為5.0%(3/60)與3.2%(2/62),肝功能異常發生率為6.7%(4/60)與3.2%(2/62),腎功能異常發生率為5.0%(3/60)與6.5%(4/62),消化道癥狀發生率為13.3%(8/60)與11.3%(7/62),呼吸困難發生率為1.7%(1/60)與1.6%(1/62),觀察組與對照組總發生率分別為31.7%(19/60)和25.8%(16/62)。兩組之間在單一不良反應發生率方面及不良反應事件總發生率方面均無統計學差異(P均>0.05)。
3 討論
AMI屬于中醫學“胸痹”“心痹”“厥心痛”等范疇,有氣虛血瘀、痰瘀互結、氣滯血瘀、寒凝心脈等,其中氣陰兩虛、血脈癖滯是AMI后較為常見的病理機制。急診PCI是AMI治療的一種有效方式,是AMI患者最重要的血運重建手段,能迅速開通罪犯血管,恢復缺血心肌的血液供應,挽救瀕死心肌細胞,改善左心室收縮舒張功能,防治心室重構[2,6~8]。但AMI后心肌急性缺血損傷壞死所造成的心功能損害,仍然在病變血管再通后存在,AMI發生后,冠狀動脈閉塞,使心肌缺血、缺氧,進而引發氧化應激及炎癥反應,導致左心室重構及心功能下降[9]。
中成藥心悅膠囊主要成分是西洋參莖葉總皂苷,是從西洋參莖葉中提取的活性成分,藥理學研究證實,其具有調節脂質代謝、抗缺血及氧化應激等功效[10]。本研究表明,對急診PCI后AMI患者采取常規藥物治療聯合使用心悅膠囊,隨訪6個月后發現,觀察組NT-proBNP低于對照組,心臟超聲檢查指標LVEDV、LVESV、LVEF亦明顯改善,提示心悅膠囊可保護PCI后AMI患者的心功能。同時,經心悅膠囊6個月的干預治療后,觀察組外周血NF-κB p65-iNOS-NO信號通路的表達及炎性細胞因子TNF-α的水平低于對照組,而抑炎因子IL-10的水平高于對照組,差異均有統計學意義,表明心悅膠囊可抑制AMI患者的炎癥反應。本研究亦發現,觀察組經6個月治療后患者MDA降低、SOD活性提高,提示心悅膠囊可抑制AMI患者的脂質過氧化反應、清除氧自由基。
NF-κB調控的基因編碼多種因子,參與各種生物學過程,包括免疫反應、炎癥、應激反應、調控細胞凋亡、腫瘤發生等[11]。NF-κB激活后進入胞核,與相應的靶點結合,調控相應下游基因的轉錄表達,包括iNOS、白細胞介素等,參與炎癥反應。TNF-α是啟動炎癥級聯反應的關鍵因素,誘導多種炎癥因子產生,誘導心肌細胞凋亡,是較早被證實且研究最為深入的與心力衰竭相關的炎性因子[12,13]。IL-10是由活化的T細胞、淋巴細胞、單核細胞等多個細胞分泌,其有抗炎作用,抑制促炎因子IL-6、IL-8、TNF-α等的生成,抑制巨噬細胞的提呈抗原作用,抑制中性粒細胞聚集等,有抗動脈粥樣硬化的作用[14,15]。本研究亦發現,NF-κB-iNOS-NO信號通路的表達與TNF-α、MDA呈正相關,與IL-10、SOD呈負相關,而代表患者心功能指標的NT-proBNP、LVEDV、LVESV與NF-κBp65、TNF-α、MDA呈正相關,與IL-10、SOD呈負相關;LVEF與NF-κBp65、TNF-α、MDA呈負相關,與IL-10、SOD呈正相關。提示心悅膠囊可能與抑制心梗后心衰患者的NF-κBp65-iNOS-NO信號通路、調節炎性細胞因子及氧化應激有關。
綜上所述,急診PCI后AMI患者在常規西藥治療基礎上加用益氣養陰中成藥心悅膠囊,能明顯抑制機體內氧化應激及炎癥反應,從而改善患者心功能,抑制心室重構,改善預后。而應用心悅膠囊后MACE發生率及不良反應發生率無明顯增加。但本研究由于研究范圍有限、入組病例較少, 心悅膠囊對AMI的確切療效和機制尚需進一步探討和研究。

