內科胸腔鏡治療難治性氣胸14例臨床觀察
周寅寧 柳廣南 李文濤 周鴻江 黎雨
廣西醫科大學第二附屬醫院呼吸內科,南寧530021
氣胸是指氣體進入胸膜腔,造成積氣狀態。難治性氣胸是指自發性氣胸經胸腔閉式引流加持續負壓吸引2 周以上仍然漏氣者[1]。針對難治性氣胸,國內外學者多采用支氣管內單向活瓣置入[2]或胸腔內注入滑石粉[3]、自體血[4]或高滲葡萄糖[5]行化學胸膜固定術等方式治療,均取得一定療效,但術后存在活瓣移位、感染、封堵失敗等并發癥[2]。經內科胸腔鏡治療難治性氣胸,既能明確氣胸發生的病因,又能對其進行鏡下介入治療,具有安全、簡便、創傷小等優點。廣西醫科大學第二附屬醫院2012-2018年使用內科胸腔鏡下松解粘連帶及鉗夾、燒灼肺大皰的方式治療14例難治性氣胸患者,均取得良好效果,現報告如下。
1 對象與方法
1.1 研究對象 2012-2018年廣西醫科大學第二附屬醫院共收治14例難治性氣胸患者,其中男9例,女5例,年齡(29.67±13.79)歲。納入研究患者均在外院采用胸腔閉式引流或聯合負壓吸引,至少治療7 d上仍存在持續胸膜漏氣。14例患者經胸部X 線或胸部CT 診斷為氣胸,其中右側氣胸6例,左側氣胸7例,雙側氣胸1例,肺壓縮比例為30%~85%,均在外院行胸腔穿刺抽氣治療后氣胸復發。5例患者合并有基礎疾病,合并社區獲得性肺炎者1例,合并肺結核者3例(其中1例為結核性胸膜炎),合并COPD 者1例。
根據肺大皰的大小及直徑將肺大皰分為3種類型[6]。(1)Ⅰ型:大皰非常小,只能通過光鏡才能發現,胸腔鏡及肉眼觀察往往認為正常; (2)Ⅱ型:稍大體積的大皰,固定與肺實質相通,直徑<2 cm;(3)Ⅲ型:巨大肺大皰,直徑≥2 cm。
1.2 設備及藥品 日本Olympus LTF240可彎曲內科電子胸腔鏡、氬氣刀和高頻電刀(德國愛爾博公司);醫用BT 膠、手術包、監護儀、胸腔引流管、2%利多卡因等藥品。
1.3 治療方法
1.3.1 術前準備 完善包括胸部CT、血氣分析、血常規、凝血功能等。患者術前給予2 mg咪達唑侖+0.05 mg芬太尼靜脈基礎麻醉,選取健側臥位,患側上肢曲肘上舉后固定,連接心電監護及吸氧(2~3 L/min)。
1.3.2 手術方法 選取患側腋前線第4~6肋間,常規皮膚消毒、外科手術鋪巾,用2%利多卡因5~10 ml逐層充分浸潤麻醉,置入胸腔穿刺針,向胸膜腔內注入醫用CO2氣體建立人工氣胸,順肋間切開皮膚1 cm,鈍性分離皮下各層組織至胸膜。置入專用Trocar套管,再經Trocar套管插入胸腔鏡,按照肋胸膜、縱隔胸膜、膈胸膜及臟層胸膜的順序全面檢查胸膜腔。右側胸膜腔依據水平裂與斜裂交點定位,左側胸膜腔依據斜裂定位,重點觀察葉間裂邊緣、下葉背段、肺尖區域,找到病變區域并進行處理。
1.3.3 治療措施 (1)若發現粘連帶可通過鉗夾、電切的方式進行分離松懈。(2)對于薄壁的肺大皰,無論直徑大小,治療上均可采用活檢鉗鉗夾的方式使其破裂。若薄壁肺大皰瘺口處直徑較大,可在鉗夾處理后使用BT 膠封堵漏口。(3)對于壁厚、直徑較小肺大皰,可通過高頻電刀對其進行定點燒灼、電凝。(4)若肺大皰壁厚、直徑較大,可采用氬氣刀表面均勻燒灼、止血,后覆以BT 膠封堵創口。
1.3.4 術后處理 用負壓吸引器吸引胸腔內殘余的液體和氣體,觀察肺復張情況,術后放置胸腔引流管、連接水封瓶,觀察術后停止漏氣時間及患者是否出現發熱等并發癥。
1.4 臨床療效評價 術后密切觀察引流管的通暢及氣體溢出情況。臨床療效評價標準如下:若術后7 d引流管無氣體溢出,夾管24 h后復查胸部X 線或CT,若仍無氣體溢出,胸腔無積氣,視為治愈;若引流瓶內無氣泡溢出,但胸部X 線或CT 提示肺未完全復張,肺體積壓縮<10%,視為好轉;7 d后肺體積壓縮>10%或仍有氣體溢出,視為無效。
2 結果
2.1 內科胸腔鏡鏡下資料 14例患者均成功完成內科胸腔鏡介入診療。Ⅱ級肺大皰 (直徑<2 cm)5例;Ⅲ級肺大皰 (直徑≥2 cm)4 例,彌漫性(單側肺部肺大皰數超過5個)肺大皰6例,共計發現肺大皰數約42個。胸腔鏡鏡下表現:粘連帶形成13例 (92.9%),單個薄壁透明狀大皰2 例(14.3%),串珠樣肺大皰4例 (28.6%),多發肺大皰或巨大肺大皰合并粘連帶4例 (28.6%),其中3 例為薄壁巨大肺大皰,1 例為厚壁巨大肺大皰。臟層胸膜多發結節5例 (35.7%),術后病理為慢性炎癥4例,纖維組織增生伴淋巴細胞浸潤1例。見圖1、表1。
2.2 臨床療效 14例患者均未出現肺部感染、肺不張等并發癥。引流管留置時間為(8.71±5.77)d,14例患者均于內科胸腔鏡治療后24~72 h肺完全復張,術后3 d內停止漏氣11例,其中3例于術后7 d復查X 線胸片提示無漏氣,拔管后復發,再次行持續胸腔閉式引流,2周后瘺口愈合,復查X線胸片無漏氣。14例患者近期有效率為100%,隨訪1年,未發現同側或對側氣胸復發,遠期有效率為100%。見表1。
2.3 術后并發癥 所有患者術后均短期內出現發熱,體溫波動于37.5~38.5 ℃,物理降溫熱可退;術后胸痛12例(85.7%),給予止痛等對癥處理后好轉;14例患者術后無心肺功能衰竭或空氣血栓等并發癥。
3 討論
自發性氣胸多發生于胸廓扁平的瘦高男性,多因肺泡腔與胸膜腔之間存在自發的交通所致,部分氣胸原因不明,大部分學者認為臟層胸膜下或胸膜表面肺大皰破裂是自發性氣胸的原因[7]。最近也有國外研究通過自熒光胸腔鏡檢查發現臟層胸膜表面存在彌漫性裂口導致漏氣[8]。臨床上將氣胸分為原發性氣胸和繼發性氣胸,常見病因包括COPD 或炎癥后纖維化,如矽肺、肺結核、彌漫性肺間質纖維化、囊性肺間質纖維化等。本研究中原發性氣胸占64.3%,繼發性氣胸占35.7%,其中3例患者原發病為肺結核,1例患者為社區獲得性肺炎,1例為COPD,起病年齡以青年居多,肺大皰分布為左上肺大皰3例(其中1例為串珠樣肺大皰),右下肺大皰2例(均為Ⅲ型肺大皰),與鄒衛等[9]統計的青少年肺大皰發病部位及形態一致。同時納入研究的患者既往均在外院行胸腔穿刺及置管治療,行胸腔鏡檢查可見肺內多發粘連帶形成,與于克維等[10]認為行胸腔穿刺抽氣及胸腔置管易導致粘連帶形成觀點一致。

表1 病例基本資料
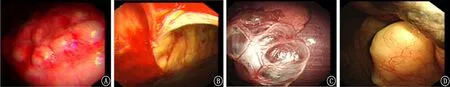
圖1 胸腔鏡下表現 A:臟層胸膜表面結節;B:粘連帶;C:薄壁肺大皰;D:厚壁肺大皰
長期以來,肺大皰并發自發性氣胸的治療包括內科保守治療及外科手術治療。內科保守治療多以胸腔穿刺、胸腔閉式引流為主,主要通過排氣、減壓等方式使得肺部破口自然愈合,但治療效果欠佳,會使得患者住院時間延長,從而導致醫療護理費用增加。外科手術治療包括傳統的開胸手術或電視輔助胸腔鏡手術,外科傳統開胸手術的創傷較大,術后疼痛重,恢復慢,術后并發癥多。外科電視胸腔鏡治療最顯著的優勢在于可直視下直接修補破口、結扎肺大皰或進行肺葉切除術,但手術適應證為非均質性肺氣腫患者,對患者心肺功能要求高,不僅對患者造成的創傷大,而且手術費用高。也有部分難治性氣胸患者不想手術,或沒有手術條件,或因心肺功能差難以耐受手術等客觀因素所限制而無法手術。Herrmann等[11]認為對所有自發性氣胸患者均建議直接行外科胸腔鏡手術的證據不足,建議外科胸腔鏡手術作為最后的保留干預措施。近些年來興起的經內科胸腔鏡下介入治療是治療難治性氣胸的一種新方法。
內科胸腔鏡治療最大優勢在于可以直視下觀察胸膜腔全貌,對異常組織進行活檢,以明確氣胸病因,并能在直視下對粘連帶進行分離,必要時對肺大皰進行鉗夾、高頻電刀及氬氣刀燒灼處理,治療氣胸療效顯著。納入研究的14例患者中,5例胸腔鏡下可見臟層胸膜多發結節,病理均為良性病變(慢性炎癥),可能與慢性終末氣道炎癥、纖維結締組織異常有關。胸膜粘連帶的形成可限制肺的復張或使破口持續開放,最終導致氣胸轉為難治性。本研究針對粘連帶的治療采用剝離、直接切除、電灼等方式,考慮到粘連帶內血管無肌層,不易自行收縮止血,因此在松解粘連帶時需注意其血供情況,盡可能緊貼壁層胸膜進行,以避免出血。針對無法鉗夾破壞的厚壁、寬基底肺大皰,可采用高頻電刀及氬氣刀進行燒灼治療,治療過程中讓患者盡可能減小呼吸幅度,直接將電凝頭與肺大皰接觸,控制功率在35 W 左右,每次時間不超過5 s,這樣既能使肺大皰凝固達到封堵效果,同時可以減少出血風險。納入本研究的患者無操作相關大出血,安全性高。術后3 d內停止漏氣11例,3周內停止漏氣3例。最終氣胸治愈14例,近期有效率為100%,13例患者隨訪1年,1例患者隨訪9個月均無氣胸復發,治愈率為100%。
在本研究中,有3 例患者合并有肺結核基礎病,其中1例在鏡下介入治療后多次出現夾閉引流管后氣胸復發,最終經過持續胸腔閉式引流及抗結核治療后好轉,考慮為肺結核患者大多數營養狀況較差,在胸膜下干酪結節溶解破潰、結核性空洞侵襲胸膜、肺泡彈力纖維減退等多因素共同作用下,造成肺實質結構毀損較重,導致患者肺組織修復能力減弱,進而導致氣胸破口難以愈合。同時在本研究中共有3例多發、寬基底部肺大皰患者,其中2例在內科胸腔鏡介入治療后使用BT 膠覆蓋創面,1例未使用生物凝膠覆蓋,最終以上3例患者術后胸腔閉式引流拔管時間無明顯差別。盡管用于覆蓋創面的BT 膠具有粘接強度高、不易脫落特性,并且能在組織表面瞬間聚合固化成膜,但氣胸修復依賴于臟層胸膜肺間質的纖維細胞及膠原蛋白合成,與是否使用BT膠覆蓋創面可能無明顯關聯,但由于本報道的病例較少,尚有待進一步研究和增加病例。
綜上所述,針對難治性氣胸患者,通過內科胸腔鏡進行鏡下介入治療是一種良好的選擇,可以提高臨床療效,能減少并發癥的發生和醫療費用,值得臨床推廣。
利益沖突所有作者均聲明不存在利益沖突

