全內窺鏡下椎間孔外技術治療極外側型腰椎間盤突出癥*
吳 檳 謝 林 周小陽 徐文強 唐 田 江蘇省中西醫結合醫院,江蘇省南京市 210028
極外側型腰椎間盤突出癥(Far lateral lumbar intervertbral disc herniation,FLLIDH)臨床上較為少見,容易誤診,是椎間盤突出癥手術失敗的原因之一[1]。其發病率在腰椎間盤突出癥患者總數中約占3.8%。患者一般疼痛較重,保守治療多難以獲得好的療效,故多最終需要手術治療。傳統的開放手術入路有諸如椎板間開窗術、經峽部椎板開窗術、椎間孔切開術、全小關節切除術、椎管成形術及前路手術等,此類手術盡管短期療效肯定,但是手術創傷較大,術后恢復時間較長,術中對正常解剖結構產生一定破壞,并且容易導致神經根粘連等問題[2]。本研究采用經皮全內窺鏡椎間孔外靶向技術治療極外側腰椎間盤突出癥,很大程度上解決了上述問題,取得了滿意臨床療效。
1 資料與方法
1.1 一般資料 選取2014年6月—2015年3月我院收治的23例臨床表現為腰腿痛的腰椎間盤突出癥患者,其中男14例,女9例,平均年齡40(20~57)歲。入院后行腰椎正側位、左右斜位、過伸過屈位、CT及MRI、雙下肢動靜脈彩超等影像學檢查確診。本研究通過醫院倫理委員會審查且患者知情同意。術前患者行正規保守治療無效,影像學與癥狀體征相符且明確責任椎間盤,排除椎體不穩及脊柱畸形、凝血機制異常、精神障礙等手術禁忌。
1.2 手術過程 術前根據MRI或CT確認皮膚進針點至中線旁開距離以及進針路徑(避開腹腔)。患者俯臥位,術前咪達唑侖與芬太尼鎮靜。C臂機透視確認責任椎間隙。標出進針點(通常6~9cm),局麻后在透視引導下,采用18Ga穿刺至靶點位置(正位片位于椎弓根中點連線,側位片透視下位于椎體后緣)。抽出針芯,注入碘海醇、亞甲藍和生理鹽水混合液造影。植入鈍頭導絲,逐級插入擴張管,建立皮下通道。退出擴張管,沿導絲旋轉置入錐形擴張器,沿錐形擴張器植入工作套管,C臂機透視確認到達靶點位置后置入內窺鏡。術中持續生理鹽水+慶大霉素沖洗,雙極射頻及直鉗清除覆蓋在纖維環上的軟組織,鏡下見到藍染的突出髓核組織,不同型號咬鉗將突出髓核輕輕取出,暴露出神經根,仔細檢查神經根周圍,尋找破碎髓核并摘除,射頻消融止血,確認突出髓核完全摘除、神經根減壓充分。檢查纖維環裂縫,雙極射頻皺縮纖維環成形。邊檢查手術通道邊取出內鏡,預防性注入甲強龍1支,沿工作套管置入明膠海綿止血,拔出工作套管,5-0可吸收縫線皮內縫合切口,無菌敷料覆蓋切口。
1.3 術后處理 術后予甘露醇+地塞米松脫水消腫,腺苷鈷胺營養神經,奧美拉唑保護胃黏膜,結合補腎活血舒筋方辨證施治。術后即可佩戴腰圍下地行走,適當直腿抬高訓練。出院前復查MRI,出院1個月后開始腰背肌鍛煉(飛燕式),建議術后2~3個月恢復工作,避免腰部負重及劇烈活動。
1.4 觀察指標 出院時指導患者使用VAS、JOA、ODI評分表,所有病例采用電話及門診隨訪,至少隨訪1年,記錄術前、術后1個月、3個月、12個月、24個月各項評分情況。末次隨訪同時采用改良MacNab標準進行療效評價。(1)疼痛視覺模擬評分(VAS):0~10為量表分數,分數越高表明腰痛越劇烈。(2)Oswestry 功能障礙指數(ODI):評價患者功能障礙程度,了解腰痛對其日常生活的影響。得分越高,表示功能障礙越嚴重。(3)日本骨科學會腰痛評分(JOA):量表分為4 部分:主觀癥狀、體征、日常生活、膀胱功能;得分越低,表示腰痛越嚴重。(4)改良MacNab療效評定標準:分為優、良、可、差4個等級。優:癥狀完全消失;良:有輕微癥狀;可:癥狀減輕,影響正常活動;差:癥狀前后無差異。優良率為優和良者占總人數的比例。

2 結果
所有患者均成功完成微創手術,隨訪時間至少1年,絕大部分患者術后即可疼痛明顯緩解,恢復行走,術后復查MRI示突出髓核完全摘除。術后隨訪VAS、ODI評分較術前明顯下降,JOA較術前升高。術后1個月、3個月、12個月患者病情均進一步緩解,術后12個月與術后24個月患者病情趨向穩定,無明顯差異(表1)。末次隨訪按照改良Macnab標準評定,優19例,良3例,可1例。
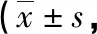
表1 23例患者術前術后各時間點腰、腿痛VAS、JOA及ODI評分分)
注:術后1個月與術前比較,aP<0.05;術后3個月與術后1個月比,bP<0.05;術后12個月與術后3個月比,cP<0.05;術后24個月與術后12個月比,dP>0.05。
3 討論
極外側型腰椎間盤突出癥指脫出的椎間盤組織位于椎間孔外,機械性壓迫或炎性刺激同序數的出口神經根,造成同序數的神經根支配區劇烈的放射性疼痛,合并腰骶部疼痛,同時伴有受損神經根支配區不同程度的皮膚感覺或運動功能損傷。
對于臨床癥狀重、影像學診斷明確、經保守治療效果不明顯的病例,由于脫出移位的髓核直接壓迫了椎間孔和椎間孔外區域相對固定的腰神經。持續劇烈的根性疼痛很難緩解,手術治療常為最佳選擇[3],包括傳統的開放手術及微創經間盤鏡摘除突出的椎間盤術。
傳統的手術入路有較多選擇,如椎板間開窗術、經峽部椎板開窗術、椎間孔切開術、全小關節切除術、椎管成形術及前路手術等。椎板間開窗術是最經典的手術入路.但這種入路可能會導致術后嚴重的背痛,2%~4%病例需進行椎間融合。側方肌肉間入路(The lateral transmuscul approach-LTM)可以最大限度地保留正常的骨性和軟組織結構,然而卻無法處理合并椎管狹窄或者椎管內突出的病例。傳統的開放手術還有創傷大、出血多、肌肉剝離范圍大、脊神經背側支損傷率高、術后常發生肌纖維瘢痕化、肌肉萎縮及腰背肌無力綜合征等弊病。
近些年來研究大都集中在微創治療FLLDH上。1997年由Foley和Smith首先將MED系統成功地應用于腰椎間盤突出癥患者。其手術入路與傳統開放手術基本相同。Bradley K等通過長期隨訪來看,經椎管外應用間盤鏡治療FLLIDH,術后5年平均滿意率達85%,60%患者癥狀消失。這種手術方式特別適用于L5~S1極外側型椎間盤突出癥患者。據Kadir Kotil等人研究。運用這種手術方式治療L5~S1極外側型椎間盤突出癥,滿意率可以達到92.9%,且無1例出現腰椎不穩。但是卻發生了1例患者永久癱瘓[4],然而由于椎間盤鏡手術在內鏡下操作,視野和操作空間有限,容易發生硬膜撕裂、神經根損傷和出血增加等并發癥[5]。
經過近年的研究,經皮全內窺鏡技術治療FLLIDH逐漸被推廣開來。相對于椎板間隙入路、TESSYS技術及YESS技術,椎間孔外靶向技術不需要破壞椎板或關節突且不需要進入椎間盤盤內,該技術主要摘除突出的椎間盤髓核,可以更好地保護椎間孔外的神經免受災難性損傷。該技術進針點更靠近內側,穿刺角度更陡,因此有損傷腹主動脈可能,所以必須做好術前計劃,確定穿刺靶點、進針點和穿刺途徑。盡管如此,該技術較易避開向后移位的椎間孔外神經根,且操作簡單,安全性高,更容易被脊柱外科醫生接受,值得推廣。

