B 超引導下行股神經和坐骨神經阻滯在膝關節以下部位手術中的使用
季鳳蘭
鹽城市中醫院麻醉科,江蘇鹽城 224000
既往在下肢手術中大規模使用的腰硬聯合麻醉方法能夠滿足手術需要,腰麻起效快,鎮痛效果可靠,患者所需承擔的麻醉費用也比較低,但是腰麻藥物作用起效后給患者的血壓會帶來較大變化,影響患者早期自主排尿功能,另外患者很早就會感覺到手術區疼痛[1]。 借助于B 超這項技術引導實施神經阻滯,根據肉眼可視的圖像,對患者患側股神經和坐骨神經準確確定位置的情況下進行阻滯,將局麻藥注射到滿意的位置,對患者的血壓影響小,極大地減少了惡心嘔吐和尿潴留等影響病人舒適度副反應的發生率[2]。 該次研究選擇該院2018 年1 月—2019 年3 月之間施行膝關節以下部位手術的60 例患者作為實驗對象,給膝關節以下部位手術患者以B 超引導下行股神經和坐骨神經阻滯,獲得不錯的臨床效果,現報道如下。
1 資料與方法
1.1 一般資料
選擇該院施行膝關節以下部位手術的60 例患者,隨機將患者分為研究組和對照組兩組,每組30 例患者,研究組男21 例,女9 例;體重為45~75 kg,平均體重(52±6.25)kg;年齡為30~70 歲,平均年齡(42±4.95)歲。 對照組男25 例,女5 例;體重為44~74 kg,平均體重(54±5.96)kg;年齡為30~68 歲,平均年齡為(40±5.23)歲。 術前對患者詳細地進行病情評估,全部為ASAI~Ⅲ級,手術類型包括脛腓骨、踝關節、趾骨骨折內固定或者清創等;所有入選患者均無精神類疾病史,麻醉穿刺點及周圍無明顯局灶感染,既往無腰背部手術及疼痛史,各器官系統無明顯障礙性疾病。 此次研究通過倫理委員會批準,患者或者家屬均簽署麻醉知情同意書。 患者的各項基本資料進行比較,發現差異無統計學意義(P>0.05),證明具有可比性。
1.2 方法
進入手術室前患者或其法定受委托人簽署好麻醉知情同意書;入室后,均予以開放好上肢靜脈通路,將患者連接好常規監測項目:心電圖(ECG)、無創血壓(NIBP)和脈搏血氧飽和度(SpO2)。
用超聲探頭尋找股神經時,將研究組患者先置于仰臥位,尋找坐骨神經時,改為患側在上的側臥位,使用超聲探頭找尋患者的股神經和腘窩周圍處的坐骨神經及其分支,并對上述神經進行定位,然后采用平面內進針技術,同時根據實時變化的超聲圖像將穿刺針抵達神經周圍,稍遠離神經,防止注射藥物至神經內進而造成神經損傷,隨后注入適量布比卡因(總用量不超過150 mg),使藥液充分且環狀包繞在神經周圍。
對照組患者均側臥位,腿部貼向腹部和頭部低向胸部,背部彎成弓狀,選取L2~3 或L3~4 間隙作為麻醉穿刺點,硬膜外針置入出現負壓現象,說明針處于硬膜外腔位置,將細的腰麻針經硬膜外針刺入,發現有透明腦脊液流出并且回抽順暢, 注入0.5%輕比重布比卡因藥液2~3 mL (由0.75%布比卡因2 mL 和生理鹽水1 mL 配成),將腰麻針連同注射器拔除,最后將硬膜外導管向頭部方向置入3~5 cm 并固定好。
1.3 觀察指標
①兩組患者麻醉操作時間(Ta)、痛覺阻滯起效時間(Tb)和麻醉后痛覺維持時間(Tc)。 ②記錄患者麻醉前(T0)、麻醉操作完畢10 min 時(T10)和麻醉操作完畢20 min 時(T20)的平均動脈壓(MAP)和心率(HR)。③術后隨訪并記錄兩組患者麻醉后惡心嘔吐和尿潴留發生例數。
1.4 統計方法
采用SPSS 19.0 統計學軟件分析數據,計量資料以(±s)表示,采用t 檢驗,計數資料用[n(%)]表示,采用χ2檢驗。P<0.05 差異為有統計學意義。
2 結果
兩組患者麻醉操作完成所需時間(Ta)比較差異無統計學意義(P>0.05),但是研究組麻醉后痛覺維持時間(Tc)和痛覺阻滯起效時間(Tb)明顯比對照組時間長(P<0.05),見表1。
表1 兩組患者麻醉操作時間、痛覺阻滯起效時間和麻醉后痛覺維持時間比較[(±s),min]

表1 兩組患者麻醉操作時間、痛覺阻滯起效時間和麻醉后痛覺維持時間比較[(±s),min]
組別 Ta Tb Tc研究組(n=30)對照組(n=30)t 值P 值5.3±1.15.1±0.90.7710.44416.3±1.25.6±1.037.5190.000600±3.1206±3.0500.2460.000
將兩組患者麻醉前(T0)、麻醉操作完畢10 min時(T10)和麻醉操作完畢20 min 時(T20)的平均動脈壓(MAP)和心率(HR)進行比較,兩組患者麻醉前(T0)的平均動脈壓(MAP)和心率(HR)、麻醉操作完畢10 min時(T10)和麻醉操作完畢20 min 時心率(HR)差異無統計學意義(P>0.05),而兩組患者在麻醉操作完畢10 min時(T10)和麻醉操作完畢20 min 時(T20)這兩個時間點的平均動脈壓(MAP)比較差異有統計學意義(P<0.05),見表2。
表2 兩組患者在麻醉前后的平均動脈壓(MAP)和心率(HR)比較(±s)

表2 兩組患者在麻醉前后的平均動脈壓(MAP)和心率(HR)比較(±s)
生命體征 組別 T0 T10 T20 MAP(mmHg)HR(bpm)研究組對照組P 值研究組對照組P 值92±1091±11>0.0574.2±8.375.2±8.4>0.0593±983±8<0.0576.2±8.778.2±8.1>0.0592±882±7<0.0575.3±8.577.2±8.6>0.05
術后兩組患者麻醉后惡心嘔吐和尿潴留發生率比較差異有統計學意義(P<0.05) 。 見表3。
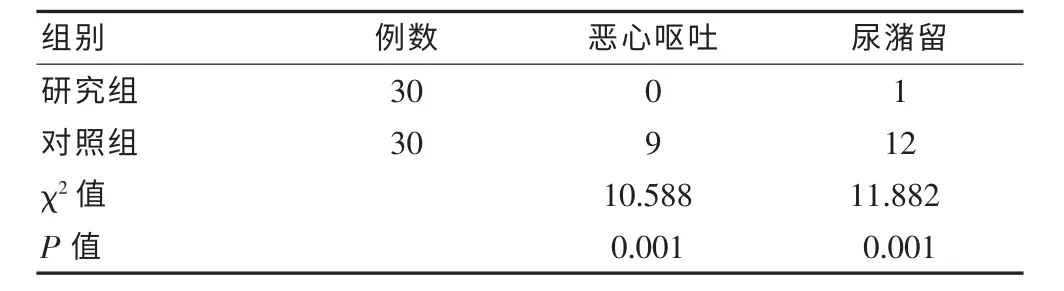
表3 兩組患者麻醉后惡心嘔吐和尿潴留發生率比較
3 討論
在現階段骨科下肢手術麻醉還是以椎管內麻醉方法為主,因為椎管內麻醉能滿足骨科下肢手術需要,但是也存在不足之處, 例如麻醉后血管處于擴張狀態,進而出現血壓下降,血流動力學狀態會出現很大的波動[3]。椎管內麻醉在腰背部進行穿刺,除了阻滯支配下肢運動和痛覺的神經,還會影響到支配消化道和泌尿系統的神經,所以患者麻醉期間和麻醉后期會出現惡心嘔吐、腰背痛以及尿潴留這些不舒服的反應[4]。所以,尋求一種簡單且對患者生理功能功能干擾比較小的麻醉方式很有必要。
下肢股神經和坐骨神經阻滯范圍僅局限于單側肢體,對患者的血液循環分布影響輕微,尤其適合應用于合并心血管功能較差的老年患者。另外現代科學技術發展日新月異,超聲這門新的技術在麻醉領域中的應用也增多起來,麻醉醫生可以在超聲儀器上直接看到下肢血管、 神經以及周圍的肌肉骨骼等結構,采用平面內或者平面外進針技術,可以根據超聲圖像提示將穿刺針準確且快速地穿刺到神經周圍,減少了盲探狀態下誤入血管或其他組織結構的可能性,降低了局麻藥中毒和組織損傷的概率, 然后注入局麻藥后,可以清晰看到神經組織被局麻藥環狀充分包繞[5]。 超聲引導的長處表現在以下幾點:①超聲能夠準確且動態地將穿刺針所經過的路徑顯示在超聲畫面上,這樣為穿刺成功率的提高和確切充分的麻醉效果帶來了保證。②超聲能夠使穿刺針在神經周圍幾個不同的方向進行穿刺,在多個不同的位置點注射藥物,這樣使得神經被藥物充分呈環形包繞,有利于藥物和神經充分接觸起作用,藥物起效時間會大大縮短,因為藥物注射到正確的位置,局麻藥物的用量也得到減少。 ③在能直接看到的超聲畫面上,可以減少神經內注射藥物導致的神經損傷和誤入血管造成嚴重的局麻藥中毒反應等并發癥[6-7]。
對比兩組患者發現,研究組Ta 為(5.3±1.1)min,Tb 為(16.3±1.2)min,Tc 為(600±3.1)min,對照組Ta 為(5.1±0.9)min,Tb 為(5.6±1.0)min,Tc 為(206±3.0)min,兩組患者麻醉操作完成所需時間(Ta)比較差異無統計學意義(P>0.05),但是研究組麻醉后痛覺維持時間(Tc)和痛覺阻滯起效時間(Tb)明顯比對照組時間長(P<0.05),說明超聲引導下行股神經和坐骨神經阻滯這種麻醉方式雖然起效時間長,但是可以為患者提供較長的鎮痛時間,為患者帶來舒適的體驗,降低了患者對止痛藥的需求且減少了止痛藥的應用,也減少了病房醫護人員的工作量和患者家屬的陪護壓力。兩組患者麻醉前(T0)的平均動脈壓(MAP)和心率(HR)、麻醉操作完畢10 min 時(T10)和麻醉操作完畢20 min時心率(HR)差異無統計學意義(P>0.05),而兩組患者在麻醉操作完畢10 min 時(T10)和麻醉操作完畢20 min時(T20)這兩個時間點的平均動脈壓(MAP)比較差異有統計學意義(P<0.05)。這跟椎管內麻醉擴張周圍血管和股神經和坐骨神經阻滯起效慢有關。該研究還顯示,研究組的不良反應發生率低于對照組,因為椎管內麻醉影響消化泌尿系統,導致相當一部分患者出現惡心嘔吐和尿潴留,其中惡心嘔吐跟血壓降低也有關系,術后需要禁食一段時間和導尿;而且穿刺過程中損傷腰椎旁的軟組織和神經,可能會引起患者腰背部痛。 由于擔心會發生腰麻后頭痛和雙下肢不能活動,對照組術后6 h 內要求患者不能下床活動采取平臥位,而研究組則不受平臥位的限制,還可以活動健側下肢。同安慧霞等人[8]在《超聲引導下股神經聯合坐骨神經阻滯在高齡患者下肢手術中的應用》一文中表現出一致研究結論,此文中A 組Ta 為(6.2±2.1)min,Tc為(423.1±102.3)min,B 組Ta 為(5.8±1.2)min,Tc 為(223.2±67.8)min, 充分證明B 超引導下股神經和坐骨神經阻滯麻醉方法應用可行性。
綜上所述,在膝關節以下部位手術中使用B 超引導下股神經和坐骨神經阻滯這種麻醉方式,能夠為患者帶來優良的鎮痛效果,術中維持良好穩定的循環狀態,能夠早期進食和排尿,有利于患者早期恢復麻醉手術前的狀態。
(收稿日期:2019-08-12)

