貴陽市社區醫院慢性疼痛診療現狀及患者滿意度調查
毛冬梅, 姚旌**, 何霞, 王林, 沃春新, 張忠杰, 陳漁, 于子龍
(1.貴州醫科大學附院, 貴州 貴陽 550004; 2.貴州醫科大學, 貴州 貴陽 550004)
按照2018年國際疾病分類,慢性疼痛定義為疼痛持續或反復發作3個月及以上,超過急性疾病的一般病程或損傷愈合的合理時間[1]。世界上超過20%的人正在遭受慢性疼痛的折磨,其中65歲以上老年人慢性疼痛的發生率超過50%[2-4]。隨著人口老齡化的進展,我國慢性疼痛的患者不斷增加,如上海社區居民中慢性疼痛比例為92.68%,醫院門診病人中已高達98.20%[5]。慢性疼痛會影響患者的日常生活質量,導致行為、心理及認知功能障礙,最終引起一系列的并發癥,如跌倒、骨折、抑郁癥、深靜脈血栓形成和肺栓塞等,嚴重時會危及生命[6]。社區衛生服務是城市衛生工作的重要組成部分,是為社區居民提供疾病預防等公共衛生服務和慢性疼痛等多發病診療的基本醫療服務系統[7]。因此,社區衛生服務中心(即社區醫院)對于及時有效地控制和減輕社區居民的慢性疼痛有著極其重要的作用。然而,目前社區醫院在慢性疼痛診療過程中依然存在著諸多問題,首先是疼痛醫師人數少,如中山市62 家社區醫院中,僅配有疼痛醫師2名[8];其次是社區醫務人員素質參差不齊、居民信任度低、社區衛生服務中缺乏嚴格的診療和服務操作規范、缺乏服務質量監測手段等[9],也影響著社區醫院慢性疼痛的診療水平。本研究通過調查貴陽市社區醫院慢性疼痛診療現狀及出院患者對診療工作的滿意度,為制定社區醫院慢性疼痛診療能力發展策略提供科學依據。
1 對象與方法
1.1 調查對象
1.1.1社區醫院 2018年7月采用分層隨機方法,分別抽取貴陽市城區和郊縣的社區醫院45個(城區37個、郊縣8個),對社區醫院的負責人進行慢性疼痛診療現狀的問卷調查,共發放問卷45份,回收45份,有效問卷45份。
1.1.2慢性疼痛患者 選擇2018年1-7月某社區醫院疼痛科和某三甲醫院疼痛科慢性疼痛出院患者作為社區組和三甲組,要求患者符合:(1)居住于貴陽市,(2)疼痛時間≥3個月、符合慢性疼痛診斷標準的非癌性疼痛患者,(3)神志清楚、能正確完成數字評價量表(numerical rating scale,NRS)[2]評分者,(4)有完整住院檔案記錄者。采用電話隨訪方式對慢性疼痛出院患者進行調查,社區組患者45例,無失訪;三甲組患者134例,拒訪或失訪14例,完成120例,失訪率為10.44%。2組患者基本情況見表1。
1.2 調查內容
1.2.1社區醫院慢性疼痛診療現狀 采用自行設計的社區醫院調查問卷進行現場調查,調查內容包括:(1)從事慢性疼痛診療的醫師人數、職稱;(2)從事慢性疼痛診療醫師每年參與慢性疼痛診療培訓的人次;(3)是否有獨立的疼痛門診和病房;(4)在慢性疼痛治療中是否開展神經阻滯療法和介入手術治療及其具體開展情況。
1.2.2慢性疼痛出院患者對診療的滿意度 采用自行設計的慢性疼痛出院患者調查表,電話調查內容包括:(1)住院病人的一般情況,如性別、年齡、病程;(2)入院時和出院時疼痛程度的NRS評分;(3)出院時對診療水平的滿意情況。NRS評分是由患者根據疼痛感受選擇0~10中一個數字表示疼痛程度,0分表示無疼痛,10分表示最劇烈的疼痛[2];患者對診療水平的滿意程度分非常滿意、滿意、不滿意,滿意度(%)=[(非常滿意人數+滿意人數)/調查人數]×100%[10]。
1.3 統計學分析
2 結果
2.1 社區醫院
調查結果顯示,開展了疼痛獨立門診的社區醫院有4個(95%CI為1.00~10.20),建立疼痛門診疼痛病房的社區醫院1個(95%CI為0.10~5.60),開展神經阻滯的社區醫院為11個(95%CI為5.40~19.70),無社區醫院開展介入手術治療慢性疼痛;參與慢性疼痛診療的醫師125人,平均每個醫院(2.78±1.22)人(95%CI為2.41~3.15),主治醫師及以上職稱6人(95%CI為2.20~13.10),每年參與慢性疼痛診療學習班的人次為21人次(95%CI為13.00~32.00)。
2.2 慢性疼痛患者
2.2.1一般資料 2組慢性疼痛患者年齡、性別、病程、NR評分比較,差異均無統計學意義(P>0.05)。見表1。

表1 兩組疼痛患者年齡、性別、病程及NR評分的比較Tab.1 General data of two groups
2.2.2NRS評分 2組疼痛患者治療前NRS評分比較差異無統計學意義(P>0.05),但治療后NRS評分比較,社區組患者明顯高于三甲組,差異有統計學意義(P<0.01);同組患者治療后NRS評分均明顯低于治療前,差異有統計學意義(P<0.01)。見表2。
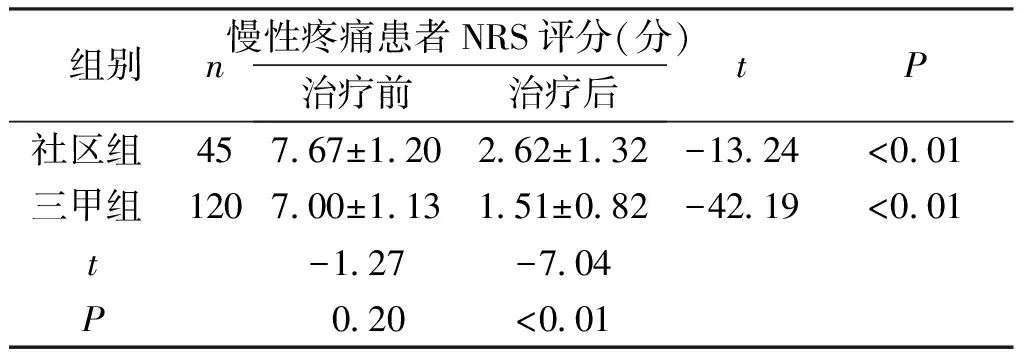
表2 兩組疼痛患者治療前后NRS評分比較Tab.2 Comparison of NRS scores between the two groups after treatment
2.2.3對診療的滿意度 慢性疼痛患者對診療滿意度調查結果顯示,社區組患者對社區醫院診療滿意度(8.89 %)明顯低于三甲組(95.83%),差異有統計學意義(χ2=118.76,P<0.01)。
3 討論
慢性疼痛因其高發病率、高經濟成本及其對個人和家庭生活質量的負面影響,已成為了全球性公共衛生問題[11-13]。有研究結果顯示,日本人慢性疼痛的發病率為39.3%,重度慢性疼痛的發病率為17.4%,慢性疼痛的發病率隨著年齡的增長而增長[14]。慢性疼痛對患者身體機能和心理損害明顯[15-16],也給社會帶來了沉重的經濟負擔,如美國慢性疼痛消耗的直接成本占國民生產總值的2.8%[17]。社區衛生服務是實現人人享有初級衛生保健目標的基礎環節[18],所以提高社區醫院的慢性疼痛診療能力是慢性疼痛診療的重要環節。已有研究顯示,社區醫務人員待遇偏低,缺少鍛煉和晉升機會,人才難以留住是社區衛生服務存在的共同問題[19]。由于慢性疼痛病因診斷復雜,診療涉及神經、骨科、血液等多學科內容,治療手段也融合了麻醉科神經阻滯、康復科的物理療法、介入科的臭氧局部注射及中醫科的針灸等多項技能[8,20-21],所以慢性疼痛診療醫師需要不斷地學習、掌握新知識和新技能。本次調查結果顯示,貴陽市社區醫院從事慢性疼痛診療的醫師人數較少,職稱偏低,每年參加慢性疼痛診療的培訓次數少。因此,這可能也是導致貴陽市社區醫院慢性疼痛診療能力得不到更新和提高的瓶頸所在。
神經阻滯療法具有適用性強、微創、有效、醫療成本低、副作用小等特點,并已列入衛生部面向農村和基層推廣適宜技術十年百項計劃[22-23]。本次調查結果顯示,社區醫院神經阻滯術覆蓋率低,提示社區醫院應加大神經阻滯治療方法的開展力度,以便更好地為慢性疼痛患者服務。介入手術是通過醫學影像設備的引導,利用導管、導絲等專用器械到達病變部位的微創檢查和治療方法[24],近年來在疼痛科發展迅猛、技術日臻成熟、普及率較高[2],促使很多慢性疼痛患者脫離了長期服用鎮痛藥的困擾,避免了因長期服用產生的不良反應,從而改善了生活質量[25];選擇性神經根阻滯、射頻治療、椎體成形術、經皮椎管成形減壓術、其他神經阻滯和外周關節注射等具有藥物治療不可替代的作用[26]。本研究結果顯示,社區醫院均未開展介入手術,與文獻報道一致。
原國家衛生部于2007年頒發文件,要求二級以上醫院增設“疼痛科”,但大多數地區并沒有重視疼痛科室的建設和發展。很多社區醫院認為疼痛科僅為輔助科室,疼痛科往往歸屬于門診,隸屬于骨科、麻醉科、神經外科、腫瘤科等其他科室,沒有獨立的疼痛門診或疼痛病房[27]。本次調查結果顯示,僅有4個社區醫院疼痛科有獨立門診,1個社區醫院有獨立的疼痛病房。疼痛科是一個運用臨床、影像、神經電生理和神經生化等方法診斷疾病,采用藥物、微創介入技術治療疾病的臨床科室,具有極強的專業性[2]。由于沒有設置獨立的疼痛科,導致對慢性疼痛的診療無法形成一個全面的認識[20]。已有研究顯示,患者對社區衛生服務診療水平的滿意度與其診療水平密切相關[28]。本次調查結果顯示,社區組患者對社區醫院診療滿意度明顯低于三甲組(P<0.01),提示貴陽市社區醫院在慢性疼痛診療質量上還有進一步改進的空間。

