抗凝血酶Ⅲ在預測肝細胞癌術后肝衰竭中的應用價值
王 誠, 陳厚斌, 田澤彬, 鄭 直, 黃安華, 黃 偉
(湖北省公安縣人民醫院 肝膽外科, 湖北 公安, 434300)
肝癌是常見惡性腫瘤,手術切除是首選治療方案。肝衰竭是肝細胞癌術后的嚴重并發癥,可導致患者病死率明顯增加,因此術前準確評估患者肝功能儲備情況尤為重要[1]。研究[2]表明,抗凝血酶Ⅲ(AT-Ⅲ)水平在眾多肝臟疾病中均發生變化,因此在預測肝細胞癌預后有重要作用。本研究探討AT-Ⅲ在預測肝細胞癌術后肝衰竭中的作用,現將結果報告如下。
1 資料與方法
1.1 一般資料
收集本院2017年1月—2019年1月診斷為肝細胞癌患者的臨床資料,共納入31例患者,男28例,女3例,平均年齡(56.8±10.1)歲。納入標準: ① 行手術治療,術前肝功能評定為Child-Pugh A級,術后病理結果為肝細胞癌; ② 對本研究知情同意; ③ 臨床資料完善。排除標準: ① 血液系統疾病引起的凝血功能異常; ② 合并其他系統或器官的惡性腫瘤; ③ 免疫功能缺陷; ④ 未簽署知情同意書; ⑤ 重要器官功能障礙嚴重患者。肝功能不全依據2011年肝臟外科國際協作組提出的肝衰竭的診斷標準[3]進行診斷: 術前肝功能正常或異常,排除膽道梗阻等明顯影響生化指標和臨床表現因素,術后5 d和/或術后國際標準化比值(INR)升高且大于術前值時,或需要靜脈輸注新鮮冰凍血漿才能維持正常INR, 并伴有高膽紅素血癥。根據前述標準將術后患者分為肝切除后肝衰竭組(PHLF)7例與肝切除術后非肝衰竭組(非PHLF)24例。
1.2 觀察指標
統計術前一般臨床資料,包括年齡、性別、乙肝表面抗原、甲胎蛋白、總膽紅素、結合性膽紅素、白蛋白、AT-Ⅲ活性、谷丙轉氨酶(ALT)、r-谷氨酰胺轉肽酶(r-GT)、腫瘤大小、術前是否行肝動脈介入栓塞化療(TACE)、肝硬化、肝切除范圍、肝門阻斷與否及時間。統計術后第1、3、5天患者總膽紅素、INR。
1.3 統計學方法
采用統計學軟件SPSS 19.0對患者一般資料進行統計學分析,符合正態分布的資料應用t檢驗,非正態分布資料應用Mann-WhitneyU檢驗; 計數資料行卡方檢驗,應用Logistic進行多因素分析, ROC曲線評價指標預測價值,選取約登指數最大點為最佳臨界值, ROC曲線下面積比較應用Z檢驗。P<0.05表示差異有統計學意義。
2 結 果
2.1 術后肝功能恢復情況
2組患者總膽紅素、AT-Ⅲ活性、白蛋白、血小板、INR、凝血酶原時間、r-GT差異有統計學意義(P<0.05), 見表1。
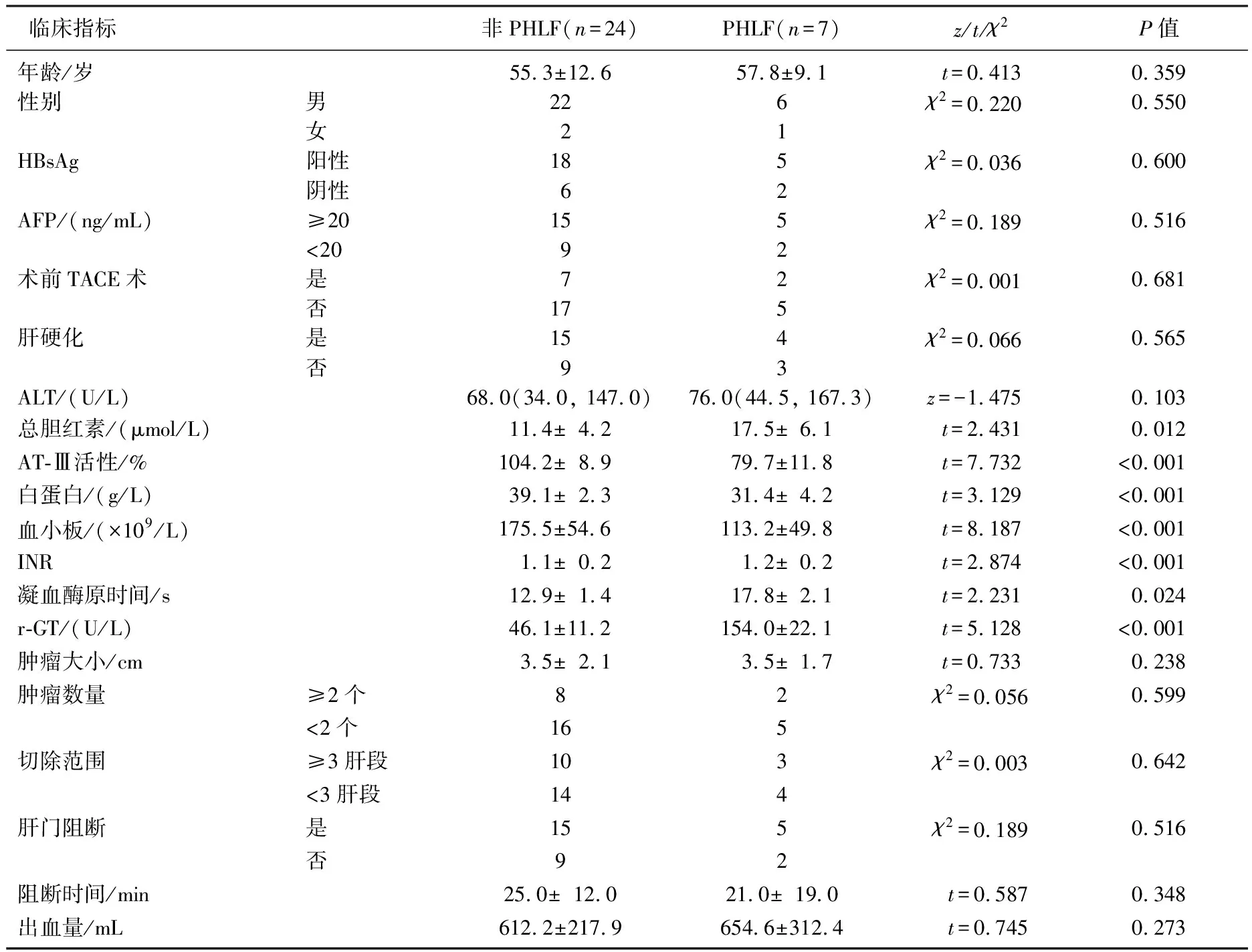
表1 2組臨床資料比較
AFP: 血清甲胎蛋白; HBsAg: 乙型肝炎病毒表面抗原; AT-Ⅲ: 抗凝血酶Ⅲ; INR: 國際標準化比值; r-GT: r-谷氨酰胺轉肽酶。
2.2 術后肝衰竭的危險因素分析
Logistic多因素分析結果顯示, INR、白蛋白、血小板、r-GT、凝血酶原時間不是術后肝衰竭的危險因素,而膽紅素、AT-Ⅲ活性是術后肝衰竭的獨立危險因素,見表2。
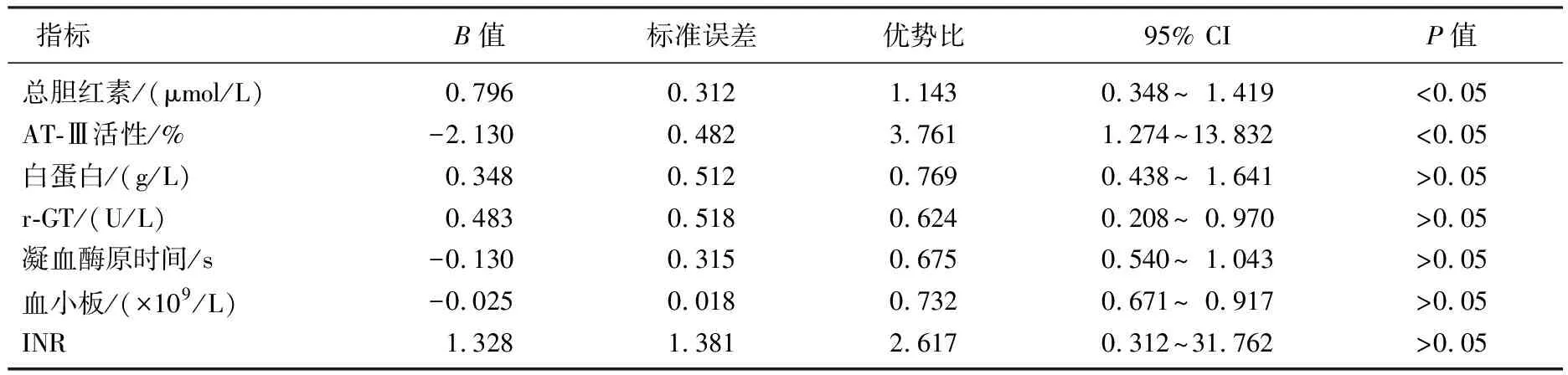
表2 術后肝功能衰竭危險因素Logistic多因素分析
AT-Ⅲ: 抗凝血酶Ⅲ; r-GT: r-谷氨酰胺轉肽酶; INR: 國際標準化比值。
2.3 術前膽紅素、抗凝血酶原Ⅲ活性評估術后肝功能衰竭的ROC曲線分析
結果顯示,總膽紅素對應的ROC曲線下面積為0.701(95% CI: 0.591~0.811), 最佳臨界值為20.600, 在該點約登指數最大,其敏感度和特異度分別為0.667和0.701; 抗凝血酶Ⅲ活性ROC曲線下面積為0.757(95% CI: 0.647~0.866), 其最佳臨界值為87.200, 其靈敏度和特異度分別為0.807和0.716。應用Z檢驗比較總膽紅素與AT-Ⅲ活性之間ROC曲線下面積差異有統計學意義(P<0.05)。
3 討 論
近年來隨著手術方式、醫療設備及相關醫學理論的加速發展,肝臟手術有了很大改善,但術后肝衰竭仍然是一個重要的臨床問題。目前主流觀點認為,較好的預測肝癌術后肝功能衰竭的指標包括術前肝功能儲備評估不足及術后肝細胞凋亡與再生失衡[4]。目前,臨床常用的評估術前肝功儲備的方法包括吲哚菁綠實驗、Child-Pugh評分、有效肝臟血流量、常規肝功能指標、血小板等,但每種方法均有一定的不足[5]。
術前常規肝功能檢測是評估肝功能儲備的重要參數,國內外研究[6-7]均表明,血清總膽紅素及血清前白蛋白在評估肝功能儲備方面有較高的靈敏度和特異度,是肝癌術后發生肝功能衰竭的獨立危險因素,這與本研究結果一致。膽紅素主要在肝臟分解、代謝進而排出體外,一定程度上可反映肝臟儲備情況[5]。血清白蛋白主要反映肝臟的合成功能,因其半衰期較長、易受外源性蛋白的影響,和前白蛋白相比,血清前白蛋白水平在評估肝功能儲備時更有意義[8]。本研究發現,除了血清總膽紅素外,AT-Ⅲ也是術后肝功能衰竭的獨立危險因素。AT-Ⅲ是肝細胞產生的重要抗凝物質之一,主要通過作用于凝血酶及因子Ⅻα、Ⅺα、Ⅸα、Ⅹα而發揮作用[9]。近年來這些指標也常用來評估肝功能儲備情況。Di Giammarco研究[10]發現,抗凝血酶Ⅲ在預測心臟機械灌注的病人的肝功能衰竭中具有較高的敏感性和特異性; Judith H等研究[11]表明,抗凝血酶Ⅲ是最強的單一預測急性肝功能衰竭的指標,準確率尚高于吲哚菁綠實驗。抗凝血酶Ⅲ在體內的水平較穩定,可代表肝臟蛋白質產生的能力[11-12], 僅在基因突變、過度消耗及肝功能異常的情況下發生改變。相比之下,影響血清膽紅素及前白蛋白的因素更多,因而在預測肝功能儲備方面更具優勢。
本研究顯示, AT-Ⅲ在預測肝功能衰竭時的ROC曲線下面積更大,且特異度和敏感度均高于總膽紅素。術前評估肝臟再生情況也非常重要, Tomimaru Y等[13]研究發現,血小板有促進肝細胞再生能力,在評估肝臟儲備功能方面甚至高于吲哚菁綠實驗,同樣AT-Ⅲ與肝細胞再生也密切相關。AT-Ⅲ可減少白細胞滾動黏附及血管通透性,減輕炎癥反應[14], 可與肝素結合而加速對凝血酶原復合物的滅活,減少血栓形成,穩定肝臟微循環[15]。同時還可通過誘導IGF-1的表達而抑制肝細胞的凋亡,減少缺血再灌注損傷[16-17], 并促進肝細胞再生[17]。通過上述途徑,抗凝血酶Ⅲ可直接或間接促進肝細胞再生,降低發生肝功能衰竭的風險。本研究認為,膽紅素對肝細胞再生影響有限,因而靈敏度及特異度較AT-Ⅲ低。
綜上所述, AT-Ⅲ活性在預測肝衰竭中較血清總膽紅素更有優勢,臨床中可嘗試聯合應用對術前肝癌患者肝功能儲備情況進行評估,以提高預測的靈敏度和特異度,當AT-Ⅲ活性降低及總膽紅素異常增高時,應注意警惕肝功能衰竭的發生。

