子宮動脈栓塞術聯合藥物流產治療子宮瘢痕妊娠的臨床效果
王芝 盧瑜

[摘要]目的 探討子宮動脈栓塞術聯合藥物流產治療子宮瘢痕妊娠的臨床效果。方法 選取2017年1月~2018年11月我院收治的40例子宮瘢痕妊娠患者作為研究對象,按照分段隨機化方法分為觀察組(18例)與對照組(22例)。觀察組采用子宮動脈栓塞術聯合藥物流產治療,對照組采用甲氨蝶呤聯合米非司酮治療。比較兩組的手術相關指標、子宮切除率及治療效果。結果 觀察組開始清宮術用時及術后陰道出血時間短于對照組,術中出血量及子宮切除率均低于對照組,治療總有效率高于對照組,差異均有統計學意義(P<0.05)。結論 子宮瘢痕妊娠的治療中應用子宮動脈栓塞術聯合藥物流產治療能提高治療效果,縮短開始清宮術用時及術后陰道流血時間,減少術中出血及子宮切除的風險。
[關鍵詞]子宮瘢痕妊娠;子宮動脈栓塞術;藥物流產
[中圖分類號] R719.8 ? ? [文獻標識碼] A ? ? [文章編號] 1674-4721(2019)9(a)-0152-03
Clinical effect of uterine artery embolization combined with drug abortion in the treatment of uterine scar pregnancy
WANG Zhi? ?LU Yu
Department of Gynaecology and Obstetrics, Lingcheng Traditional Chinese Medicine Hospital of Dezhou City, Shandong Province, Dezhou? ?253500, China
[Abstract] Objective To explore the clinical effect of uterine artery embolization combined with drug abortion in the treatment of uterine scar pregnancy. Methods A total of 40 cases of uterine scar pregnancy in our hospital from January 2017 to November 2018 were selected as the research objects, they were divided into observation group (18 cases) and control group (22 cases) according to the method of sectional randomization. The observation group was treated with uterine artery embolization combined with drug abortion, while the control group was treated with Methotrexate combined with Mifepristone. The operation related indexes, the rate of hysterectomy and the therapeutic effect were compared between the two groups. Results In the observation group, the time of vaginal bleeding was shorter than that in the control group, the amount of bleeding and the rate of hysterectomy were lower than those in the control group, and the total effective rate of treatment was higher than that in the control group, the differences were statistically significant (P<0.05). Conclusion Uterine artery embolization combined with drug abortion in the treatment of uterine scar pregnancy can improve the therapeutic effect, shorten the time of starting uterine curettage and vaginal bleeding after operation, and reduce the risk of intraoperative bleeding and hysterectomy.
[Key words] Uterine scar pregnancy; Uterine artery embolization; Drug abortion
子宮瘢痕妊娠是指受精卵及滋養葉細胞在子宮既往瘢痕位置種植生長,屬于異位妊娠的一種。子宮瘢痕位置結締及纖維組織較多,肌層薄弱,若直接進行人工流產可能導致瘢痕位置的子宮破裂,發生大出血,對患者的生命安全造成新的威脅[1]。目前臨床上對于子宮瘢痕妊娠的治療并未形成規范、統一的治療方案,治療方式的選擇取決于主治醫生的臨床經驗及患者的病情,子宮動脈栓塞術通過直接限制子宮的供血,加快胚胎組織的死亡,促進子宮蛻膜變形,減少術后清宮術中可能發生的出血[2];應用藥物進行流產,既可以導致胚胎死亡,又能促進機體分泌內源性前列腺素,軟化宮頸,利于清宮術的進行。本研究旨在探討子宮動脈栓塞術聯合藥物流產治療子宮瘢痕妊娠的臨床效果,現報道如下。
1資料與方法
1.1一般資料
選取2017年1月~2018年11月我院收治的40例子宮瘢痕妊娠患者作為研究對象,按照分段隨機化方法分為觀察組(18例)與對照組(22例)。觀察組中,年齡24~42歲,平均(34.01±6.12)歲;孕齡35~79 d,平均(50.52±10.04)d;血人絨毛膜促性腺激素(HCG)17 042~95 835 IU/L,平均(54 725.43±863.94)IU/L;距離上一次剖宮產時間為1~11年,平均(5.04±1.73)年。對照組中,年齡23~41歲,平均(33.84±6.31)歲;孕齡34~80 d,平均(51.02±10.01)d;HCG 17 103~95 693 IU/L,平均(54 593.73±881.04)IU/L;距離上一次剖宮產時間為1~10年,平均(4.89±1.25)年。兩組患者的一般資料比較,差異無統計學意義(P>0.05),具有可比性。
納入標準:①均符合子宮瘢痕妊娠診斷[3]者;②彩超檢查中,胚囊在子宮下段前壁生長者;③胚囊、膀胱的中間間隔子宮肌層存在缺陷者;④血HCG增高者;⑤本研究經我院醫學倫理委員會審核批準;⑥本研究中所有患者及其家屬均有知情同意權,并簽署了相關文件說明。排除標準:①子宮或宮頸腫瘤者;②心、肺、肝、腎功能不全者;③其他原因導致的子宮瘢痕者。
1.2方法
對照組患者給予傳統的藥物流產,在病情確診后,選用甲氨蝶呤(山西普德藥業股份有限公司,國藥準字H14022462)50 μg靜脈滴注,隔1日1次;同時給予50 μg米非司酮(湖北葛店人福藥業有限責任公司,國藥準字H10950202)口服,2次/d,連續用藥5 d[4]。視患者血HCG水平及腹部彩超結果,決定甲氨蝶呤的用藥時間,1~8 d為1個療程,可進行1~3個療程的治療。當血HCG下降,彩超檢查中胚胎無活性后,進行清宮術。
觀察組患者在決定治療方案后開始動脈栓塞的治療,進行右側股動脈穿刺,導管進入左側髂動脈及子宮動脈,造影;明膠海綿顆粒(直徑1~3 mm)對子宮動脈進行栓塞,血流減慢后用條形狀明膠海綿繼續進行栓塞;右側子宮動脈栓塞術方法同左側;再次顯影,堵塞良好,拔管,局部加壓包扎[5]。手術當日口服150 mg米非司酮片,三餐頓服;24 h后開始清宮術,清宮術當天凌晨將0.6 mg的米索前列醇陰道用藥,上午進行清宮術[6]。
1.3觀察指標及評價方法
比較兩組的手術相關指標、子宮切除率及治療效果。①手術相關指標包括開始清宮術用時、術中出血量及術后陰道出血時間,其中開始清宮術用時指進行手術準備工作到開始手術的耗時。②治療效果評定:顯效為術后子宮得以保留,超聲檢查中未發現胚胎組織殘留,術后7 d未見陰道出血;有效為胚胎清除,子宮保留,子宮瘢痕未見出血風險,在術后10 d仍有陰道出血;無效為胚胎清除,但是子宮被切除,或者保留了子宮,但是陰道出血量較大。治療總有效率=(顯效+有效)例數/總例數×100%。
1.4統計學方法
采用統計學軟件SPSS 22.0分析數據,計量資料以均數±標準差(x±s)表示,采用t檢驗;計數資料以率表示,采用χ2檢驗,以P<0.05為差異有統計學意義。
2結果
2.1兩組患者手術相關指標的比較
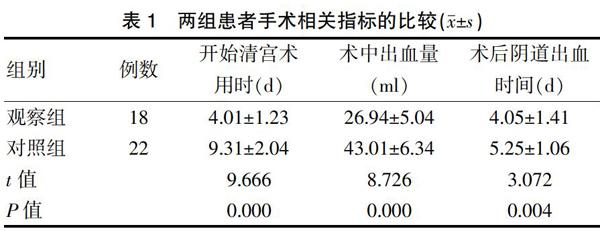
觀察組患者的開始清宮術用時和術后陰道出血時間短于對照組,術中出血量低于對照組,差異均有統計學意義(P<0.05)(表1)。
2.2兩組患者子宮切除率的比較
觀察組患者均成功完成手術,保留了子宮,子宮切除率為0.00%。對照組患者在行清宮術中,有7例患者因術中出血過多,緊急進行子宮動脈栓塞,2例成功止血,5例患者切除子宮,子宮切除率為22.73%。觀察組子宮切除率明顯低于對照組(χ2=4.675,P=0.031)。
2.3兩組患者治療效果的比較
觀察組患者的治療總有效率高于對照組,差異有統計學意義(P<0.05)(表2)。
3討論
子宮瘢痕妊娠的治療原則為盡快終止妊娠,盡量保留患者的生育功能,減少陰道出血,但在我國尚未統一治療方案[7],既往臨床較常用甲氨蝶呤聯合米非司酮等流產藥物進行治療,待胚胎死亡、無生理活性、患者血HCG下降后再進行清宮術。但其藥物治療時間較長,血HCG下降幅度有一定的個體差異,個別患者甚至需要用藥1個月才能接受清宮術,術前等待時間過長[8]。仍不可避免的會發生術中大出血情況,患者仍需進行子宮動脈栓塞術或直接切除子宮,達到止血、降低死亡風險的目的。
子宮動脈栓塞術聯合藥物流產的治療方案中,應用可吸收的明膠海綿對子宮動脈進行栓塞,將動脈管腔閉塞,阻礙血流經過;動脈堵塞、血流動力學發生變化后,血管內易形成血小板的聚集及纖維蛋白的沉積,利于血栓的形成,協助完成栓塞,對術中止血有所幫助[9-10]。因進行栓塞時僅僅針對子宮動脈,對毛細血管網不形成破壞,其他交通支提供少量血液維持子宮的血氧需求,不至于子宮因缺血發生壞死[11]。在術后7~21 d,明膠海綿逐漸被吸收,在3個月時完全吸收,因此對后續的子宮血供不影響,不影響其生理功能。
藥物流產中應用的甲氨蝶呤屬于葉酸拮抗劑,能發揮抗代謝的作用,通過對細胞內的二氫葉酸還原酶進行抑制,達到抑制四氫葉酸生成的目的,進而干擾胚胎組織的蛋白質、核糖核酸等形成,阻止胚胎進一步發育。米非司酮是抗孕酮藥物,因其甾體結構,具有一定的抗糖皮質激素活性。用藥后能產生強大的抗孕酮效果,促使妊娠組織中的蛻膜和絨毛組織變性,黃體降解,胚胎依賴黃體發育,因此胎囊逐漸死亡[12]。米非司酮對滋養葉細胞的增生產生抑制作用,進而軟化宮頸[13],利于清宮術的進行。
本研究為探討子宮動脈栓塞術聯合藥物流產在子宮瘢痕妊娠治療中的作用,觀察組患者進行子宮動脈栓塞術后,能使胚胎因缺氧而壞死,降低了患者血HCG水平;動脈栓塞后,對大部分的子宮螺旋動脈產生阻塞效果,閉塞了出血動脈,將阻斷了出血區的交通支血液供應,降低了子宮動脈內的壓力,使血流減慢,有助于血栓的形成,從而發揮止血的作用;隨后進行藥物流產,米非司酮降低黃體水平,使胚胎死亡,軟化宮頸,為清宮術準備了良好的條件,避免了術中出血過多而切除子宮的情況[14]。觀察組在二者的聯合作用下,既可以清除胚胎,又可以避免術中、術后出血,可較好的保留子宮及其生育能力,本研究結果顯示,觀察組開始清宮術用時及術后陰道流血時間短于對照組,術中出血量及子宮切除率均低于對照組,治療總有效率高于對照組,差異均有統計學意義(P<0.05)。胚胎在子宮動脈栓塞術及藥物的雙重作用下,其壞死進程加快,因此自開始準備手術到實行手術用時短于對照組,治療有效率高于對照組。
部分學者認為[15],在進行動脈栓塞聯合藥物流產后,若孕囊完整的排出,則無需進行清宮術。筆者考慮到藥物流產患者在排出孕囊后仍有蛻膜殘留,在短期內無法確認是否需要進行清宮術將蛻膜清除,患者只能繼續住院。但明膠海綿在術后7 d左右開始吸收,對動脈的栓塞能力減弱,如進行清宮有大出血的風險,因此本研究觀察組患者在術后24 h均給予了清宮術。
綜上所述,子宮瘢痕妊娠的治療中應用子宮動脈栓塞術聯合藥物流產治療能提高治療效果,縮短開始清宮術用時及術后陰道流血時間,減少術中出血及子宮切除的風險。
[參考文獻]
[1]姬慧.剖宮產術后子宮疤痕妊娠的臨床護理分析[J].中國傷殘醫學,2015,23(13):167-168.
[2]王飛鵬.介入性子宮動脈栓塞術對剖宮產術后子宮疤痕妊娠患者生育功能及預后的影響[J].中國計劃生育學雜志,2018,26(8):672-675.
[3]鄒芝蘭.再次評價米非司酮聯合子宮動脈栓塞術治療子宮疤痕妊娠的效果[J].實用臨床護理學電子雜志,2017,2(48):176,198.
[4]連成瑛,陳秀娟,林元,等.224例剖宮產術后子宮疤痕妊娠不同治療方法的臨床療效分析[J].現代婦產科進展,2016, 25(8):603-607.
[5]陶春梅,王玉玲,鄭玉華,等.不同類型子宮疤痕妊娠處理的臨床療效分析[J].中國婦幼健康研究,2018,29(7):936-939.
[6]陳鳳丹,鄭秀英,呂杰強,等.三種治療方法對剖宮產后子宮疤痕妊娠的療效比較[J].中國婦幼健康研究,2018,29(6):806-809.
[7]陳遠群,劉瑾,余志英,等.兩種不同方式治療子宮疤痕妊娠效果分析[J].海南醫學,2018,29(19):2758-2760.
[8]周甦玉,王小湯.妊娠囊內結合肌注甲氨蝶呤治療剖宮產瘢痕妊娠臨床分析[J].中國婦幼健康研究,2015,26(4):772-773.
[9]廖莎,施倩,馬青琳,等.陰道超聲對剖宮產疤痕早期妊娠治療的臨床意義[J].中國臨床醫學影像雜志,2016,27(3):218-219.
[10]白靈波,任翰淼,姚學莉,等.剖宮產術后疤痕處妊娠流產37例分析[J].中國婦幼保健,2014,29(5):743-745.
[11]林美瓊.剖宮產后子宮瘢痕妊娠的個體化處理實例研究[J].中外醫療,2017,36(26):84-86.
[12]汪永平,岳紅萍,費利虎,等.用氨甲喋呤+平陽霉素碘油乳劑介入治療高風險子宮疤痕妊娠[J].醫學影像學雜志,2016,26(8):1491-1493.
[13]胡友斌,郭漢青.子宮疤痕妊娠的診治進展[J].生殖醫學雜志,2018,27(7):692-696.
[14]吉洪海,徐高峰,朱興龍,等.子宮動脈栓塞術治療剖宮產術后子宮疤痕妊娠46例臨床分析[J].吉林醫學,2015, 36(5):897-898.
[15]章曉樂,何培芝,胡春花,等.子宮動脈栓塞化療后內視鏡下孕囊定位吸引術治療剖宮產切口妊娠臨床研究[J].生殖醫學雜志,2016,25(10):943-946.
(收稿日期:2019-03-01? 本文編輯:劉克明)

