個體化睪酮替代療法治療男性遲發(fā)性性腺功能減退癥患者對血清總睪酮和性激素水平的影響
吳金華 王璐霞 郭樹林 劉沛衍 廖忠祥 林鋒
[摘要] 目的 探討個體化睪酮替代療法治療男性遲發(fā)性性腺功能減退癥(Late-onset Hypogonadism,LOH)患者對血清總睪酮和性激素水平的影響。 方法 選擇2015年7月~2019年1月中我院男科門診收治的80例男性遲發(fā)性性腺功能減退癥患者作為本次研究樣本,按照血清總睪酮(testosterone,TT)的水平差異將其分為1組(TT<8 ng/dL)與2組(8≤TT<11.5 ng/dL),再將2組按不同給藥劑量分為a組、b組,給予三組個體化睪酮替代療法,連續(xù)服用十一酸睪酮3個月(1個療程),觀察對比三組治療后的臨床效果。 結果 治療后三組的SHBG水平均明顯低于治療前(P<0.05);而三組治療后的血清TT水平均明顯高于治療前,a組的血清TT水平明顯高于b組(P<0.05);三組治療后的E2、FSH水平均明顯低于治療前(P<0.05),P水平明顯高于治療前(P<0.05);三組治療后的ADAM評分情況均明顯優(yōu)于治療前(P<0.05)。 結論 建議血清TT水平在<8 ng/dL范圍的LOH患者常規(guī)服用十一酸睪酮,血清TT水平在8≤TT<11.5 ng/dL范圍的LOH患者服用小劑量十一酸睪酮補充治療,方可達到最佳療效。
[關鍵詞] 個體化睪酮替代療法;總睪酮;男性遲發(fā)性性腺功能減退癥;性激素
[中圖分類號] R588.1? ? ? ? ? [文獻標識碼] A? ? ? ? ? [文章編號] 1673-9701(2019)23-0023-04
[Abstract] Objective To analyze the effect of individualized testosterone replacement therapy on serum total testosterone and sex hormone levels in patients with late-onset hypogonadism(LOH). Methods A total of 80 patients with late-onset hypogonadism in the men's outpatient department of our hospital from July 2015 to January 2019 were selected as samples of this study. According to the difference of serum testosterone(TT) levels, the patients were divided into group 1(TT<8 ng/dL) and group 2(8≤TT<11.5 ng/dL), and then the group 2 was divided into group a and group b according to different doses. Three groups were given individualized testosterone replacement therapy and given continuous administration of testosterone undecanoate for 3 months(1 course of treatment). The clinical effect of the three groups after treatment was observed. Results After treatment, the levels of SHBG in the three groups were significantly lower than those before treatment(P<0.05). The serum TT levels in the three groups after treatment were significantly higher than those before treatment. The serum TT level in group a was significantly higher than that in group b(P<0.05). The levels of E2 and FSH in the three groups after treatment were significantly lower than those before treatment(P<0.05), and the P level in the three groups after treatment was significantly higher than before treatment(P<0.05). The ADAM scores of the three groups after treatment were significantly better than those before treatment(P<0.05). Conclusion It is recommended that LOH patients with serum TT levels in the range of <8 ng/dl should be routinely taken testosterone undecanoate, and LOH patients with serum TT levels ranging from 8≤TT<11.5 ng/dL should be treated with small doses of testosterone undecanoate, which can achieve the best effect.
[Key words] Individualized testosterone replacement therapy; Total testosterone; Male late-onset hypogonadism; Sex hormone
在我國人口老齡化不斷加快的情況下,男性遲發(fā)性性腺功能減退癥的發(fā)病率也在日益上升,目前已成為我國中老年男性主要困擾的問題之一[1]。隨著年齡的增加男性的雄激素在逐漸降低,并伴有抑郁、易怒、性欲減退、性勃起功能障礙等心理生理方面問題,對患者的生活質(zhì)量造成嚴重影響[2]。國內(nèi)外臨床研究學者治療LOH患者時首要選擇十一酸睪酮藥物補充雄激素,但在補充雄激素時可能會出現(xiàn)很多安全性問題。經(jīng)多項研究發(fā)現(xiàn),對TT水平大于11.5 ng/dL者,可不給予睪酮補充治療,而對TT水平小于8 ng/dL LOH患者必須給予睪酮補充治療,以期取得有效療效[3-4]。本文對個體化睪酮替代療法治療男性遲發(fā)性性腺功能減退癥患者對血清總睪酮和性激素水平的影響進行分析。
1 資料與方法
1.1一般資料
選擇2015年7月~2019年1月我院男科門診收治的80例男性遲發(fā)性性腺功能減退癥患者作為研究樣本,所有研究樣本均符合LOH的相關診斷標準。按照血清總睪酮(TT)的水平差異將其分為1組(TT<8 ng/dL)與2組(8≤TT<11.5 ng/dL),再將2組分為a組b組。1組40例患者中年齡最大64歲,年齡最小37歲,平均(49.02±1.14)歲;病程1~15年,平均(8.02±1.35)年;學歷:本科及以上12例、大專7例、高中15例,初中及以下6例。a組20例患者中年齡最大63歲,年齡最小37歲,平均(48.94±1.11)歲;病程1~14年,平均(7.95±1.32)年;學歷:本科及以上5例、大專6例、高中4例,初中及以下5例。b組20例患者中年齡最大64歲,年齡最小36歲,平均(48.90±1.10)歲;病程1~15年,平均(8.05±1.33)年;學歷:本科及以上6例、大專5例、高中6例,初中及以下3例。排除患有排尿障礙、重度良性前列腺增生、前列腺癌及嚴重精神疾病者;既往半年內(nèi)曾患心肌梗死及心、腦血管卒中疾病者。研究征得所有患者及其家屬同意的情況下簽署《知情同意書》,受我院倫理委員會監(jiān)督。三組的一般資料比較差異無統(tǒng)計學意義(P>0.05)。
1.2 方法
給予1組服用80 mg十一酸睪酮軟膠囊(浙江醫(yī)藥股份有限公司新昌制藥廠,國藥準字H10970240),每日2次,每次80 mg,連續(xù)服用3個月為1個療程。a組患者與1組一樣,每日服用80 mg十一酸睪酮軟膠囊,每日2次,連續(xù)服用3個月為1個療程。b組每日服用40 mg十一酸睪酮軟膠囊,連續(xù)服用3個月為1個療程。三組患者均治療1個療程,在治療期間定期接受尿檢、血常規(guī)檢查。
1.3觀察指標
觀察對比三組治療前后的性激素結合球蛋白(sex hormone-binding globulin,SHBG)、血清TT、性激素水平及ADAM評分情況。ADAM評分:采用ADAM量表對體能、精神心理以及性功能等項目進行評估,得分越低提示情況越好[5]。
1.4統(tǒng)計學處理
本次研究所得數(shù)據(jù)的分析處理均采用SPSS20.0統(tǒng)計學軟件進行,計數(shù)資料采用百分比(%)表示,行χ2檢驗;計量資料采用均數(shù)±標準差(x±s)表示,行t檢驗。P<0.05為差異存在統(tǒng)計學意義。
2 結果
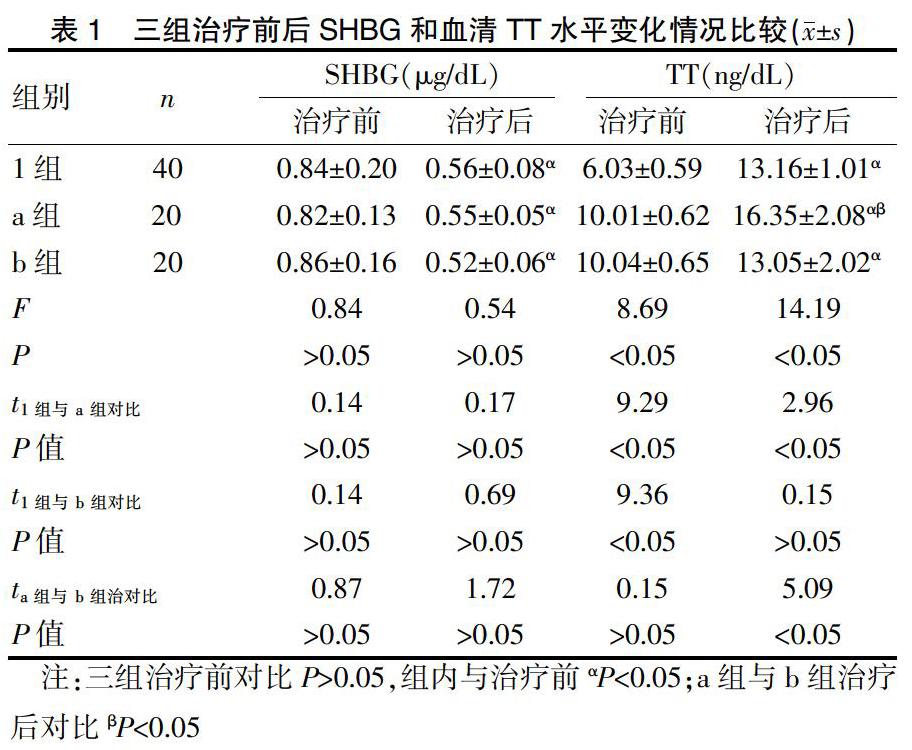
2.1 三組治療前后SHBG和血清TT水平變化情況比較
表1顯示,對比治療前a組與b組的SHBG、血清TT水平情況差異無統(tǒng)計學意義(P>0.05),治療后三組的SHBG水平均明顯低于治療前(P<0.05);而三組治療后的血清TT水平均明顯高于治療前,a組的血清TT水平明顯高于b組(P<0.05)。
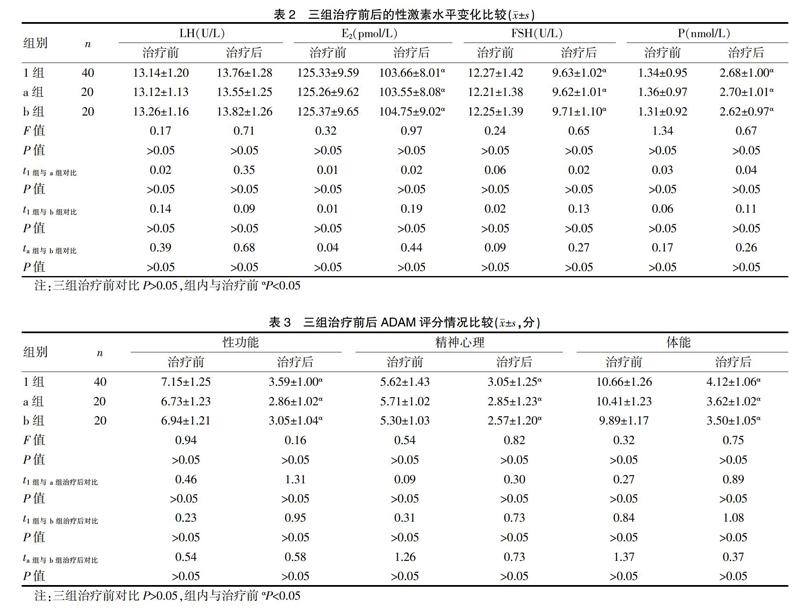
2.2三組治療前后性激素水平變化比較
表2顯示,對比治療前1組、a組及b組的LH、E2、FSH、P水平情況差異無統(tǒng)計學意義(P>0.05),三組治療后的E2、FSH水平均明顯低于治療前(P<0.05),P水平明顯高于治療前(P<0.05)。
2.3 三組治療前后的ADAM評分情況比較
表3顯示,治療前a組及b組的ADAM評分情況對比差異無統(tǒng)計學意義(P>0.05),三組治療后的ADAM評分情況均明顯優(yōu)于治療前(P<0.05)。
3討論
男性LOH的發(fā)病機制與年齡大、下丘腦-垂體-性腺系統(tǒng)軸功能失常有關,因體內(nèi)促性腺激素釋放激素處于紊亂狀態(tài),降低垂體促性腺細胞分泌的黃體生成素(Luteinizing hormone,LH)、卵泡刺激素(Follicle stimulating hormone,F(xiàn)SH)水平,致使垂體功能低下,對睪丸細胞受體信號接收造成影響,進而減低雄激素水平[6-7]。個體化睪酮替代療法是當前臨床常用的治療手段,但因LOH患者的血清TT水平不同,所產(chǎn)生的療效及安全性也不能保證,因而現(xiàn)分別給予不同的TT水平患者服用不同劑量的十一酸睪酮,并對其進行有效分析[8]。
本文結果可知,治療后三組的SHBG水平均明顯低于治療前(P<0.05);而三組治療后的血清TT水平均明顯高于治療前,a組的血清TT水平明顯高于b組(P<0.05)。結果表明給予兩種劑量的十一酸睪酮服用均可補充體內(nèi)雄激素,因SHBG屬于運輸性激素主要載體,而三組LOH患者的SHBG水平在采用個體化睪酮替代療法后均在正常范圍明顯升高。且TT水平(8≤TT<11.5 ng/dL)患者服用常規(guī)劑量(80 mg)的十一酸睪酮所取得的療效較服用小劑量(40 mg)睪酮者更為理想。可能是相較于常規(guī)劑量十一酸睪酮,小劑量的十一酸睪酮無法達到LOH患者所需補充的雄性激素,故而補充效果較差[9]。
與此同時在本文結果中比較治療前的1組、a組及b組的LH、E2、FSH、P水平差異無統(tǒng)計學意義(P>0.05),三組治療后的E2、FSH水平均明顯低于治療前(P<0.05),P水平明顯高于治療前(P<0.05)。結果證實了采用個體化睪酮替代療法均可有效改善性激素,因男性雌二醇(Estradiol,E2)主要來源于睪丸合并腎上腺,其可改善LOH患者的臨床癥狀,而孕酮P隨著E2的升高而上升,故而可作為評定性激素的重要指標之一[10-11]。可能是因為個體化睪酮替代療法對于a組及b組患者(TT水平:8≤TT<11.5 ng/dL)這類病情較輕,對恢復性激素的水平較為敏感,故而兩組不同的劑量方案均適用,但1組患者的睪酮降低嚴重,提示不可給予小劑量睪酮替代療法,以防患者未能達到理想的改善效果[12-13]。
此外,本文顯示三組治療后的ADAM評分情況均明顯優(yōu)于治療前(P<0.05),說明采用個體化睪酮替代療法均可有效改善患者的機體癥狀,且常規(guī)劑量睪酮和小劑量睪酮所取得的效果相當,故而對其采用小劑量睪酮補充治療就能夠獲得良好的治療效果,且提示兩組劑量方案的睪酮補充療法均具有較高的安全性[14-15]。
綜上所述,建議在對LOH患者進行睪酮補充治療時應根據(jù)每位患者的血清TT水平采用個體化睪酮替代療法,如血清TT水平在 <8 ng/dL范圍的LOH患者服用常規(guī)劑量睪酮,血清TT水平在8≤TT<11.5 ng/dL范圍的LOH患者服用小劑量睪酮,如此方可達到最佳療效。
[參考文獻]
[1] 肖邈,賓東華.六味地黃湯結合中醫(yī)情志護理對男性遲發(fā)性性腺功能減退的影響[J].西部中醫(yī)藥,2018,31(11):99-102.
[2] 王學民,張秀文,劉麗輝,等.口服十一酸睪酮治療男性遲發(fā)性性腺功能減退療效及對心血管系統(tǒng)影響[J].河北醫(yī)藥,2016,38(13):1966-1969.
[3] 顧家望,馮亮,貝雷鳴,等.個體化睪酮替代療法在遲發(fā)性性腺功能減退癥中的臨床應用[J].江西醫(yī)藥,2016, 51(4):330-332.
[4] 王孫亞,李望輝,賓東華,等.雄蠶益腎方聯(lián)合小劑量睪酮補充治療男性遲發(fā)性性腺功能減退癥臨床觀察[J].湖南中醫(yī)藥大學學報,2018,251(8):65-69.
[5] 趙若飛,李亞娟,戴強,等.睪酮替代治療對合并遲發(fā)性性腺功能減退癥的2型糖尿病患者糖脂代謝的影響[J].實用糖尿病雜志,2017,13(1):27-29.
[6] 吳炎,王薇,周宇,等.雄激素替代治療對糖尿病合并男性遲發(fā)性性腺功能減退癥的療效[J].中國老年學雜志,2015,35(13):3578-3580.
[7] 周興,周青,賴永金,等.長沙地區(qū)城鎮(zhèn)居民遲發(fā)性性腺功能減退癥發(fā)病調(diào)查分析[J].湖南中醫(yī)藥大學學報,2017,37(12):1353-1357.
[8] 毛俊彪,陳小剛,桂定文,等.麒麟丸聯(lián)合十一酸睪酮治療男性遲發(fā)性性腺功能減退癥臨床研究[J].河南中醫(yī),2017,37(7):1277-1278.
[9] 馮強,邱明星.個體化睪酮替代療法治療男性遲發(fā)性性腺功能減退癥患者對血清總睪酮和性激素水平的影響[J].實用醫(yī)學雜志,2018,34(6):1003-1005.
[10] 毛俊彪,陳小剛,桂定文,等.口服十一酸睪酮膠丸聯(lián)合麒麟丸治療男性遲發(fā)性性腺功能減退癥的臨床觀察[J].中華男科學雜志,2017,23(5):455-458.
[11] 梁國慶,孫建明,李建輝,等.男性遲發(fā)性性腺功能減退癥患者血清性激素分析[J].實用老年醫(yī)學,2016,30(9):723-725.
[12] 熊世敏,劉方葦,史勇軍,等.老年男性癥狀量表評分預測社區(qū)中老年男性血清睪酮相關指標異常的價值研究[J].中國全科醫(yī)學,2017,20(33):4130-4135.
[13] 丁偉平,趙修義,楊立慧,等.131I對男性甲狀腺功能亢進癥血清性激素及甲狀腺球蛋白水平影響研究[J].現(xiàn)代生物醫(yī)學進展,2016,16(22):4355-4358.
[14] 杜杰平,李芳萍,鄭曉彬,等.遲發(fā)性性腺功能減退癥診斷標準的初步研究[J].中華男科學雜志,2016,22(11):979-983.
[15] 李晨曦,張小倩,章秋,等.男性特發(fā)性低促性腺激素性性腺功能減退癥患者心理健康狀況研究[J].中國全科醫(yī)學,2015,18(23):2787-2791.
(收稿日期:2019-04-29)

