宮腔鏡治療黏膜下子宮肌瘤的應用及預后分析
曹 磊
(大同煤礦集團有限責任公司總醫院婦科,山西 大同 037003)
過去,黏膜下子宮肌瘤的治療主要是基于開放式手術,但并發癥多,創傷大[1-2]。隨著微創技術的不斷發展,近年來,宮腔鏡電切手術微創黏膜下子宮肌瘤清除已迅速發展。本研究分析了宮腔鏡治療黏膜下子宮肌瘤的應用及預后,如下。
1 資料與方法
1.1 一般資料
選取2014年6月~2019年6月280例黏膜下子宮肌瘤患者隨機分組。宮腔鏡組140例,年齡21~45歲,平均(34.79±2.89)歲。對照組140例,年齡22~47歲,平均(34.21±2.45)歲。兩組一般資料有可比性。
1.2 方法
對照組選擇開腹黏膜下子宮肌瘤切除,宮腔鏡組選擇宮腔鏡電切手術。宮腔鏡電切術進行治療。術前對患者進行全面的常規檢查,并了解子宮肌瘤情況,包括位置、大小等,術前4小時陰道給予米索前列醇置入,并硬膜外麻醉,膀胱截石位,將宮頸擴張,給予電切鏡置入,根據子宮肌瘤類型選擇合適的切除方式。B超監控下切除,確保手術有效性和安全性。
1.3 指標
分析手術失血量、手術的平均時間、術后視覺模擬評分、住院時間;治療前后患者C反應蛋白監測水平、腫瘤壞死因子-α;并發癥。
1.4 統計學方法
SPSS 24.0軟件,t、x2檢驗進行計量、計數數據的處理。P<0.05表示差異顯著。
2 結果
2.1 治療前后C反應蛋白監測水平、腫瘤壞死因子-α分析比對
治療前兩組相似,差異無統計學意義(P>0.05);治療后宮腔鏡組優于對照組,差異有統計學意義(P<0.05)。如表1。
2.2 兩組手術失血量、手術的平均時間、術后視覺模擬評分、住院時間分析比對
宮腔鏡組手術失血量、手術的平均時間、術后視覺模擬評分、住院時間優于對照組,差異有統計學意義(P<0.05),見表2。
表2 兩組手術失血量、手術的平均時間、術后視覺模擬評分、住院時間分析比對()
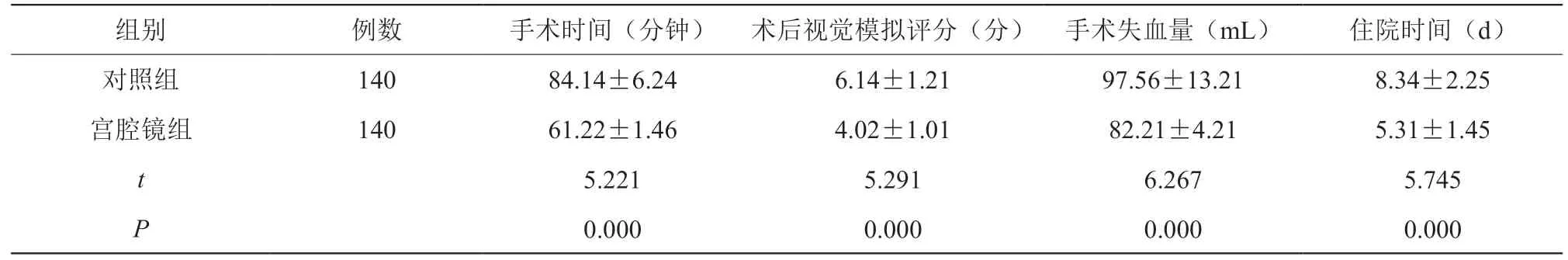
表2 兩組手術失血量、手術的平均時間、術后視覺模擬評分、住院時間分析比對()
2.3 兩組并發癥分析比對
宮腔鏡組并發癥低于對照組,差異有統計學意義(P<0.05),如表3。
3 討論
目前宮腔鏡的手術方式逐漸廣泛應用,宮腔鏡有微創性,可明確了解黏膜下子宮肌瘤的情況,實現徹底清除的目的,并有效保留子宮生育功能,減少相關并發癥的發生,有利于改善黏膜下子宮肌瘤患者的生存質量[3-4]。
本研究結果顯示,宮腔鏡組C反應蛋白監測水平、腫瘤壞死因子-α、手術失血量、手術的平均時間、術后視覺模擬評分、住院時間、并發癥和對照組比較有優勢,差異有統計學意義(P<0.05)。
綜上所述,黏膜下子宮肌瘤患者實施宮腔鏡電切手術效果確切,創傷輕,可控制炎癥,減輕疼痛,縮短康復進程。
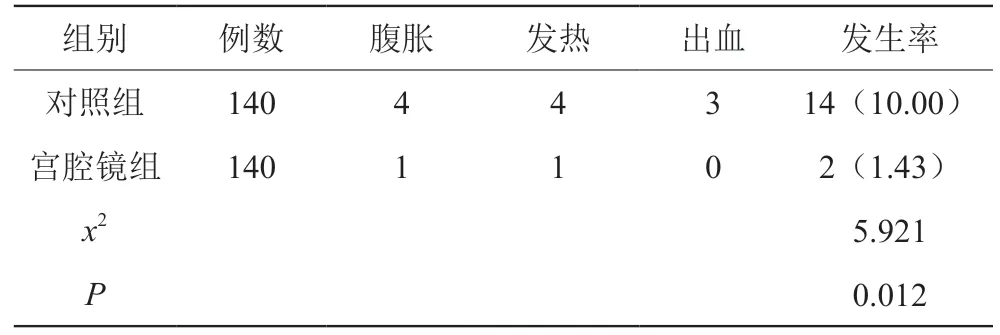
表3 兩組并發癥分析比對[n(%)]

