腹腔鏡與開腹闌尾切除術治療穿孔性闌尾炎患者的療效比較
佟濤
昌圖縣第二醫院 (遼寧鐵嶺 112512)
穿孔性闌尾炎是急性闌尾炎中病情較為嚴重的一種,臨床表現為上腹部疼痛,若不及時治療,將會誘發敗血癥及彌漫性腹膜炎等嚴重并發癥,甚至危及患者的生命安全[1]。闌尾切除是治療穿孔性闌尾炎患者的首選方案,開腹闌尾切除術是傳統的治療方法,雖能夠起到顯著的治療效果,但手術創傷較大,術后易出現腸粘連、切口感染等并發癥,影響患者術后康復[2]。近年來,隨著腹腔鏡技術的不斷發展與完善,腹腔鏡逐漸被應用于急性闌尾炎患者手術中,并獲得臨床醫護人員及患者的認可。但腹腔鏡應用于穿孔性闌尾炎患者治療的相關報道較少[3]。本研究旨在比較腹腔鏡與開腹闌尾切除術治療穿孔性闌尾炎患者的療效,現報道如下。
1 資料與方法
1.1 一般資料
回顧性分析2016年1月至2018年12月在昌圖縣第二醫院行闌尾切除術治療的200例穿孔性闌尾炎患者的臨床資料,根據治療方法的不同分為腹腔鏡組和開腹組,各100例。腹腔鏡組男64例,女36例;年齡20~75歲,平均(39.02±11.05)歲;發病至入院時間3~48 h,平均(22.15±8.45)h。開腹組男62例,女38例;年齡20~74歲,平均(38.67±10.97)歲;發病至入院時間3~48 h,平均(22.04±8.41)h。兩組一般資料比較,差異均無統計學意義(P>0.05),具有可比性。本研究已獲得昌圖縣第二醫院醫學倫理委員會審核批準。納入標準:(1)經臨床超聲及實驗室檢查確診為穿孔性闌尾炎;(2)均符合手術治療指征;(3)均簽署手術知情同意書。排除標準:(1)合并嚴重臟器功能障礙患者;(2)既往有中下腹部手術史患者;(3)伴有感染性及免疫性疾病患者;(4)對手術麻醉藥物過敏患者。
1.2 方法
開腹組實施開腹闌尾切除術。采用全身麻醉,患者取平臥位,于右下腹行麥氏切口,探查闌尾情況并切除,闌尾根部殘端采取荷包包埋,利用腹肌腸系膜覆蓋,術畢沖洗腹腔,腹膜炎嚴重患者可放置引流管,縫合切口。
腹腔鏡組實施腹腔鏡闌尾切除術。采用全身麻醉,患者取平臥位,在臍部做一長約10 mm的弧形切口,建立氣腹,氣腹壓力維持在12~15 mmHg(1 mmHg=0.133 kPa)。于恥骨聯合正中及左下腹腋線平臍位置分別做一5 mm切口作為手術副操作孔,分別將Trocar插入操作孔,置入德國STORZ 26003BA腹腔鏡,探查腹腔內闌尾情況,吸凈腹腔內積液,將周圍與闌尾粘連組織分離,探查闌尾根部,用抓鉗將闌尾提起,采用電凝法對闌尾系膜直至根部進行處理,在距離闌尾根部3 mm處將闌尾剪斷,闌尾殘端不實施包埋,將切除的闌尾取出,沖洗腹腔,腹膜炎嚴重患者可放置引流管,解除氣腹,將腹腔鏡和Trocar取出,縫合切口。
1.3 臨床評價
記錄兩組的手術時間、術中出血量、術后首次下床活動時間、術后排氣時間及住院時間。記錄兩組術后切口感染、腸粘連、殘余膿腫及腹腔內出血等并發癥的發生情況。
1.4 統計學處理
2 結果
2.1 手術相關指標及住院時間
腹腔鏡組手術時間、術后首次下床時間、術后排氣時間及住院時間均短于開腹組,術中出血量少于開腹組,差異均有統計學意義(P<0.05)。見表1。
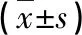
表1 兩組手術相關指標及住院時間比較
2.2 兩組并發癥發生情況
腹腔鏡組并發癥發生率低于開腹組,差異有統計學意義(P<0.05)。見表2。

表2 兩組術后并發癥發生情況比較[例(%)]
注:與開腹組比較,χ2=9.778,aP=0.002
3 討論
穿孔性闌尾炎發病的解剖學基礎主要是闌尾管腔開口小且細及系膜短導致闌尾易發生卷曲,誘發闌尾梗阻,管腔壓力增大,在細菌侵入后隨著闌尾壁間質壓力不斷升高,導致管腔內血流循環受阻,最終使闌尾穿孔與缺血[4]。穿孔性闌尾炎具有發病急、病情發展迅速、危害性大等特點,若未得到及時有效的治療,隨著病情的進展可誘發腹腔局部膿腫及感染性休克等,因此,及時實施有效的治療意義重大。
傳統麥氏開腹闌尾切除術手術切口較大,對患者身體組織損傷較大,患者術后恢復較慢,術后切口感染發生率高,影響患者手術治療效果[5]。而腹腔鏡技術具有創傷小、恢復快及并發癥少等特點,逐漸被廣泛應用于臨床外科手術治療中。本研究結果顯示,腹腔鏡組手術指標均優于開腹組,住院時間短于開腹組,并發癥發生率低于開腹組,表明腹腔鏡技術可降低穿孔性闌尾炎患者術后并發癥發生率,促進患者康復。腹腔鏡闌尾切除術可通過腹腔鏡開闊手術視野,能夠更加全面清晰地探查腹腔內情況,保證手術在可視化下實施,不僅能夠減少對腹腔內其他組織損傷,而且能夠降低腸粘連及殘余膿腫并發癥的發生率。此外,腹腔鏡技術術中對腸胃功能影響較小,利于患者術后腸胃功能盡快恢復,縮短正常進食時間,促進術后患者身體功能恢復,增強機體抵抗力,減少術后切口感染風險,提高手術治療效果[6]。但值得注意的是,對于闌尾根部穿孔患者,腹腔鏡技術無法進行闌尾殘端處理,應及時行開腹手術治療。
綜上所述,與開腹闌尾切除術相比,腹腔鏡闌尾切除術更利于促進穿孔性闌尾炎患者術后身體功能恢復,降低并發癥發生率,縮短住院時間。

