薄層CT下肺內淋巴結征象及其鑒別診斷
劉 鳴
河南省登封市中醫院影像科磁共振室 452470
肺內淋巴結(Intrapulmonary lymph nodes,IPLNs)是肺四級支氣管平面以下、肺實質內正常淋巴結反應性增生形成的淋巴結,其作為一種肺實質內少見的良性病變,整體發生率偏低,在1.5%~7%之間[1]。IPLNs多發于中老年男性患者,臨床表現缺乏特異性,其形成原因似乎與吸煙因素有關,確切致病機制尚不明確。近年來,隨著肺癌低劑量CT篩查的普及越來越多的IPLNs被檢出,但有關IPLNs的影像學研究較少,臨床上缺乏必要的鑒別診斷經驗,容易將其誤診為惡性肺結節進而導致不必要的手術治療,給患者帶來痛苦。大部分IPLNs高發于葉間裂或胸膜下區域[2],但國內缺乏較大樣本量IPLNs的CT特征與肺內其他微小結節鑒別診斷的報道。筆者收集了多家醫院經病理證實的IPLNs患者的臨床及影像學資料,與胸膜下經病理證實的良惡性肺結節進行對比分析,為今后IPLNs的診斷鑒別提供參考。
1 資料和方法
1.1 一般資料 選擇2012年5月—2018年4月在河南省登封市多家大型三甲醫院收治的76例IPLNs患者為研究對象,所有患者均行CT檢查且經組織病理學檢查確診。納入標準:(1)手術切除且病理診斷明確者;(2)影像學資料完整;(3)發生于胸膜下≤1.0cm肺周邊區域;(4)肺內淋巴結直徑不超過1.5cm;(5)術前CT掃描后均有1mm標準薄層后處理重建圖像。排除標準:(1)臨床資料不完整者;(2)免疫功能缺陷者;(3)合并其他惡性腫瘤者;(4)器官移植者。76例IPLNs患者中男42例,女34例;患者年齡36~75歲,平均年齡(57.3±7.2)歲。臨床癥狀表現為:發生咳嗽、咳痰、胸痛10例,其余患者均無明顯癥狀,其中存在明確主動吸煙史者6例,吸煙時間 20~50年,平均吸煙20支/d。同期收集位于胸膜下≤1.0cm、結節直徑≤2.0cm且經病理確診惡性結節患者150例(160個)、良性結節患者56例(66個)進行對照。其中惡性結節組男50 例、女100例,平均年齡(58.3±9.8)歲,病理類型:浸潤前病變50個、浸潤性腺癌104個、小細胞肺癌4個、類癌2個;良性結節組男16例、女40例,平均年齡(61.7±11.5)歲,病理類型:纖維化44個、肉芽腫樣16個、炎性假瘤2個、錯構瘤4個。本研究經倫理委員會批準進行(CJYD-20161659J),患者家屬對此次研究表示知情并簽署知情同意。三組患者性別比較差異有統計學意義(P<0.05),年齡比較差異無統計學意義(P>0.05)。
1.2 方法 所有患者均采用64層CT機(西門子 SOMATOM Definition AS)常規掃描,取仰臥位,自胸腔入口向肋膈角進行掃描。掃描層厚6mm,間隔5.0mm,矩陣512×512,常規掃描結束后行1.0mm標準薄層后處理重建。調整肺窗窗寬:1 600~2 000Hu,窗位:-800~-600Hu;縱隔窗窗寬:250~350Hu,窗位:30~50Hu。選擇2名影像科室高年資醫師閱片,依據1.0mm薄層后處理重建圖像全面觀察。觀察特征包括:結節位置、形態(包括類圓形、不規則形)、最大直徑、密度、邊界、邊緣(分葉征、毛刺征),結節內(空泡征、空氣支氣管征),胸膜凹陷征、血管集束征;在1.0mm薄層圖像上測量CT值,ROI置于結節中央>80%,注意避開血管,共測量3次后取平均值。
1.3 統計學方法 用SPSS19.0統計軟件分析處理數據,計量資料用均數±標準差表示,采用t檢驗;計數資料用[n(%)]表示,用χ2檢驗,組間比較用方差分析,兩兩比較用LSD-t檢驗;P<0.05為差異有統計學意義。
2 結果
2.1 肺內淋巴結CT表現 本研究納入的76例共98個IPLNs。(1)部位:所有肺內淋巴結發生于氣管隆突以下,其中左肺34個(34.7%)全部位于左肺下葉;右肺64個(65.3%)中位于右肺下葉36個(36.7%)、右肺上葉4個(4.1%)、右肺中葉24個(24.5%)。(2)形態:類圓形68個(69.4%),不規則形15個(30.6%),直徑范圍:0.26~1.28cm,平均直徑(0.66±0.23)cm,其中結節直徑≤1.0cm的90個(91.8%),結節直徑≤0.6cm的23個(46.9%)。(3)數量:單發結節56例(73.7%),多發結節20例(26.3%),其中2例為3個結節;98個結節中實性結節96個(98.0%)。(4)邊緣:98個結節中實性結節96個(98.0%)呈邊界清楚、光滑,未見分葉征,3個可見少許毛刺征;距胸膜≤1.0cm的結節90個(91.8%),其中緊貼胸膜的40個(40.8%),緊貼葉間裂的5個(10.2%)。(5)周圍病變:92個結節(93.9%)周圍肺野清晰,發生肺氣腫4個、間質性肺炎2個。見圖1、2。
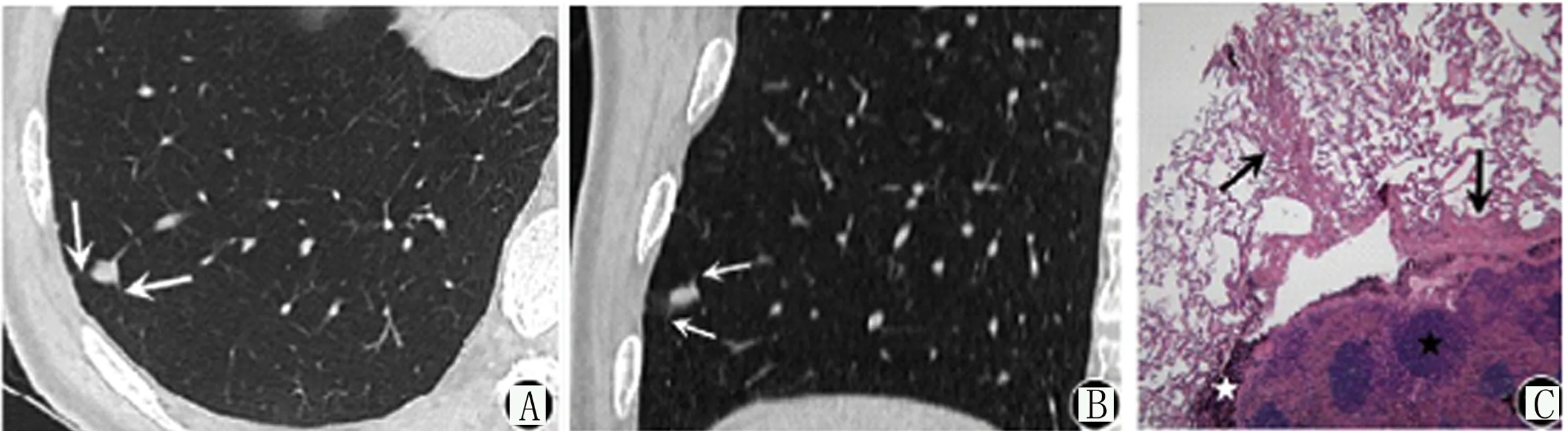
圖1 右肺下葉IPLNs
(A)示右肺下葉外基底段距胸膜下6mm 處見不規則結節影,周圍有細線樣影,且與胸膜相連;(B)示結節上下緣的細線樣影;(C)病理切片黑色星號示IPLNs生發中心,白色星號提示大量黑褐色炭末沉著,黑箭表示邊緣增生的纖維組織

圖2 左肺下葉IPLNs
(A)示左肺下葉外基底段距胸膜下1mm處見不規則結節影,周圍有細線樣影,鄰近胸膜無凹陷;(B)白箭處提示結節邊緣的細線樣影;(C)黑色星號示IPLNs位于正常的肺小葉,黑箭提示增厚的小葉間隔發生纖維組織增生
2.2 部位、直徑和CT值比較 IPLNs組患者肺下葉結節發生率高于惡性結節組、良性結節組,與良性結節組比較差異有統計學意義(P<0.05);IPLNs組患者結節直徑小于惡性結節組、良性結節組,差異有統計學意義(P<0.05);IPLNs組患者CT值高于惡性結節組、良性結節組,與惡性結節組比較差異有統計學意義(P<0.05)。見表1。
2.3 CT征象 由表2顯示,三組CT征象上在形態、邊界、毛刺征、分葉征、胸膜凹陷征、血管集束征比較,差異有統計學意義(P<0.05)。
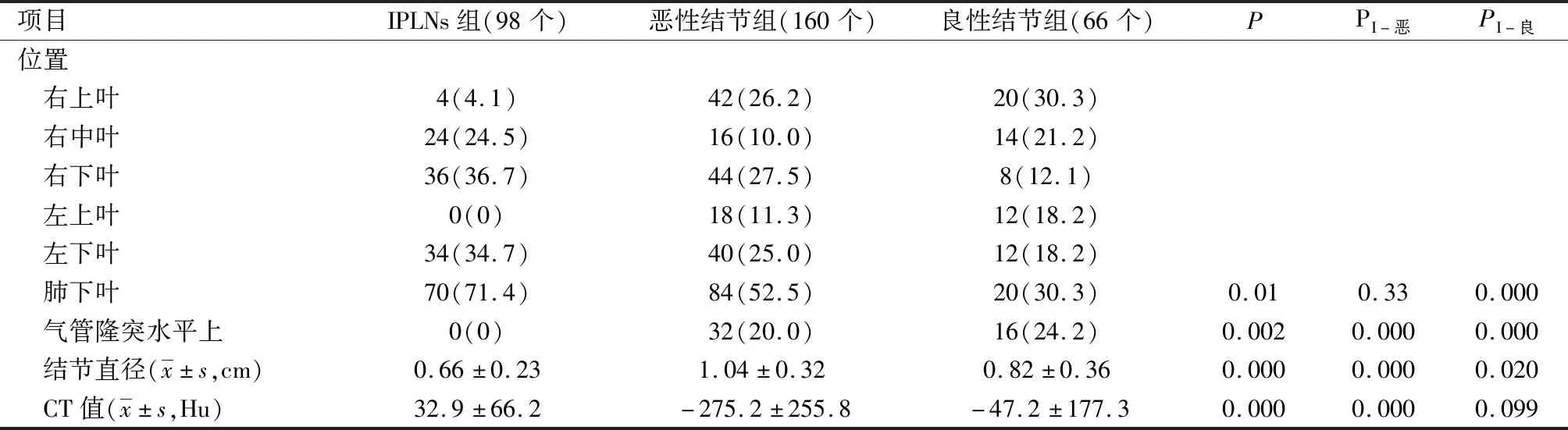
表1 部位、直徑和CT值比較〔n(%)〕
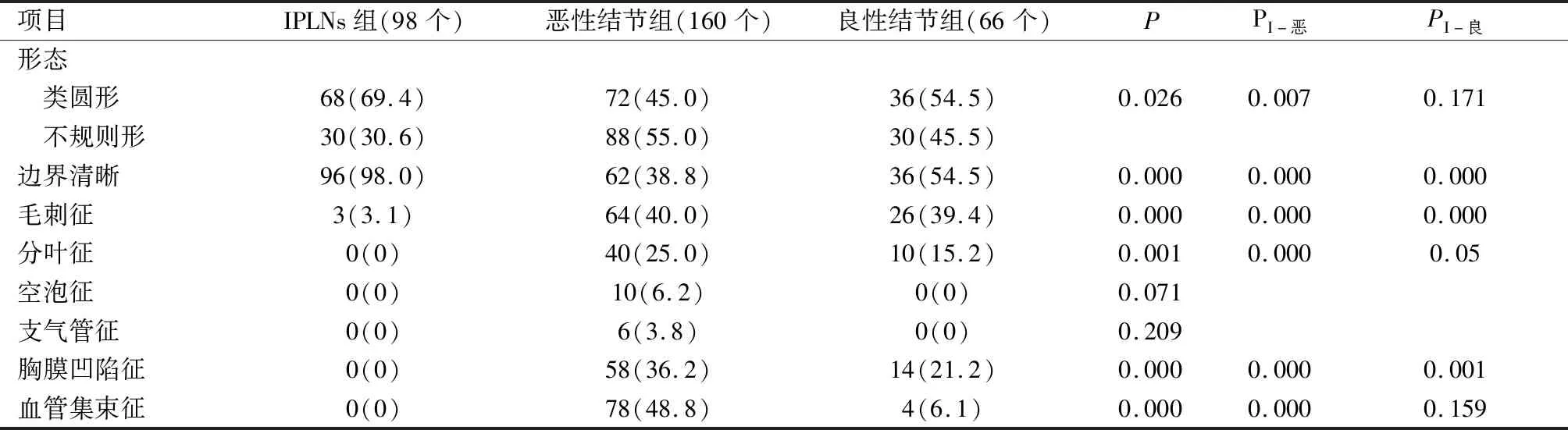
表2 各組CT征象比較〔n(%)〕
3 討論
3.1 IPLNs臨床與病理 臨床研究[3]顯示,IPLNs大多無特異性癥狀,本研究所納入的76例IPLNs患者僅10例以咳嗽、咳痰、胸痛為主訴就診,與既往研究[4]結果一致。但IPLNs組患者平均年齡與先前研究相比偏大,三組患者在性別上的差異有統計學意義(P<0.05)。有學者提出,吸煙是誘發IPLNs的重要因素,由于肺淋巴系統是清除吸入塵粒的重要途徑,因此被動吸煙或霧霾可能也是誘發IPLNs疾病發生的因素。本研究中有3例男性存在主動吸煙史,98個IPLNs病理標本總體呈暗褐色,結節質韌偏硬,通過顯微鏡觀察可見炭末沉積。有研究[5]發現,小兒IPLNs病理形態呈灰紅色,質地偏軟,而在成人患者中則多呈黑色、質硬,且隨著年齡增大IPLNs細胞內炭末沉積增多,這提示炭末沉積可能是診斷IPLNs的重要病理特征。
3.2 IPLNs CT征象 本研究中IPLNs多發生于右肺,且集中于氣管隆突水平之下區域,這可能與流體學或淋巴液分布狀況不同有關[6]。IPLNs多呈類圓形,偶見多角形,但Wang等[1]發現IPLNs主要為多角形,分析可能與病例納入標準不同有關,但其邊緣均呈清晰,直徑≤1cm,本研究顯示結節直徑(0.66±0.23)cm,與Wang等[1]研究結果一致。在厚層CT上IPLNs表現為磨玻璃樣,但在薄層1.0mm圖像上顯示為實性,本研究中98.0%IPLNs患者結節發生實性改變,平均CT值(32.9±66.2)Hu,考慮可能與炭末沉積導致肺組織致密有關。另外,本研究IPLNs邊緣光滑未見分葉征、毛刺征等,這是與其他肺結節鑒別的重要特征,可能與IPLNs具有完整包膜不易浸潤周圍肺組織有關,同時IPLNs組胸膜未出現增厚或凹陷,這在Ishikawa等[7]研究中也有報道,Ishikawa認為這與小葉間隔增厚和淋巴組織增生導致淋巴管回流受阻有關,該征象也是鑒別其與惡性肺結節的重要特點。
3.3 IPLNs與其他結節鑒別 本研究91.8%的IPLNs距胸膜或葉間裂≤1.0cm,因此選擇同期位于肺周邊區域的其他肺結節進行對比分析。在發生部位上,IPLNs高發于肺下葉,考慮與肺淋巴管網及病理生理機制有關。Takenaka等[2]研究證實氣管隆突水平下、肺下葉是IPLNs發生獨立危險因素,這提示肺下葉、胸膜下部位可以作為IPLNs與其他結節鑒別的重要特點。形態上IPLNs多呈類圓形、邊緣銳利清晰,平均直徑和平均CT值與良惡性結節組比較差異有統計學意義(P<0.05)。分析其可能原因:(1)IPLNs在1mm薄層圖像上呈邊緣清晰的實性結節,結節內部未發生鈣化,細胞內可見炭末沉積[8];(2)惡性結節多為磨玻璃密度,部分結節可見空泡征;(3)良性結節為磨玻璃密度,少數實性結節內部可見鈣化。肺結節邊緣中細毛刺征和分葉征是惡性結節的診斷依據[9],本研究僅3例IPLNs見毛刺征和分葉征,與惡性結節組比較差異有統計學意義(P<0.05),因此判斷有無毛刺征、分葉征改變對于鑒別兩者具有重要意義。雖然IPLNs發生部位距離胸膜較近,但本研究中IPLNs組未發現胸膜凹陷征和血管集束征,與其他兩組比較差異有統計學意義(P<0.05)。
IPLNs的CT表現有相對特異性,多分布于氣管隆突水平之下,形態多為類圓形,質硬,邊緣清晰銳利,一般無毛刺征、分葉征、胸膜凹陷征和血管集束
征,通過薄層CT可以提示診斷,重點與胸膜下肺腺癌進行鑒別。

