中西醫結合治療對乙型肝炎肝硬化失代償期患者外周血Th/Treg平衡及淋巴細胞的影響研究
黃風雷 張國梁 李永生
摘要 目的:探究中西醫結合治療對乙型肝炎肝硬化失代償期患者外周血Th/Treg平衡及淋巴細胞影響性,以期提高療效,豐富治療方法。方法:選取2017年2月至2018年8月安徽省淮北市中醫醫院收治符合納入條件乙型肝炎肝硬化失代償期患者80例作為研究對象,按照就診順序編號隨機分為對照組與觀察組,每組40例。對照組給予常規西醫治療予一般治療、藥物治療、補充白蛋白和血漿、放腹水、積極防治各種并發癥治療,觀察組加用中藥湯劑治療,每日1劑,均治療4周。觀察2組患者治療前、完成治療后淋巴細胞指標CD3+、CD4+、CD8+、CD4+/CD8+、CD19、自然殺傷細胞(NK細胞)變化并比較;觀察2組患者治療前、完成治療后在輔助性T細胞(Th17)/調節性T細胞(Treg)平衡指標白細胞介素-17(IL-17)、IL-6和轉化生長因子(TGF)-β變化并比較;觀察2組患者治療前、完成治療后在肝功能、肝纖維化指標、谷丙轉氨酶(ALT)、白蛋白(ALB)、白球比(A/G)、γ-谷氨酰轉肽酶(γ-GT)、透明質酸(HA)、Ⅳ型膠原、層黏蛋白(LN)變化并比較;治療過程中進行不良反應監測,并及時治療,治療結束后進行統計比較。結果:1)2組患者治療前CD3+、CD4+、CD8+、CD4+/CD8+、CD19、NK細胞比較,差異無統計學意義(P>0.05),完成治療后2組患者CD3+、CD4+、CD4+/CD8+、CD19、NK細胞較治療前均顯著上升,CD8+則顯著下降(P<0.05),完成治療后觀察組患者CD3+、CD4+、CD4+/CD8+、CD19、NK細胞顯著高于對照組,CD8+顯著低于對照組(P<0.05)。2)2組患者治療前Th17、IL-17、IL-6、Treg、TGF-β比較,差異無統計學意義(P>0.05),完成治療后2組患者Th17、IL-17、IL-6較治療前顯著下降,Treg、TGF-β顯著升高(P<0.05),完成治療后觀察組Th17、IL-17、IL-6顯著低于對照組、Treg、TGF-β顯著高于對照組(P<0.05)。3)2組患者治療前ALT、ALB、A/G、γ-GT、HA、Ⅳ型膠原、LN比較,差異無統計學意義(P>0.05),完成治療后2組患者ALT、ALB、γ-GT、HA、Ⅳ型膠原、LN較治療前均顯著下降、A/G較治療前顯著升高(P<0.05),完成治療后觀察組A/G顯著高于對照組,余指標顯著低于對照組(P<0.05)。4)觀察組疲乏無力發生率顯著低于對照組(P<0.05),而在惡心嘔吐、肝功能異常比率比較,差異無統計學意義(P>0.05)。結論:中西醫結合治療能改善乙型肝炎肝硬化失代償期患者外周血Th/Treg平衡,提供淋巴細胞水平,改善功能,從而提高療效。
關鍵詞 中西醫結合;乙型肝炎肝硬化;失代償期;外周血Th/Treg平衡;淋巴細胞;肝功能;肝纖維化;安全性
Abstract Objective:To explore the effects of integrated traditional Chinese and western medicine on Th/Treg balance and lymphocyte in peripheral blood of patients with decompensated hepatitis B cirrhosis,so as to improve the curative effect and enrich the treatment methods.Methods:A total of 80 patients with decompensated hepatitis B cirrhosis admitted to Huaibei Hospital of Traditional Chinese Medicine from February 2017 to August 2018 were randomly divided into a control group(40 cases)and an observation group(40 cases).The control group was treated with routine western medicine,including general treatment,drug treatment,supplementation of albumin and plasma,ascites release,active prevention and treatment of various complications.The observation group was treated with Chinese herbal decoction,one dose a day,for 4 weeks.The changes of lymphocyte indexes CD3+,CD4+,CD8+,CD4+/CD8+,CD19 and natural killer cells(NK cells)were observed and compared before and after treatment in the 2 groups.The changes of balance indexes of helper T cells(Th17)/regulatory T cells(Treg),interleukin-17(IL-17),interleukin-6(IL-6)and transformational growth factor(TGF)were observed before and after treatment in the 2 groups were observed and compared before and after treatment.The changes of liver function,liver fibrosis index,alanine aminotransferase(ALT),albumin(ALB),albumin ratio(A/G),gamma-glutamyltransferase(gamma-GT),hyaluronic acid(HA),type IV collagen and laminin(LN)were compared.During the process,adverse reactions were monitored and treated in time.Statistical comparisons were performed after treatment.Results:1)There was no significant difference in CD3+,CD4+,CD8+,CD4+/CD8+,CD19 and NK cells between the 2 groups before treatment(P>0.05).After treatment,CD3+,CD4+,CD4+/CD8+,CD19 and NK cells in the 2 groups increased significantly,while CD8+ decreased significantly(P<0.05).After treatment,CD3+,CD4+,CD4+/CD8+,CD19 and NK cells in the observation group were significantly higher than those in the control group,and CD8+ was significantly lower than that in the control group(P<0.05).2)There was no significant difference in Th17,IL-17,IL-6,Treg and TGF-β between the 2 groups before treatment(P>0.05).After treatment,Th17,IL-17 and IL-6 in the 2 groups decreased significantly,and Treg and TGF-β increased significantly(P<0.05).After treatment,Th17,IL-17 and IL-6 in the observation group were significantly lower than those in the control group,and Treg and TGF-β were significantly higher than those in the control group.Treg and TGF-β were significantly higher than those in the control group(P<0.05).3)There was no significant difference in ALT,ALB,A/G,γ-GT,HA,collagen IV and LN between the 2 groups before treatment(P>0.05).After treatment,ALT,ALB,γ-GT,HA,collagen IV and LN in the 2 groups decreased significantly compared with before treatment,and A/G increased significantly compared with before treatment(P<0.05).After treatment,A/G in the observation group was significantly higher than that in the control group(P<0.05).The remaining index was significantly lower than that in the control group(P<0.05).4)The incidence of fatigue and weakness in the observation group was significantly lower than that in the control group(P<0.05),but there was no significant difference in the ratio of nausea,vomiting and abnormal liver function(P>0.05).Conclusion:Combination of traditional Chinese and western medicine can improve the balance of Th/Treg in peripheral blood of patients with decompensated hepatitis B cirrhosis,provide the level of lymphocyte and improve the function,so as to improve the curative effect.
Key Words Integrated traditional Chinese and western medicine; Hepatitis B cirrhosis; Decompensated phase; Th/Treg balance in peripheral blood; Lymphocyte; Liver function; Liver fibrosis; Safety
中圖分類號:R256.4文獻標識碼:Adoi:10.3969/j.issn.1673-7202.2019.06.020
肝硬化是一種多病因引起的慢性、進行性、彌漫性肝臟病變,是肝臟在各種因子作用下肝細胞變性、凋亡、壞死,結締組織再生,最終正常血管解剖和肝小葉結構破壞的疾病。乙型肝炎病毒是引起我國肝硬化主要病因,占全部肝硬化40%~60%[1]。肝結構破壞后血管阻塞,肝功能處于失代償期,出現胃食管靜脈曲張、肝性腦病、腹水、肝腎綜合征、等會嚴重并發癥,現代醫學認為肝硬化一旦形成便進入不可逆轉慢性病理狀態,目前對肝硬化患者主要針對病因和姑息治療,如保肝、抗炎、抗纖維化、抗病毒、調節免疫和對癥支持治療。失代償期則主要針對腹水、低蛋白血癥、門靜脈高壓等病理改變使用利尿、提高膠體滲透壓、降低門靜脈壓力等對癥治療。但總體療效較差,仍會出現電解質紊亂、心力衰竭、上消化道出血等并發癥。中醫在治療肝硬化失代償期上有一定優勢,主要表現在改善癥狀、控制腹水、延緩病情進展。中醫學將此病歸屬為“膨脹”“肝積”范疇,認為此病因瘀血內阻、疫毒侵襲、濕濁凝聚、正氣虧虛,為本虛標實、虛失錯雜之候。在失代償期則肝脾腎均虛,治療上要著重治肝、治脾、治腎為主。本次研究在整體整體觀出發,根據“既病防變”和“治病求本”思想,將活血化瘀、解毒利水有機結合,達到標本兼治,從而改善癥狀,提高生命質量[2]。
1 資料與方法
1.1 一般資料 選取2017年2月至2018年8月安徽省淮北市中醫醫院收治符合納入條件乙型肝炎肝硬化失代償期患者80例作為研究對象,按照就診順序編號隨機分為對照組與觀察組,每組40例。2組患者性別、年齡、病程、Child-Puge分級、中醫證型比較,差異無統計學意義(P>0.05),具有可比性。見表1。本研究經淮北市中醫醫院醫學倫理委員會批準(倫理審批號:2017034283)。
1.2 診斷標準 1)西醫診斷標準參考《肝硬化中西醫結合診治方案》中乙肝后肝硬化失代償期診斷標
準,有慢性肝炎病史,有肝功能減退表現如脅痛、乏力、食欲差、腹脹、出血或貧血、蜘蛛痣、黃疸等,肝臟質地變硬,有門靜脈高壓征象如脾腫大、腹水、側支循環開放等,實驗室為肝功能明顯異常,超聲符合肝硬化,乙型肝炎病毒感染指標陽性[3]。2)中醫診斷標準參考《中藥新藥臨床研究指導原則》中“脅痛”進行,主癥為脅痛、乏力,次癥為納差、肌肉消瘦、口干口苦,面色萎黃或暗黑,舌質淡暗,脈細澀。肝郁脾虛證表現為脅肋痛,心情抑郁,噯氣太息,胸悶脘痞,納食減少,腹脹便溏,舌質淡,苔薄白,脈細弦;脾虛濕滯證表現為腹部脹滿,面色萎黃,氣短乏力,渴不多飲,食欲不振,舌質淡,苔白膩,脈弦滑;肝脾血瘀證表現為腹大堅滿,腹壁青筋怒張,脅腹刺痛,面色暗黑,手掌赤痕,渴不欲飲,舌質紫暗有瘀斑,脈弦滑;脾腎陽虛表現為腹大脹滿,早寬暮急,形寒肢冷,四肢不溫,神疲乏力,腰膝酸軟,舌質淡胖,苔白滑,脈沉遲[4]。
1.3 納入標準 1)符合以上診斷標準者;2)年齡18~70歲;3)乙型肝炎病毒感染史明確;4)患者簽署知情同意書;5)無其他系統嚴重基礎疾病;6)受試前2周未服用相關藥物或其他治療方法者;7)依從性好,對治療藥物不過敏。
1.4 排除標準 1)其他原因引起的肝硬化;2)合并肝昏迷、重型肝炎、原發性肝癌等患者;3)不符合以上納入標準;4)出現失代償期前應用抗病毒藥物治療者;5)參與其他臨床試驗;6)合并其他系統原發性疾病者;7)對治療藥物過敏者。
1.5 脫落與剔除標準 1)相關資料不全,影響療效或安全性判斷者;2)依從性差,無法判斷療效者;3)對中藥過敏,或治療期間出現嚴重不良反應,無法繼續治療者。
1.6 治療方法 對照組予一般治療、藥物治療、補充白蛋白和血漿、放腹水、積極防治各種并發癥治療。一般治療如休息、低鹽飲食,營養支持維持酸堿平衡,用甘利欣(正大天晴藥業集團股份有限公司,國藥準字H10940191)150 mg靜滴保肝;恩替卡韋分散片(江西青峰藥業有限公司,國藥準字H20100141)0.5mg qd口服抗病毒治療;苦黃注射液(常熟雷允上制藥有限公司,國藥準字Z10960004)40 mL退黃;螺內酯(杭州民生藥業有限公司,國藥準字H33020070)40 mg bid、呋塞米(上海朝暉藥業有限公司,國藥準字H31021074)20 mg bid口服利尿;白蛋白20~25 g/L(奧克特琺瑪藥劑生產有限公司,批準文號:S20080092)10 g靜脈滴注,3次/周,白蛋白<20 g/L,則血漿和白蛋白交替輸注。對中重度腹水則每周2次放腹水;對肝性腦病、肝腎綜合征等積極治療。觀察組在對照組基礎上加用中藥治療。藥物組成有赤芍、丹參、大腹皮、白茅根、半枝蓮各15 g,黃芪、白花蛇舌草各30 g,澤瀉25 g,澤蘭、路路通、柴胡各10 g。另外隨癥加減,若水濕過重則加茯苓、豬苓利水;濕熱重加梔子、茵陳;腹脹明顯加木香、砂仁;脅痛明顯加郁金、佛手;便溏明顯加米仁、炒扁豆;大便黑有出血傾向加三七、側柏葉、茜根;肝郁脾虛加一貫煎化裁;脾虛濕滯加黃精、雞內金、麥芽;肝脾血瘀加桃仁、紅花;脾腎陽虛加附子、干姜。以上取汁400 mL分早晚2次服完,每日1劑,連續治療4周。
1.7 觀察指標
1.7.1 生化指標比較 觀察2組患者治療前、完成治療后淋巴細胞指標CD3+、CD4+、CD8+、CD4+/CD8+、CD19、自然殺傷細胞(NK細胞)變化并比較;觀察2組患者治療前、完成治療后在輔助性T細胞(Th17)/調節性T細胞(Treg)平衡指標白細胞介素-17(IL-17)、IL-6和轉化生長因子(TGF)-β變化并比較;觀察2組患者治療前、完成治療后在肝功能、肝纖維化指標谷丙轉氨酶(ALT)、白蛋白(ALB)、白球比(A/G)、γ-谷氨酰轉肽酶(γ-GT)、透明質酸(HA)、Ⅳ型膠原、層黏蛋白(LN)變化并比較;治療過程中進行不良反應監測,并及時治療,治療結束后進行統計比較[5-6]。
1.7.2 淋巴細胞指標檢測 觀察治療前、完成治療后CD3+、CD4+、CD8+、CD4+/CD8+、CD19、NK細胞變化并比較。空腹抽取靜脈血5 mL,3 000 r/min離心,提取血漿,采用流式細胞儀檢測,儀器由美國BD公司提供,型號為FACS100。
1.7.3 Th17/Treg平衡指標評價 觀察治療前、完成治療后Th/Treg平衡指標變化并比較。空腹抽取靜脈血5 mL,3 000 r/min離心,提取血漿。采用流式細胞分析技術檢測Th17/Treg含量水平并比較,觀察在IL-17)、IL-6和TGF-β含量變化并比較[7]。
1.7.4 肝功能、肝纖維化指標評價 觀察治療前、完成治療后ALT、ALB、A/G、γ-GT、HA、Ⅳ型膠原、LN含量變化并比較。清晨空腹抽取靜脈血4 mL,離心后取上層血清,在-20 ℃冰箱下保存,應用全自動生化檢測儀器進行檢測,試劑盒嚴格按照說明書進行,儀器由美國BD公司提供,型號為ASKS-T10[8]。
1.7.5 藥物不良反應監測 治療過程中進行血液指標和心電圖等安全性指標觀察,觀察是否出現惡心嘔吐、肝功能異常、疲乏無力情況,比較2組患者發生率情況。
1.8 統計學方法 采用SPSS 22.0統計軟件進行數據分析,計數資料用率(%)表示,行χ2檢驗。計量資料用均數±標準差(±s)表示,本研究所有數據均符合正態分布,用t檢驗,以P<0.05為差異有統計學意義。
2 結果
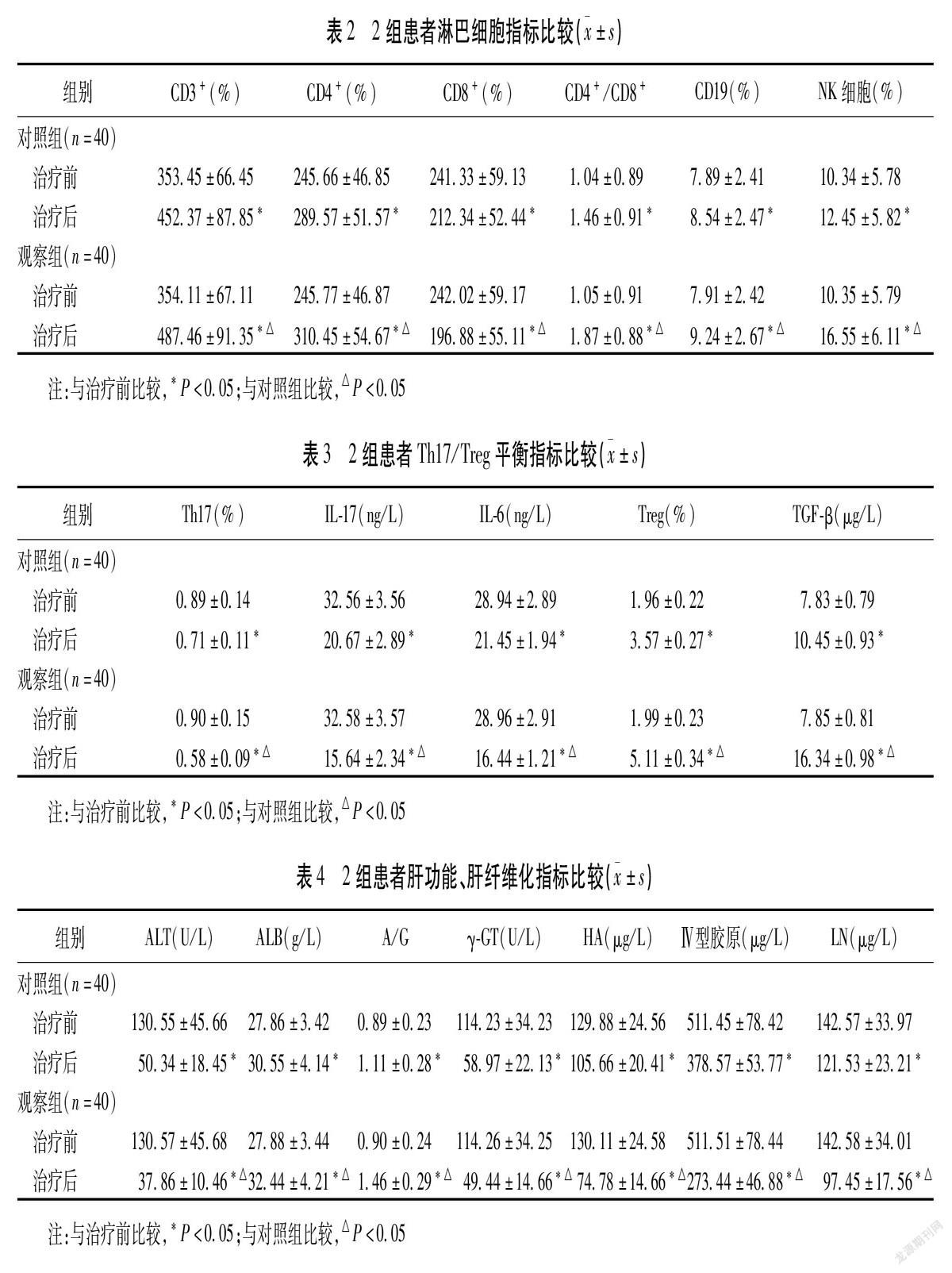
2.1 2組患者淋巴細胞指標比較 2組患者治療前CD3+、CD4+、CD8+、CD4+/CD8+、CD19、NK細胞比較,差異無統計學意義(P>0.05),完成治療后2組患者CD3+、CD4+、CD4+/CD8+、CD19、NK細胞較治療前均顯著上升,CD8+則顯著下降(P<0.05),完成治療后觀察組患者CD3+、CD4+、CD4+/CD8+、CD19、NK細胞顯著高于對照組,CD8+顯著低于對照組(P<0.05)。見表2。
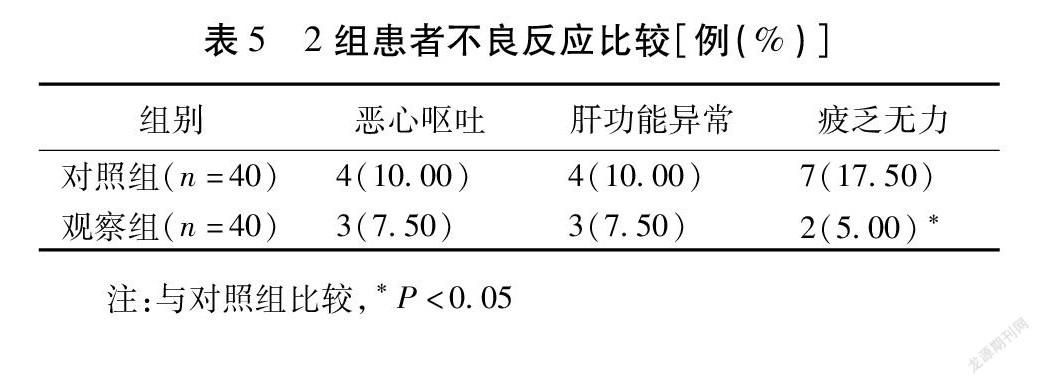
2.2 2組患者Th17/Treg平衡指標比較 2組患者治療前Th17、IL-17、IL-6、Treg、TGF-β比較,差異無統計學意義(P>0.05),完成治療后2組患者Th17、IL-17、IL-6較治療前顯著下降,Treg、TGF-β顯著升高(P<0.05),完成治療后觀察組Th17、IL-17、IL-6顯著低于對照組、Treg、TGF-β顯著高于對照組(P<0.05)。見表3。
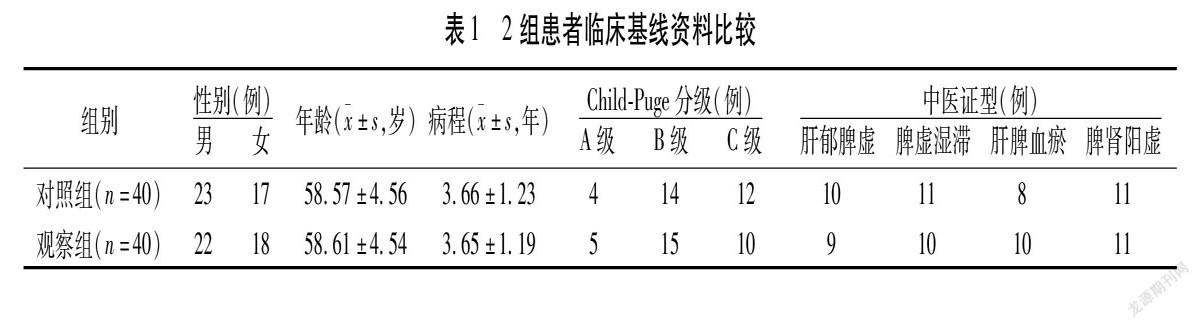
2.3 2組患者肝功能、肝纖維化指標比較 2組患者治療前ALT、ALB、A/G、γ-GT、HA、Ⅳ型膠原、LN比較,差異無統計學意義(P>0.05),完成治療后2組患者ALT、ALB、γ-GT、HA、Ⅳ型膠原、LN較治療前均顯著下降、A/G較治療前顯著升高(P<0.05),完成治療后觀察組A/G顯著高于對照組,余指標顯著低于對照組(P<0.05)。見表4。
2.4 2組患者不良反應比較 觀察組疲乏無力發生率顯著低于對照組(P<0.05),而在惡心嘔吐、肝功能異常比率比較,差異無統計學意義(P>0.05)。見表5。
3 討論
乙肝肝硬化失代償期關鍵因素是“毒”,其臨床表現均是毒邪侵襲結果,疫毒隱伏血分,留于肝臟,出現瘀毒之象,侵犯肝脾則肝氣不疏,脾胃運化乏源,氣機升降失司,氣滯血停;或脾氣虛弱,不能制約血液,血行脈外;或肝脾受損,氣血生化乏源,氣虛推動無力[9];肝臟日久瘀血,血行不利則化而為水,停聚中焦乃成膨脹;脾病及腎,開闔失司,氣化不利,則膨脹加重。故本病為本虛標實證,肝脾腎均虛弱,氣血水博結為標。病機為肝脾血瘀,疫毒侵襲,始則病氣,繼則病血,再則病水,氣、血、水相互作用是基本病理表現[10]。
在本次中藥組方中,以赤芍為君,以丹參、黃芪、路路通為臣,以白花蛇舌草、澤瀉、澤蘭、柴胡、大腹皮、白茅根、半枝蓮佐藥。赤芍味苦,歸肝經,能散瘀鎮痛、清熱涼血,記載稱其“主邪氣腹痛、除血痹、破堅積、寒熱疝瘕、止痛、利小便”。,丹參、路路通活血祛瘀、消堅軟肝,治血不傷正、補血活血行氣,能解氣分郁結,也能行血分瘀滯,能擴血管、消腹水[11];黃芪扶正固本,健脾益氣,能制約水之中源。柴胡疏肝解郁、利膽消炎;澤蘭、澤瀉滲濕利水、利尿消腫;白茅根清熱涼血、利尿導熱下行,且白茅根不上脾胃,清熱利水不傷陰,有效防血[12]。大腹皮化濕利水、理氣寬中;白花蛇舌草、半枝蓮清熱利濕解毒。從性味歸經看,入肝經能補益肝腎;和咸寒配伍能清熱軟堅;和血分、氣分配伍能疏肝化瘀和肝絡;入膀胱經能利水消腫,行氣寬中;和入脾腎經配伍能滋水養肝木,從而達到活血化瘀、解毒利水之效[13-14]。全方攻補兼施,標本兼治。現代藥理學稱,赤芍能增強網狀內皮細胞吞噬功能,提高血漿纖維聯結蛋白水平,能抑制血栓素B2產生,促進肝細胞再生、減少肝臟水解,降低谷丙轉氨酶,消除黃疸。黃芪能增強機體免疫力,能促進蛋白合成,促進白細胞誘導干擾素能力,提高T淋巴細胞功能;澤蘭能改善血液黏稠度,有效對抗肝細胞增生;澤瀉能通過增加腹膜孔開放,減輕水鈉潴留,減少肝硬化腹水[15];路路通能對抗肝細胞毒活性;丹參能清除氧自由基,減輕肝細胞壞死病性;減輕肝臟再灌注,增強血流量,促進DNA合成,增加HA、LN攝取分解[16];柴胡能減輕肝細胞壞死;大腹皮能抑制腸道內毒素移位,減輕內毒素血癥;白茅根減少ALT活力;白花蛇舌草能激活網狀內皮系統,能增加機體免疫力,抑制炎性反應,特別是IL因子[17];半枝蓮能增加機體免疫力,抗纖維化,保護線粒體,吞噬作用顯著。
CD3+為淋巴細胞總和,CD4+為輔助性T淋巴細胞,能促進B淋巴細胞,促進免疫細胞增殖分化,調節機體免疫力;CD8+由細胞毒性T淋巴細胞和抑制性T淋巴細胞組成,是決定HBV清除狀態關鍵細胞亞群,CD4+/CD8+比值能反映機體細胞免疫功能,CD19在體液免疫中發揮重要作用;NK細胞是重要天然細胞,對病毒感染細胞產生快速應答[18]。
研究[19-20]稱,Th17/Treg平衡和乙肝肝硬化失代償期病情演變緊密相關,Th17作為促炎因子,主要分泌IL-17、IL-6,在疾病進展中主要損傷肝細胞再生,破壞肝小葉。而Treg作為抑制炎性反應因子,其能抑制效應性T淋巴細胞功能,和TGF-β協調能抑制Treg細胞分化,誘導Th17細胞分化,從而引起炎性反應。結果顯示,Th17水平逐漸下降,Treg水平逐漸升高,兩者趨向平衡,故能促進Th/Treg平衡,恢復病情。
結果顯示,ALT、ALB、γ-GT、HA、Ⅳ型膠原、LN均顯著下降,A/G顯著下降,這說明中西醫結合能保護肝功能,從根本上改善肝纖維化,而這原因根源在于能抑制IL-17、IL-6能Th炎性反應因,能促進TGF-β、Treg水平,能促進Th/Treg平衡,能增強T淋巴細胞活力,且中西醫結合運用能改善疲乏無力等癥狀,能提高生命質量。
參考文獻
[1]吳亞玲.中西醫結合治療對乙肝后肝硬化失代償期抗肝纖維化的作用觀察[J].四川中醫,2015,33(8):64-67.
[2]孟祥林,李海雷,徐玉玲,羅宏偉.健運脾胃方對失代償期肝硬化患者營養狀態的影響[J].社區醫學雜志,2016,14(24):54-55.
[3]中國中西醫結合學會消化系統疾病專業委員會.肝硬化中西醫結合診治方案[J].現代消化及介入診療,2005,10(2):119-121.
[4]中華人民共和國衛生部.中藥(新藥)臨床研究指導原則[S].北京:中國醫藥科技出版社,1995:154.
[5]張秋云,汪曉軍,劉增利,等.乙肝、肝硬化、乙型慢重肝黃疸病的證候規律研究[J].北京中醫藥,2009,28(12):976-978.
[6]張敏,楊麗莎,彭德珍,等.慢性HBV感染不同免疫狀態及乙肝肝硬化外周血T、B細胞亞群和NK細胞的變化及意義[J].實用醫學雜志,2014,30(20):3233-3236.
[7]黃芬,黃麗雯,周健,等.地五養肝膠囊輔助治療乙肝肝硬化失代償期患者的療效觀察[J].西南軍醫,2017,19(2):134-136.
[8]李攀.益氣和血法聯合恩替卡韋對乙肝失代償期肝硬化肝臟硬度的影響[D].北京:北京中醫藥大學,2018.
[9]李正良.中西藥結合治療失代償期乙肝肝硬化的療效[J].內蒙古中醫藥,2014,33(6):67.
[10]張英凱,張冰,張敏.加用健軟湯治療慢性乙肝肝硬化失代償期低蛋白血癥的臨床觀察[J].廣西中醫藥大學學報,2014,17(1):23-25.
[11]楊莉,王曉光.溫陽益氣湯聯合恩替卡韋治療老年失代償期乙肝后肝硬化患者的療效研究[J].中國現代藥物應用,2018,12(13):121-123.
[12]張志鋒,孫業富,夏愛萍.血清IL-17及IL-22對HBV相關肝硬化失代償期的診斷價值[J].河南醫學研究,2018,27(12):2124-2126.
[13]姚偉.培元固本散聯合苦參素膠囊治療乙型肝炎肝硬化失代償期[J].實用中西醫結合臨床,2018,18(8):69-71.
[14]丁沛,羅宏偉,徐玉玲,等.基于肝病實脾理論研究健脾運脾法對肝硬化失代償期患者營養狀態的影響[J].中國中醫急癥,2016,25(5):910-912.
[15]甘霞,趙新芳,林紅,周云.清營活血湯對原發性膽汁性肝硬化肝膽濕熱型的療效以及對外周血Th17/Treg平衡的影響[J].中國實驗方劑學雜志,2016,22(11):161-164.
[16]陳昕.中藥治療HIV感染者合并慢性丙型肝炎致肝硬化失代償期1例報告[A].中華中醫藥學會.中華中醫藥學會防治艾滋病分會2017年學術年會論文集[C].銀川:中華中醫藥學會,2017:2.
[17]魏怡靜,薛威陽.2種抗病毒方案治療乙型肝炎肝硬化失代償期的效果比較[J].現代實用醫學,2018,30(5):672-674.
[18]王玲,蔚梅芳,武希潤.乙肝肝硬化患者外周血25-(OH)D3、Th17細胞、CD4+Treg細胞的變化及意義[J].山西醫科大學學報,2017,48(12):1233-1235.
[19]康慧琴,孟娟,行超然,龍建.慢性丙肝及肝硬化患者外周血Th17/Treg細胞及其相關細胞因子的表達及意義[J].中國醫藥科學,2017,7(15):248-251.
[20]王國戧,王小方,汪磊,等.Th17和Treg細胞以及其相關細胞因子在慢性丙型肝炎以及丙型肝炎肝硬化患者外周血中的變化及意義[J].中國免疫學雜志,2016,32(6):882-886.
(2018-11-28收稿 責任編輯:王明)

