經皮椎弓根螺釘內固定與常規開放手術在胸腰椎骨折方面的應用比較
王啟躍
【摘要】目的:探討對胸腰椎骨折患者開展經皮椎弓根螺釘內固定與常規開放手術治療的應用效果,并進行比較分析。方法:納入我院2017年1月至2018年9月期間收治的胸腰椎骨折患者60例為觀察對象,根據患者手術順序隨機分為觀察組(30例)及參照組(30例),參照組患者開展常規開放手術治療,觀察組患者開展經皮椎弓根螺釘內固定治療,對兩組患者影像學主要指標及圍術期主要指標進行評定。結果:伴隨術后治療時間的延長兩組患者椎體前緣高度比均顯著升高(P<0.05),Cobb角均顯著降低(P<0.05);觀察組患者術中出血量顯著少于參照組,且切口感染率顯著低于參照組,住院時間也顯著短于參照組(P<0.05)。結論:對胸腰椎骨折患者開展經皮椎弓根螺釘內固定治療與常規開放手術相較,能夠更為顯著減小手術創傷、提高恢復效率,值得采用并推廣。
【關鍵詞】胸腰椎骨折;內固定;開放手術;經皮椎弓根螺釘內固定手術
胸腰椎骨折是骨科診療中較為常見的脊柱骨折類型,須開展手術復位及內固定治療,既往以開放性手術為主,能夠充分暴露骨折區域,但因手術耗時較長,病患胸腰椎毗鄰的肌肉組織及皮膚軟組織須較長時間處于牽拉狀態,易出現不同程度的局部缺血征象,易導致局部纖維化、壞死,嚴重影響預后效果。近年來伴隨微創技術的發展,微創經皮椎弓根螺釘內固定手術在本病中的應用價值也逐漸突出,本次研究納入我院近年來收治的部分胸腰椎骨折患者,探討分析開展經皮椎弓根螺釘內固定與常規開放手術治療的應用效果,現結合具體臨床病例進行探討分析。
1.資料與方法
1.1一般資料
納入我院2017年1月至2018年9月期間收治的胸腰椎骨折患者60例為觀察對象,男39例,女21例,年齡34~66(47.61±4.21)歲,根據患者手術順序隨機分為觀察組(30例)及參照組(30例),兩組患者基線資料比較無統計學意義(P>0.05)。
1.2方法
參照組患者開展常規開放手術治療。觀察組患者開展經皮椎弓根螺釘內固定治療,術中采取全身麻醉,患者取俯臥位,術中采取C形臂x線透視,同時采用方格網對骨折腰椎或胸椎及上下椎體椎弓根體表投影進行標記,對手術區域進行消毒后,作一1.5cm的縱行切口,逐層切開皮膚及皮下組織,從最長肌間隙與多裂肌進行分離,直至暴露橫突及關節突,在x線機引導下于椎弓根體表投影標記的外緣內傾12°~15°左右置人穿刺針,以平行終板的方向對椎體進行穿刺,進針深度控制在骨質下2cm左右,通過X線機確定針尖位置,確保進針方向與終板平行,繼續進針至椎體后緣前方1cm區域,取出針芯放置導絲后移除穿刺針,沿導絲置人擴大器和套管,對穿刺的釘道進行擴大處理,沿導絲置人椎弓根螺釘定旋人椎體,移除導絲,并利用x線機對螺釘置入的位置進行確認處理,放置置棒器置棒,置人螺母,置人撐開器對骨折區域進行復位處理,后旋緊螺帽,對閉合性創面進行縫合,退出手術器械對切口進行縫合包扎。
1.3觀察指標
對兩組患者術后1個月及術后6個月的骨折椎體前緣高度比及矢狀位后凸Cobb角進行x線檢查測定。同時就兩組患者圍術期主要指標進行評定,主要包括術中出血量、切口感染率及住院時間等。
1.4統計學方法
研究結果采用SPSS21.0軟件處理分析,計量資料采用t檢驗,計數資料采用x2檢驗,以P<0.05表示結果有統計學意義。
2.結果
2.1兩組患者術前及術后不同階段
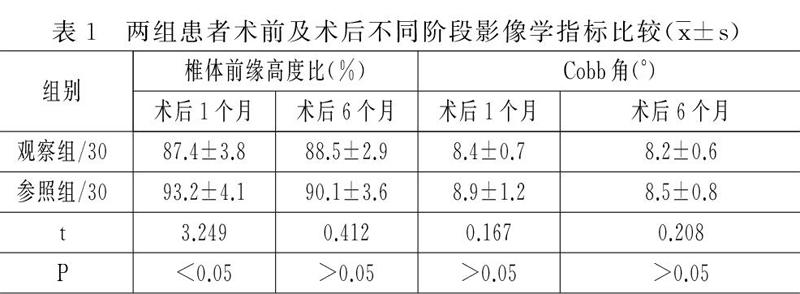
影像學主要指標比較:術后1個月兩組患者椎體前緣高度比均顯著升高(P<0.05),Cobb角均顯著降低(P<0.05),術后6個月參照組患者椎體前緣高度比較術后1個月顯著降低(P<0.05),詳見表1。
2.2兩組患者圍術期主要指標比較
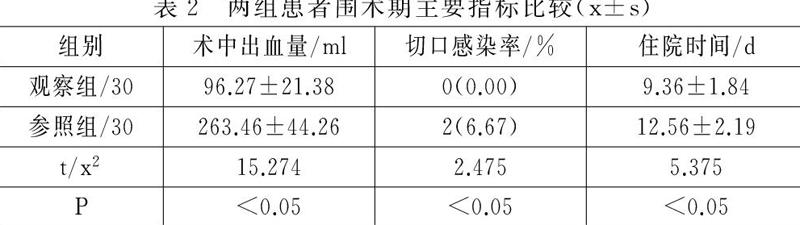
觀察組患者術中出血量顯著少于參照組,且切口感染率顯著低于參照組,住院時間也顯著短于參照組(P<0.05),詳見表2。
3.討論
經皮椎弓根螺釘內固定治療胸腰椎骨折在臨床應用廣泛,但目前尚缺乏統一的適應癥,因而在臨床診療中須根據患者具體病變情況有選擇性的開展。與常規開放手術相比,經皮椎弓根螺釘內固定手術最大的優勢是手術切口小、術中多椎體同時置釘,手術導致的創傷較小,因而術后手術導致的疼痛較小,且術后恢復較快,同時臨床診療中發現開展微創手術的患者發生院內感染、深靜脈血栓的風險較低。但經皮椎弓根螺釘內固定手術對施術者的要求較高,在定位、進針、椎弓根穿刺及固定等流程均較常規開放手術難度高。本次研究結果顯示,觀察組患者術后VAS疼痛評分顯著低于參照組(P<.05),表明開展微創手術能夠有效緩解患者術后疼痛情況。而在術后不同階段椎體前緣高度比、Cobb角等影像學指標方面比較,兩組患者術后恢復效果均較好,但觀察組患者術中出血量顯著少于參照組,且切口感染率顯著低于參照組,住院時間也顯著短于參照組(P<0.05)。
綜上所述,對胸腰椎骨折患者開展經皮椎弓根螺釘內固定治療的手術效果確切,能夠有效緩解患者圍術期疼痛情況,提高術后恢復效率,值得臨床采用。

