超聲造影對原發(fā)性腹膜后神經(jīng)鞘瘤的診斷價值
徐亞丹, 武文卿, 韓 紅, 聞捷先, 季正標, 王文平
復(fù)旦大學附屬中山醫(yī)院超聲科,上海 200032
神經(jīng)鞘瘤又稱施旺細胞瘤,起源于神經(jīng)纖維鞘的Schwann細胞,多為良性、少部分為惡性[1-2]。神經(jīng)鞘瘤多發(fā)生于腦神經(jīng)的鞘膜、外周運動神經(jīng)和感覺神經(jīng),有完整包膜,常為孤立腫塊,與相關(guān)神經(jīng)粘連在一起,呈偏心性生長,其長軸與神經(jīng)干方向一致[3]。神經(jīng)鞘瘤常位于頭頸部及四肢,較少發(fā)生于腹膜后[4-5],原發(fā)性腹膜后神經(jīng)鞘瘤(primary retroperitoneal schwannoma,PRS)占所有神經(jīng)鞘瘤的0.7%~3%[6-7]。目前關(guān)于PRS的CT/MRI報道較多,而關(guān)于其超聲表現(xiàn)較少[8],尤其是超聲造影(contrast-enhanced ultrasound,CEUS)研究更少。因此,本研究收集了14例PRS的CEUS圖像,旨在提高對此類患者的臨床診治。
1 資料與方法
1.1 一般資料 回顧性收集2013年1月至2018年11月在復(fù)旦大學附屬中山醫(yī)院經(jīng)手術(shù)或穿刺病理證實為PRS的14例患者的臨床資料。所有患者均行常規(guī)超聲及CEUS檢查。其中男性8例、女性6例,年齡33~74歲,中位年齡為52歲。5例患者表現(xiàn)為腰痛、腹痛等腰腹部不適,2例表現(xiàn)為尿頻尿急,1例觸及腫塊,6例體檢時發(fā)現(xiàn)腫塊。實驗室檢查無特殊;甲胎蛋白(AFP)、癌胚抗原(CEA)、癌抗原199(CA199)、CA125等常見腫瘤標志物無特殊。9例患者經(jīng)手術(shù)證實,5例患者經(jīng)穿刺證實。本研究經(jīng)醫(yī)院倫理委員會審核批準。
1.2 儀器與造影劑
1.2.1 儀 器 選用Mindray Dc 8、Toshiba Aplio500、GE Logiq E9彩色多普勒超聲診斷儀,探頭頻率為1~5 MHz,均配有實時灰階諧波CEUS軟件。
1.2.2 CEUS造影劑 造影劑采用Sono Vue(Bracco公司),由磷酯包裹的六氟化硫微氣泡組成,微泡的平均直徑為2.5 μm。造影前將24.98 mg粉劑和5 mL 0.9%氯化鈉溶液混合并振蕩混勻,制成造影劑,以氣體容積計算,其濃度為8 μL/mL。每次造影時抽取2.0 mL溶液,經(jīng)肘靜脈呈彈丸式注射,隨即快速推入5 mL 0.9%氯化鈉溶液沖管。
1.3 超聲圖像評價 所有患者在CEUS前先行常規(guī)超聲檢查,對病灶進行觀察,并記錄其位置、數(shù)目、大小、內(nèi)部回聲、邊界、形態(tài)、有無鈣化;在進行超聲多普勒血流成像時,記錄血流信號及其位置、形狀,記錄阻力指數(shù)及收縮期峰值流速等。在多發(fā)病灶患者中選擇目標病灶,對其合適切面后進行造影,注射造影劑2.0 mL;啟動造影程序并開始計時,在造影模式下觀察所選取病灶的增強表現(xiàn),包括腫塊增強起始時間、達峰時間、開始減退時間、增強方式及增強特點等。每次持續(xù)造影并觀察5~10 min,錄像記錄造影全過程。根據(jù)病灶回聲與腹部周圍肌肉回聲之間的對比,在各個時相中將病灶的增強程度分為高、低、等3種情況。造影過程中用超聲儀器同步錄像并存盤。如須重復(fù)造影,則2次造影間隔時間需大于15 min。最后將造影影像全程回放,并由2位高年資腹部超聲醫(yī)師分別進行分析并判斷。
2 結(jié) 果
2.1 常規(guī)超聲影像特征 14例腫瘤多位于腹部中軸線近脊柱處,其中4例位于腹部中軸線處、5例位于脊柱偏右側(cè)、5例位于脊柱偏左側(cè)。10例患者為單發(fā),4例患者為多發(fā),病灶直徑大小49~174 mm,平均為(107.3±42.8) mm。14例患者共選取14個病灶,有7個表現(xiàn)為不均勻低回聲、3個表現(xiàn)為均勻低回聲、3個表現(xiàn)為混合回聲、1個表現(xiàn)為無回聲。13個病灶邊界清晰,1個病灶邊界不清晰。13個病灶形態(tài)規(guī)則,呈圓形或橢圓形;1個病灶形態(tài)不規(guī)則。9個病灶內(nèi)部出現(xiàn)囊變區(qū)(圖1),其中1個病灶為完全囊變。2個病灶內(nèi)部出現(xiàn)鈣化。
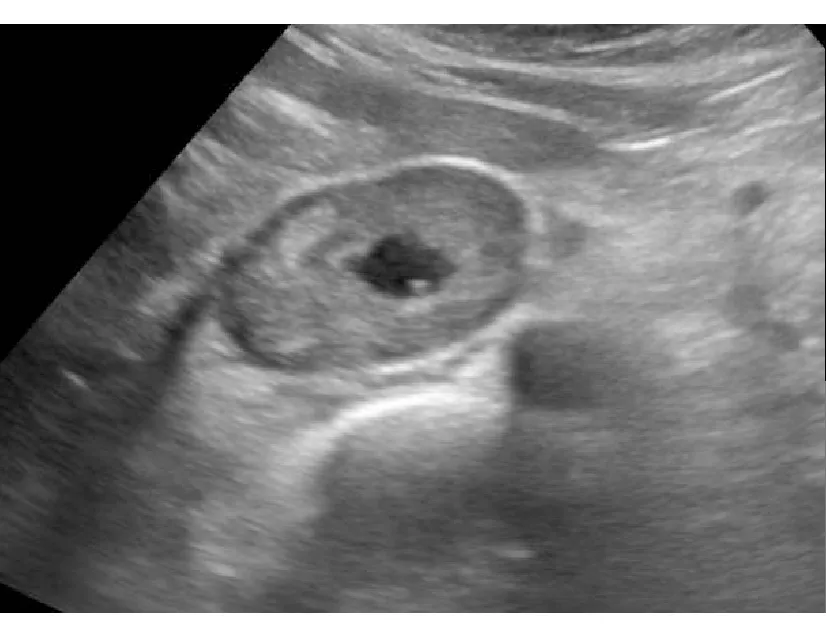
圖1 患者女性,74歲,病灶呈低回聲、形態(tài)規(guī)則、邊界清,中間出現(xiàn)典型囊變區(qū)
在彩色多普勒血流顯像上,5例患者的病灶周邊及內(nèi)部均有彩色血流信號,4例僅內(nèi)部有彩色血流信號,1例周邊有血流信號,4例未見明顯血流信號。在有血流信號的10例患者中,8例表現(xiàn)為短線狀彩色血流、2例表現(xiàn)為分枝狀血流(圖2);9例患者為動脈血流,1例患者為靜脈血流,收縮期病灶最大流速(PSV)平均為(0.24±0.07) m/s,血流阻力指數(shù)(RI)平均為0.67±0.1。

圖2 患者男性,41歲,病灶內(nèi)部血流豐富
2.2 CEUS影像特征 14個病灶均行CEUS,除1個病灶不增強外,余13個病灶均在增強早期快速增強,平均開始增強時間為(17.6±3.3) s、達峰時間為(30.9±6.1) s、開始減退時間為(42.9±9.8) s。腫瘤增強方式:彌散整體不均勻增強6例(圖3A),分枝狀整體增強5例(圖3B),分隔增強2例(圖3C),完全不增強1例(圖3D)。分枝狀增強中,2例均勻增強、3例不均勻增強。11個病灶內(nèi)部出現(xiàn)始終不增強區(qū)(圖3C),其中2個病灶內(nèi)部出現(xiàn)小片狀不增強區(qū)、8個病灶內(nèi)部出現(xiàn)大片狀不增強區(qū)、1個病灶為完全不增強。

圖3 CEUS下PRS的增強特征
A:患者男性,63歲,不均勻低回聲病灶增強后早期呈彌散整體增強;B:患者女性,44歲,病灶在常規(guī)超聲上呈低回聲,注射造影劑后出現(xiàn)分枝狀整體增強,即病灶早期呈分枝狀增強、后期整體增強(箭頭);C:患者男性,59歲,病灶大部分為囊變區(qū),僅見少數(shù)分隔,與左腎關(guān)系密切,增強后僅分隔部分增強、內(nèi)可見不增強區(qū);D:患者女性,33歲,病灶在常規(guī)超聲上無回聲,注射造影劑后始終不增強
3 討 論
3.1 臨床特征 PRS大多為良性腫瘤,生長緩慢,而腹膜后間隙組織疏松,給腫瘤的生長提供了較大的空間。PRS多發(fā)生于腹部中軸線近脊柱處,由于位置較深不易被發(fā)現(xiàn),就診時病灶往往已較大[9-10]。本組病例的病灶大小約107 mm。腫瘤長到一定程度可引起不典型的臨床癥狀,如腹痛、腰痛等[11],而腫瘤較小時多為體檢發(fā)現(xiàn)。PRS可發(fā)生于任何年齡, 35~50歲多發(fā),男性多于女性[12]。神經(jīng)鞘瘤雖為常見腫瘤,目前影像學研究較多,但PRS不易診斷。曲騰飛等[6]研究的59例PRS患者中,明確診斷者僅2例,13例增強CT提示為神經(jīng)源性腫瘤,其余患者均未明確診斷。
3.2 常規(guī)超聲特征 本組14例PRS均經(jīng)病理證實,且均未提示惡性。在常規(guī)超聲上,14例病灶大多為單發(fā)、多發(fā)者少見,往往表現(xiàn)為低回聲,與以往報道[13]一致。病理上PRS可見Antoni A區(qū)和Antoni B區(qū)2種組織類型。由于Antoni B區(qū)容易發(fā)生變性,導(dǎo)致大多數(shù)腫瘤回聲不均勻,甚至少數(shù)病灶表現(xiàn)為混合回聲。本組3個病灶呈混合回聲。由于大部分PRS為良性腫瘤且有完整包膜,因此病灶大多邊界清楚、形態(tài)規(guī)則,呈圓形或橢圓形。本研究中僅1例病灶形態(tài)不規(guī)則,經(jīng)穿刺證實為PRS。典型的PRS可出現(xiàn)囊性變,本組病例中64.3%(9/14)出現(xiàn)囊性變,其中2例病灶內(nèi)部僅可見數(shù)條分隔,另1例完全囊變。Kim等[14]認為,囊性變對于本病的診斷具有重要意義。PRS可出現(xiàn)鈣化,但概率較低,本組僅2例患者出現(xiàn)鈣化;李忠明等[15]報道的22例PRS中,僅3例出現(xiàn)鈣化,提示鈣化不能作為提示PRS的征象。
彩色多普勒血流顯像在71.4%(10/14)患者中檢測到血流信號,且血流信號較豐富。雖然PRS為良性腫瘤,但其阻力指數(shù)較高,平均約0.67,與之前報道[16]一致。然而,之前研究[16]納入的神經(jīng)鞘瘤大多分布于外周,位于腹膜后者少見,而本研究病例全為腹膜后,說明PRS與外周神經(jīng)鞘瘤具有相同的生物學特征。PRS與淺表神經(jīng)鞘瘤的表現(xiàn)不完全相同,由于腫瘤位置較深及腹腔臟器結(jié)構(gòu)復(fù)雜,典型的鼠尾征較難發(fā)現(xiàn),本組病例未發(fā)現(xiàn)該征象。
3.3 CEUS特征 PRS的Antoni A區(qū)呈灰白色,細胞密集排列呈條索狀、旋渦狀或柵欄狀;Antoni B區(qū)細胞稀疏,間隙有較多液體存在,可出現(xiàn)多種變性,如脂肪變、囊性變、黏液樣變等[15]。CEUS時增強區(qū)對應(yīng)腫瘤細胞豐富的Antoni A區(qū),而不增強區(qū)對應(yīng)為出血或囊變的Antoni B區(qū),因此Antoni A區(qū)和Antoni B區(qū)的比例及Antoni B區(qū)的性質(zhì)決定了增強方式及特點。目前關(guān)于PRS的CEUS表現(xiàn)報道罕見。本組PRS均在早期快速增強,且增強方式多樣,其中彌散整體不均勻增強6例、分枝狀整體增強5例、分隔增強2例、不增強1例。分枝狀增強中,2例均勻增強、3例不均勻增強。彌散整體不均勻增強表現(xiàn)為早期整個病灶彌散增強,峰值時整體增強,但局部增強程度不一;分枝狀整體增強表現(xiàn)為病灶早期呈分枝狀增強,峰值時形成一個類似于整體增強的病灶;分隔增強表現(xiàn)為病灶囊變,僅分隔部分增強,其余部分不增強。本組病例增強過程中有78.6%(11/14)出現(xiàn)不增強區(qū),其中2個病灶內(nèi)部出現(xiàn)小片狀不增強區(qū)、8個病灶內(nèi)部出現(xiàn)大片狀不增強區(qū)、1個病灶表現(xiàn)為完全不增強。本研究結(jié)果提示, PRS在CEUS時,多在峰值時表現(xiàn)為整體不均勻增強。而其增強CT主要表現(xiàn)為漸進性延遲輕中度強化,且多強化不均勻[15],這與PRS CEUS的強化方式相似,但CEUS是一個動態(tài)的增強過程,可觀察的動態(tài)增強細節(jié)內(nèi)容較CT更豐富。
3.4 超聲診斷價值 本組病例中,2例誤診為惡性腫瘤,1例患者因左側(cè)睪丸缺如考慮為精原細胞瘤,1例因完全囊變考慮為囊腫,2例診斷為神經(jīng)鞘瘤,8例診斷為神經(jīng)來源性腫瘤。2例誤診病例中,1例腫瘤呈不規(guī)則形狀、邊界不清,其高阻血流和增強后出現(xiàn)的出血、壞死、囊變區(qū)與惡性腫瘤相似;另1例為分隔增強的病灶,因其位置與左腎中下部關(guān)系密切,誤診為腎臟來源的囊性惡性腫瘤。因此,當PRS超聲表現(xiàn)不典型時,診斷困難較大,容易誤診,而目前國內(nèi)關(guān)于PRS的CEUS的研究僅有少數(shù)個案報道。本研究的主要不足亦為病例數(shù)較少,因此需要更大樣本的研究來驗證其CEUS表現(xiàn),以提高超聲對于PRS的術(shù)前診斷正確率。
綜上所述,PRS好發(fā)于中青年,多發(fā)生于腹部中軸線近脊柱處,病灶體積較大。PRS常規(guī)超聲多為不均勻低回聲,單發(fā)多見,邊界清楚,形態(tài)呈圓形或橢圓形,病灶內(nèi)出現(xiàn)囊變區(qū)具有較大的診斷意義;彩色多普勒超聲多可測及豐富血流,且多為高阻血流。PRS的CEUS表現(xiàn)多為早期增強,可呈整體不均勻增強或分枝狀整體增強,增強后期常出現(xiàn)不增強區(qū),囊變者表現(xiàn)為分隔增強或不增強;若出現(xiàn)以上較多征象,應(yīng)考慮PRS。

