qCON、qNOX監測用于肝部分切除術麻醉管理的臨床價值
潘 艷, 廖慶武, 葛圣金
復旦大學附屬中山醫院麻醉科,上海 200032
“麻醉深度”是一臨床名詞,目前還沒有簡單統一的標準劃分,也很難用單一指標對麻醉深度進行量化。自從肌松藥開始應用于臨床,術中知曉成為一個越來越引起臨床和社會關注的嚴重問題。術中知曉被麻醉醫師認為是繼死亡之后的第二大術后并發癥[1-2]。近年來隨著麻醉醫師防范意識的加強,術中知曉率的發生已明顯降低[3]。隨著現代科學技術的發展,人們對麻醉深度監測儀的研究開發也越來越多。目前常用的有腦電雙頻指數(BIS)、EP(evoked potential,誘發電位)、熵指數、心率變異性 (heart rate variability,HRV)等。BIS是最早被FDA(food and drug administration,美國食物藥品監督管理局)認可的用于監測麻醉鎮靜深度的監測儀,也是目前商業化麻醉深度監測儀中敏感度和特異度較好的監測儀之一,被廣泛地應用于臨床鎮靜麻醉的監測。目前認為BIS值處于40~65的患者可處于較滿意的全麻狀態。眾多研究表明在外科手術中常規使用BIS監測可減少麻醉藥物的用量、提高麻醉質量、減少費用等[4]。但也有很多研究結果對其監測術中鎮靜深度的精確性以及與一些麻醉藥物的相關性表示懷疑[5-6]。
作為新型的麻醉深度監測設備,qCON和qNOX(quantium medical, Barcelona, Spain)的基本原理也是基于對腦電活動的監測。其中qCON 主要負責鎮靜深度的監測,而qNOX則側重于對疼痛/傷害性刺激程度的監測。與BIS類似,qCON和qNOX的測量范圍也是經過大樣本的臨床數據分析得出的量化指標。qCON 40~60處于麻醉狀態,qNOX 40~60表示患者不可能對傷害性刺激有反應,0~40表示患者對傷害性刺激有反應的可能性極低。與單純全麻相比,胸段硬膜外麻醉通過暫時性的阻滯交感神經,抑制傷害性刺激的傳導,能夠提供更好的術中和術后鎮痛、減輕應激反應,減少靜脈及吸入麻醉藥物的使用量,從而加快蘇醒,提早拔管,減少圍術期并發癥[7-8]。因此,本研究通過對全身麻醉復合硬膜外阻滯與單純全麻兩種麻醉方法的對比來觀察qNOX用于監測傷害性刺激的價值。
1 資料與方法
1.1 一般資料 選取2016年2月至2016年8月在復旦大學附屬中山醫院行擇期開腹行肝部分切除術的患者40例。入選標準:ASA Ⅰ~Ⅱ級;年齡18~65歲;BMI 18.5~25 kg/m2;Child-Pugh分級A級。排除標準:有嚴重的心肺疾病;肝腎功能異常;具有神經、精神疾病或服用相關藥物;椎管內阻滯禁忌證;患者拒絕簽署知情同意書。本研究獲復旦大學附屬中山醫院倫理委員會批準(倫理編號:B2015-127)。患者知情同意并簽署知情同意書。
1.2 分組及處理 根據隨機數字表法將患者隨機分為單純全身麻醉組(G組)和全身麻醉復合硬膜外阻滯組(GE組)。兩組患者均由具有10年以上臨床經驗的麻醉醫生實施,且持續監測BIS以調節麻醉鎮靜深度,但麻醉實施者不知曉qCON、qNOX 監測數值。
1.3 麻醉方法 所有患者均無術前用藥。對GE組患者于T8~9行硬膜外穿刺,置管成功后給予試驗藥物2%利多卡因3 mL以確定導管位置,15 min后測定麻醉平面,導管未入硬膜外間隙或平面不佳者予以排除。麻醉誘導:8 L/min流量給氧去氮,以血漿靶濃度4 μg/mL TCI泵注異丙酚,靜注芬太尼3 μg/kg,意識消失后,靜注羅庫溴銨0.6 mg/kg、利多卡因1.5 mg/kg。待BIS值穩定低于50維持10 s且TOF計數為0時予以氣管插管。術中停用異丙酚,通過調節七氟醚吸入濃度維持BIS值在40~60。GE組每隔1 h于硬膜外追加0.5% 鹽酸羅哌卡因5 mL,G組患者由主管麻醉醫生根據臨床經驗間斷追加舒芬太尼。兩組術中均間斷追加順式阿曲庫銨維持TOF計數在0~1。術畢符合拔管指征后拔除氣管導管,停止監測qCON、qNOX和BIS,并行VAS疼痛評分。所有患者均入蘇醒室觀察。術后24 h隨訪有無術中知曉發生。
1.4 監測指標 患者入室后,監測患者血壓、心電圖(electrocardiograph,ECG)、血氧飽和度(oxygen saturation,SpO2),以及連接TOF準備監測肌松。兩組均常規行qCON、qNOX和BIS監測。連續監測整個麻醉和手術過程中BIS、qCON和qNOX數據,并存入專用軟件。分別記錄麻醉誘導前基礎值、插管前即刻和拔管后即刻所對應的心率(HR)、血壓(SBP、DBP、MAP)以及BIS、qCON、qNOX數值;以及拔管后患者VAS疼痛評分和術后24 h隨訪有無術中知曉發生。
2 結 果
2.1 兩組患者一般情況比較 本研究共納入48例患者,其中5例患者因術中失血過多(>20%血容量),3例拔管后不能配合VAS評分而退出試驗。實際納入有效病例40例,兩組各納入20例。兩組患者在年齡、性別構成、BMI、身高、體質量、手術類型、Child-Pugh分級、ASA分級方面差異均無統計學意義(表1)。
2.2 兩組患者術中情況比較 兩組患者失血量、手術時間差異無顯著統計學意義。去甲腎上腺素使用情況、順式阿曲庫銨用量、舒芬太尼用量,統計數據見表2。
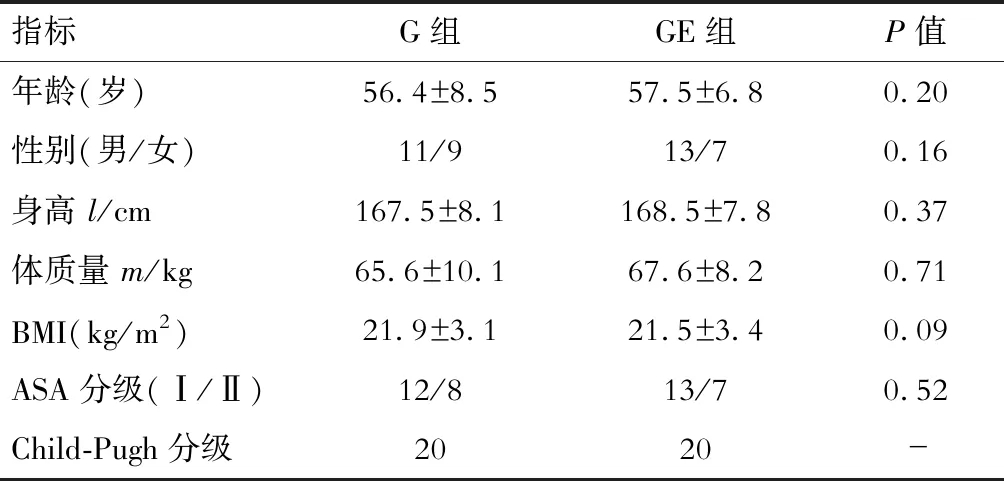
表1 兩組患者術前一般資料的比較
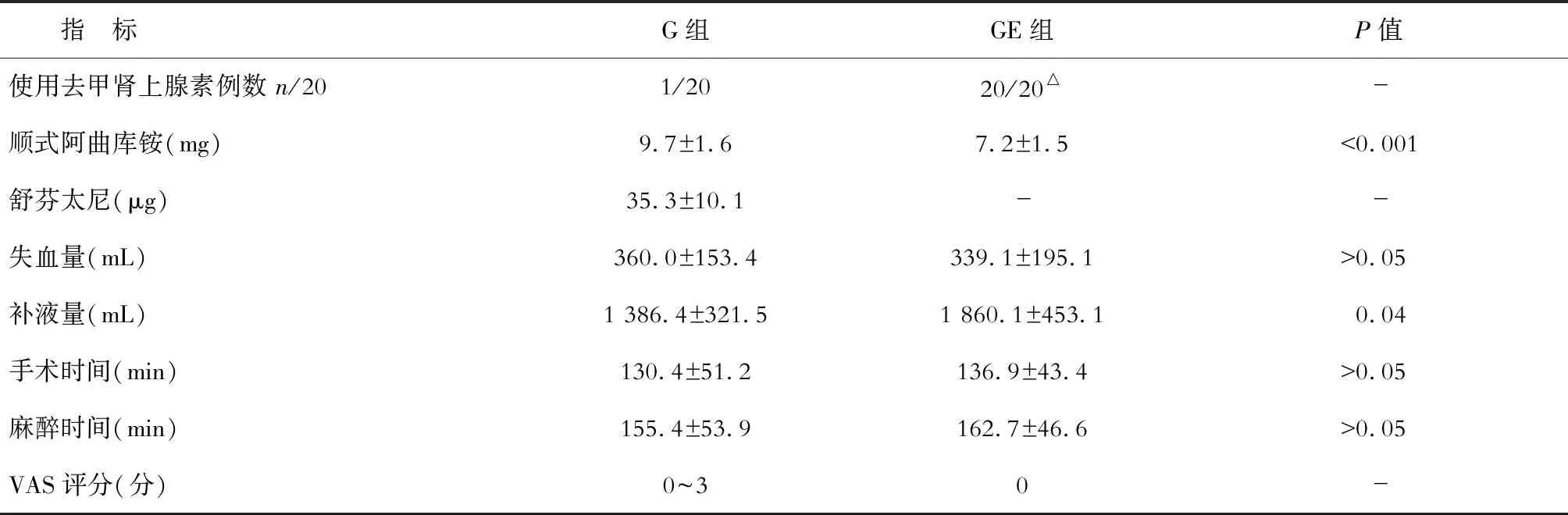
表2 兩組患者術中麻醉藥物及用量比較
△去甲腎上腺素的泵注速率為0.05~0.20 μg·kg-1·min-1
2.3 兩組患者各時間點(段)BIS、qCON、qNOX監測數值比較 結果(表3)表明:組間比較,兩組患者BIS、qCON、qNOX基礎值,插管前即刻,術中平均水平,拔管后即刻監測值比較差異均無統計學意義。
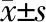
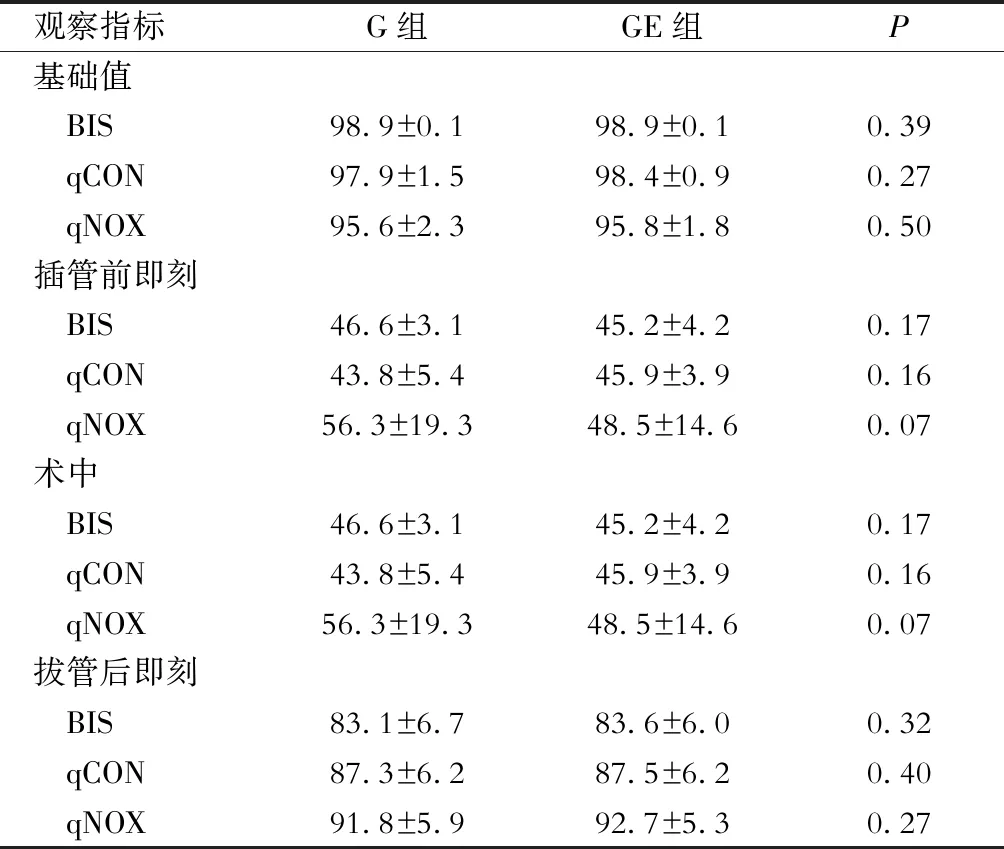
觀察指標G組GE組P基礎值 BIS98.9±0.198.9±0.10.39 qCON97.9±1.598.4±0.90.27 qNOX95.6±2.395.8±1.80.50插管前即刻 BIS46.6±3.145.2±4.20.17 qCON43.8±5.445.9±3.90.16 qNOX56.3±19.348.5±14.60.07術中 BIS46.6±3.145.2±4.20.17 qCON43.8±5.445.9±3.90.16 qNOX56.3±19.348.5±14.60.07拔管后即刻 BIS83.1±6.783.6±6.00.32 qCON87.3±6.287.5±6.20.40 qNOX91.8±5.992.7±5.30.27
2.4 qCON與BIS相關性分析 結果(圖1)表明:采用Spearman相關系數分析所有患者qCON和BIS相關性,分析得出二者具有一定的相關性(r2=0.75)。
2.5 舉例趨勢圖 從處理好的兩組患者的數據中隨機各選取1例。由各趨勢圖可看出,兩組患者的BIS值均維持在40~60(圖2)。
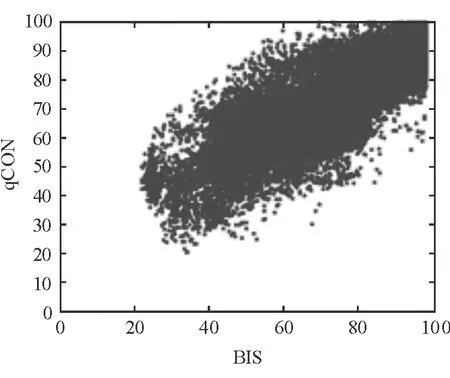
圖1 qCON與BIS相關性分析

圖2 舉例趨勢圖
A:GE組患者術中qCON和qNOX分析得到的趨勢圖;B:GE組同一患者的BIS趨勢圖;C:G組患者術中qCON和qNOX監測趨勢圖;D:G組同一患者的BIS趨勢圖
3 討 論
硬膜外麻醉可提供比較完全的鎮痛作用,同時能產生一定的肌松作用,復合全麻時能顯著減少全身麻醉鎮痛和肌松藥物的用量[9-12]。本研究中硬膜外復合全身麻醉組術中可不追加阿片類藥物,且順式阿曲庫銨的用量也少于單純全麻組,兩者差異有統計學意義(P<0.05);硬膜外麻醉組術中均需泵注去甲腎上腺素,泵注速率范圍為0.05~0.20 μg·kg-1·min-1,而單純全麻組則基本不需要(20例患者中,僅1例需要術中泵注去甲腎上腺素,且泵注時間很短)。這與硬膜外麻醉阻滯交感神經擴血管作用有關,同時可觀察到硬膜外組補液量多于單純全麻組,兩者差異有統計學意義(P<0.05)。術中觀察到,盡管聯合麻醉組需使用去甲腎上腺素維持循環,但其血流動力學更加平穩,術中高血壓的發生率較少。以上分析結果均與現有的臨床研究相一致。盡管通過拔管后VAS評分表明兩組患者均可達到鎮痛良好的水平,但是硬膜外組患者VAS評分均為0分,患者無疼痛主訴;而在單純全麻組,VAS評分0~3分,中位數為2分,平均值1.6分,但無需追加鎮痛藥物,說明盡管部分患者有疼痛主訴,但屬程度輕微,均在可忍受范圍。這也進一步表明術后硬膜外鎮痛效果更佳確切,患者可達到基本無痛。
理想的鎮靜深度監測儀應與不同麻醉藥物有良好的劑量相關性,適用于麻醉誘導、維持和蘇醒期,能指導麻醉用藥,防止藥物過量或過少,能準確檢測患者的鎮靜狀態并及時顯示系統的異常功能狀態[13],應有100%的敏感度和特異度,并且臨界閾值對不同的患者和麻醉藥應是穩定的(或至少其變化是可預測的)等。但是,目前尚無監測指標完全滿足這些條件。BIS作為第1個被FDA批準應用于臨床監測麻醉深度的設備,也是目前應用最廣泛的監測手段。有研究指出,借助BIS監測可以將術中知曉的發生率降低80%以上[14]。目前,BIS已經基本滿足臨床上鎮靜深度和預測蘇醒監測條件的需要,但是臨床應用中仍發現了許多不足之處[15-19]。
在設計方面,理論上,與BIS相比,qCON采用先進的數據處理系統(ANFIS),數據監測穩定性更高,數據更新速度更快,可達到1 s的更新速度,全部數據的更新也僅需10 s,明顯快于BIS。而且更為重要的是增加了一個新的監測指標:qNOX,理論上可用來監測術中傷害性刺激。當然兩監測指標的臨床作用還需更多時間和數據的臨床驗證。目前,qCON和qNOX在臨床上的應用已有一段時間。BIS對于由清醒狀態轉入鎮靜狀態的敏感性高于由鎮靜狀態轉入清醒狀態。而在使用異丙酚和瑞芬太尼的全身麻醉中,qCON能夠可靠地監測由清醒狀態向意識消失狀態的轉變。qNOX監測值雖然在體動與非體動狀態存在一定交叉,但是它能夠在麻醉藥物濃度不變的情況下預測患者對于傷害性刺激是否會有體動反應[20]。本研究中同時使用了七氟醚、異丙酚、芬太尼、舒芬太尼等麻醉藥物,qCON和qNOX與它們的劑量濃度相關性也未能明確分離觀察,需在以后的研究中進一步探討。本研究中,qCON和BIS監測數據其基礎值、插管即刻、術中平均值及拔管時刻等全部麻醉過程中吻合度良好,統計學無明顯差異。且通過Spearman相關系數分析二者也具有較高的相關性(r2=0.75),說明qCON用于臨床監測具有可行性。本試驗主要研究qCON和qNOX臨床應用的可行性和可靠性,目前已得到初步的研究結果。其中qCON和BIS之間的相關性已得到較為充分的證據,即qCON可用于臨床監測鎮靜深度。目前,鎮靜深度方面的監測設備和手段已較為成熟,而對于術中傷害性刺激的監測至今無有效措施。qNOX理論上具有此功能,那么在日后的臨床工作中,我們將進一步通過大樣本量的臨床試驗和多種手術種類、多種麻醉方式、不同種類型的患者以及更深入的研究包括炎癥因子方面來驗證其對術中傷害性刺激程度的臨床應用有效性。同時,后續研究也會進行更加深入的研究qCON和qNOX與各種鎮靜鎮痛藥物之間的相關性,并且與多種監測設備進行比較研究。希望在不久的將來,我們的麻醉工作能做到更加精細、精確、精致,更好地配合外科醫生促進患者術后的快速康復。

